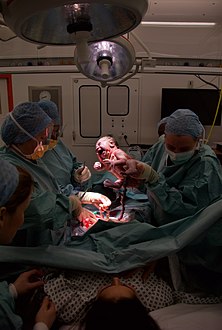
ولادة قيصرية
| عملية قيصرية | |
|---|---|
فَريق من أطباء التوليد يعملون على إجراء ولادة قيصرية في مُستشفى حديث. تُظهر الصُورة اللحظة الأولى التي تَلمح الأم فيها مولودها.
| |
| معلومات عامة | |
| من أنواع | ولادة، وعملية جراحية |
| التاريخ | |
| المكتشف | تشانكيا |
| سُمي باسم | يوليوس قيصر |
| وصفها المصدر | قاموس بروكهاوس وإفرون الموسوعي، وموسوعة بلوتو ، وقاموس بروكهاوس وإفرون الموسوعي الصغير ، والموسوعة البريطانية نسخة سنة 1911، والموسوعة السوفيتية الأرمينية، المجلد الخامس |
| تعديل مصدري - تعديل | |
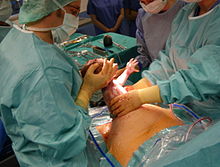

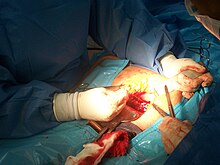
الولادة القيصرية هي نوع من أنواع الولادة غير الطبيعية، وفيها يقوم الجراح بعملية جراحية، حيث يتم فيها شق البطن والرحم لاستخراج الجنين عند تعذر الولادة الطبيعية، ويقوم بإجرائها جراح متخصص وهو «جراح التوليد». الجراحة القيصرية هي عملية جراحية حيث يتم إحداث شَق أو أكثر في بطن الأم والرحم لإنجاب طفل أو أكثر. يتم تنفيذ هذه العملية عندما تُعرِّض الولادة المهبلية حياة الطفل أو الأم أو صحتهما للخطر، وكذلك قد يتم إجراؤها عند الطلب بدون سبب طبي.[1] تنصح منظمة الصحة العالمية بأن تُجرى هذه العملية بناء على حاجيات طبية فقط.[2] إن الجراحة القيصرية تتسبب بزيادة بسيطة عامة في النتائج السيئة للحمل ذو نسبة الخطر البسيطة[3]، وهذه النتائج إن القواعد المنشأة بهذا الخصوص تنص بألا يتم إجراء هذه العملية قبل 39 أسبوع من الحمل بدون دواعي السيئة التي قد تحدث تختلف من تلك التي قد تحدث مع الولادة المهبلية.[4] في العديد من الدول، يتم استخدام الجراحة القيصرية أكثر من الضروري، وتدعم الحكومات ومنظمات الصحة اعتبر المجتمع العالمي للعناية بالصحة نسبة 10% أو 15% مثالية لإجراء الجراحة القيصرية منذ عام 1985 بشكل مستمر البرامج التي تقلل من استخدام هذه العملية لصالح الولادة المهبلية.[2] إن البلدان التي تقرر الاستخدام المفرط لهذه العملية لا تجد الوسائل لإخفاض استخدامها كما تريد.[5] إن أول جراحة قيصرية تمّ تنفيذها من قبل طبيب النسائية والتوليد الألماني فيرديناند أدولف كيهرر في عام 1881 [6]
كيفية عمل العملية القيصرية[عدل]
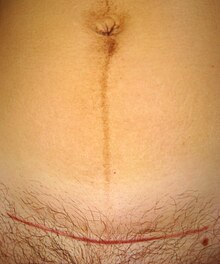
تُجرى هذه العملية القيصرية في غرفة العمليات تحت تأثير التخدير العام أو الموضعي تبعاً لوضع المرأة الصحي، وتبقى المريضة مستلقية مدة 4 إلى 6 ساعات دون طعام أو شراب، وتتغذى فقط بواسطة المصل، ثم تتحرك وتسير رويداً رويداً إلى مسافات أبعد مع القيام بحركات رياضية خفيفة، وتشرب السوائل، وفي اليوم السابع من إجراء العملية القيصرية يكشف الطبيب على مكان الجرح ويزيل القطب التي تكون عادةً من خيوط النايلون الرقيقة، أما الجرح فيكون عادة أفقي فوق شعر العانة مباشرة عوضاً عن الشق الذي يمتد من السرة إلى الأسفل فيشوه منظر البطن، ولا تعوق العملية القيصرية رضاعة الأم لوليدها، أما مدة إجراء العملية القيصرية فلا تتجاوز الساعة الواحدة من الزمن.
دواعي إجراء العملية القيصرية[عدل]
يتم اللجوء إلى إجراء العملية القيصرية حينما تكون الولادة الطبيعية متعذرة حيث تحمل مخاطرة للأم أو الطفل. لكن ليست كل الحالات التالية تتطلب إجراء العملية القيصرية بشكل إجباري [7][8]، بل يظل قرار إجرائها في العديد من الحالات بيد طبيب التوليد.[7][9] من أهم الدوافع والأوضاع الموجبة لإجراء العملية القيصرية هي:
1. مضاعفات المخاض والعوامل التي تعيق الولادة الطبيعية عبر المهبل مثل:
- طول مدة المخاض.
- تمزق جدار الرحم أو زيادة في ضغط دم لدى الأم أو الطفل بعد تمزق الغشاء السلوي زيادة في معدل ضربات القلب لدى الأم أو الطفل.
- مشاكل في المشيمة مثل (المشيمة المنزاحة، أو المشيمة الملتصقة).
- عدم فعالية طلق الولادة بعد مرور عدة ساعات على بدئها.
- مجيء الجنين بالعرض وتعذر الولادة بشكل طبيعي.
- تعسّر الولادة بسبب كبر حجم الجنينوزيادة وزنه (أكثر من 4 كغ) وضيق حوض الأم.
- مشاكل في الحبل السري كالأوعية المتقدمة.
- مشاكل في الحبل السري كالأوعية المتقدمة، والمشيمة المتعددة الفصوص والتي تتضمن المشيمة ذات الفصين والمشيمة ذات الفص الإضافي والمغرز الغلافي.
- تدلي الحبل السري.
- الضائِقَةٌ الجَنينِيَّة.
- فشل الولادة بالأدوات (باستخدام الملقط أو المِحجم) حيث أن ولادةً قد تتم بواسطة هذه الأدوات وإن لم تفلح تتحول الحالة إلى الجراحة القيصرية.
2. مضاعفات أخرى للحمل أو أمراض تعاني منها الأم مثل:
- حدوث مقدمات الارتعاج للمرأة الحامل.
- تعدد المواليد (حمل السيدة لأكثر من جنين داخل الرحم).
- إصابة الأم بالإيدز.
- إصابة الأم بأحد الأمراض الجنسية كالهربس والتي قد تنتقل إلى الجنين خلال الولادة الطبيعية عبر المهبل.
- تمزق سابق لجدار الرحم.
- جراحة قيصرية كلاسيكية سابقة (طولية).
- مشاكل سابقة مع تعافي العِجان بسبب ولادة سابقة أو مرض كرونز.
- تمزق سابق لجدار الرحم.
- رحم ذو قرنين.
- حالات نادرة من ولادة بعد موت الأم.
3. دواعي أخرى مثل:
- عدم وجود مهارة التوليد حيث أن أخصائيي التوليد ليسوا بمهارة لتأدية الولادات المِقعدية أو بسبب تعدد الولادات.. الخ (في معظم الحالات تستطيع النسوة أن يلدن مهبلياً تحت هذه الظروف، إلا أن الجراحة القيصرية المخطط لها تحمل مخاطر أقل لموت الطفل لولادات المقعد مقارنة بالولادة المهبلية)الاستخدام الغير الجيد للتكنولوجيا (التتبع الكهربائي الجنيني).[10]
- أطباء التوليد ليسوا دوماً مُدرّبين للعمليات الجيدة لمثل أنواع هذه الولادات مما يزيد من خطورة هذه الولادات.[11]
- حدوث نزف دموي صاعق يهدد حياة المرأة خلال الولادة بسبب تمزق المشيمة أو اطراف المشيمة.
- تسمم الحمل، ارتفاع ضغط الدم إلى درجات عالية تشكل خطراً على صحة الأم الحامل.[12]
- تخطي عمر الجنين أربعين أسبوعاً وعدم بدء الولادة.
- عندما يهدد حياة الجنين خطر مما يستدعي ولادته قبل أن يموت في بطن أمه الحامل.
- كسل الرحم وتوقف الطلق.
- تعب المرأة وتوقفها عن الاشتراك الفعال في عملية الولادة.
- إذا كانت المرأة بكرية وتعدت سن الخامسة والثلاثين والطفل مرغوب فيه إذ جاء بعد معالجتها من عقم طويل الأمد.
- في حال كانت المرأة قد تعرضت لعمليات قيصرية من قبل.
الوقاية[عدل]
بشكل عام تمت الموافقة أن نسبة انتشار الجراحة القيصرية أعلى من الحاجة في الكثير من الدول والأطباء يشجعون لتخفيض هذه النسبة بشكل فعّال.بعض هذه الجهود تتضمن:
- التركيز على أن طور الخفاء الطويل للولادة ليس بغير طبيعي وبذلك هذا ليس تعليلاً لإجراء الجراحة القيصرية
- تغيير بداية المخاض الفعّال من توسع عنق الرحم بمقدار (4 سم) إلى توسعه بمقدار (6 سم)
- السماح للمرأة بالدفع لمدة ساعتين على الأقل إذا كانت قد أنجبت سابقاً، و (3 ساعات) إن لم تنجب سابقاً قبل توقف المخاض.[3]
- التمارين الجسدية ضمن فترة الحمل تقلل من المخاطر كذلك.[13]
المخاطر[عدل]

الآثار الجانبية في الأحمال قليلة الخطورة تحدث في 8.6% من الولادات الطبيعية و9.2% من الولادات القيصرية.[3]
المخاطر على الأم[عدل]
في الأحمال قليلة الخطورة، خطر الموت في الولادات القيصرية هو 13 في ال 100,000 وفي الولادات الطبيعية 3.5 في ال 100,000 ولادة في الدول المتقدمة.[3] في عام 2000 م، معدل الوفيات الناتج عن مركز الخدمات الصحية الوطنية في بريطانيا يقدر خطر الوفاة في الولادة القيصرية بثلاثة أضعاف النسبة في الولادة الطبيعية.[14] لكن هذه الدراسة قد تكون مضللة؛ وذلك لأن جميع الأمهات المصابات بأمراض شديدة في الغالب يطلب منهن إجراء العملية القيصرية، فلذلك يصعب التمييز هنا عن سبب وفاة الأم في كندا[15] ، هناك اختلاف في النتائج الخطيرة على الأم (كتوقف نبضات القلب، الأورام الدموية، واستئصال كما في جميع العمليات الجراحية التي تتم في البطن، إن الولادة القيصرية مرتبطة بحدوث التصاقات بعد إذا تمت القيصرية نتيجة لحالة إسعافية، فإن خطورة العمل الجراحي تزداد نتيجة لعوامل عديدة.[16] بطن المريضة قد لا يكون خالياً، والذي يزيد الخطورة أثناء التخدير. المخاطر الأخرى تتضمن فقدان شديد النساء اللواتي حصلن على ولادة قيصرية من قبل ازدادت نسبة حصول المشاكل لديهم في الأحمال إن خطر المشيمة الملتصقة، وهي حالة مهددة للحياة، هو 0.13% بعد ولادتين قيصرية ويزداد إلى 2.13% بعد أربع ولادات ثم إلى 6.74% بعد ست أو أكثر ولادات، هذه النتائج بنيت على دراسة شملت قرابة 30,132 عملية قيصرية. بالإضافة إلى هذا توجد زيادة مماثلة في استئصالات الرحم كما قد تزداد نسبة الاكتئاب عند الأمهات ما بعد الولادة، الاضرابات السيكولوجية المرتبطة بالولادة، والعمليات القيصرية في الولايات المتحدة كان 20 حالة لكل 1,000,000 ولادة. [17] الحقيقي سواء ما إذا كانت العملية القيصرية أم المرض الذي كانت تعانيه الأم الرحم) حيث زادت النسبة ب 1.8 حالة اضافية لكل 100 أو ثلاثة أضعاف الخطورة.العملية، فتوق أثناء الفتح (والتي قد تحتاج إلى تدخل جراحي) والتهابات للجراح.للدماء (والذي قد يتطلب نقل دم) ووصاع ما بعد التخدير القطني.اللاحقة، وينصح النساء اللواتي يردن عائلة كبيرة بعدم اختيار الولادة القيصرية بإرادتهن.الاسعافية أثناء الولادة.صدمة ما بعد الولادة بعد التدخلات التي تحدث أثناء الولادة.العوامل كالألم في المرحلة الأولى من الولادة، الشعور بفقدان القوة، والتدخلات الاسعافية أثناء الولادة جميعها مهمة في حصول الصدمة المرتبطة بالولادة.
الأحمال المتتالية[عدل]
النساء اللواتي خضعن لولادة قيصرية من قبل لأي سبب من الأسباب نوعا ما تقل احتمالية الحمل والولادة النساء اللواتي ولدن ولادة قيصرية في أول حمل تزداد احتمالية حدوث مشاكل في الحمل التالي لديهن.[3] لديهن بالمقارنة مع النساء اللواتي ولدن ولادة طبيعية فقط سابقا.[18] الولادة بعد عملية قيصرية سابقة تكون بإحدى الخيارين:
- ولادة طبيعية بعد ولادة قيصرية.
- ولادة قيصرية باختيار الأم.
الخياران فيهما خطورة أعلى من ولادة طبيعية بدون ولادة قيصرية سابقة. المعايير التي تسمح بحصول ولادة طبيعية بعد قيصرية تتضمن أن تكون العملية السابقة عرضية وفي أسفل البطن.[19] الولادة الطبيعية بعد غالبا يتم اختيار الولادة الطبيعية بعد القيصرية في 20 – 40% من الحالات، مع زيادة احتمالية حدوث إلا أن الولادة الطبيعية بعد قيصرية سابقة تنقص احتمالية وفاة الأم أثناء الولادة وتقلل احتمالية حدوث القيصرية تضيف خطر أكبر بحصول تمزق في الرحم وموت الطفل.[20][21] المضاعفات في العمليات القيصرية الإسعافية أكتر من القيصرية الاختيارية.مضاعفات في الأحمال المستقبلية أكثر من العملية القيصرية الاختيارية.
الالتصاقات[عدل]

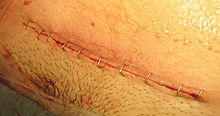
هناك العديد من الخطوات التي يمكن اتخاذها أثناء العمليات في البطن أو الحوض لتقليل المضاعفات التي تحدث بعد العمليات، كحدوث الالتصاقات. هذه التقنيات والمبادئ قد تتضمن:
- التعامل مع جميع النسج بعناية كبيرة
- استعمالات القفازات الخالية من البودرة
- اختيار الغرز والمواد الزرع بعناية
- التحكم بالنزيف
- إبقاء النسج رطبة
- منع حدوث الالتهابات
ولكن بالرغم من هذه الإجراءات، الجراحة في البطن أو الحوض قد تؤدي إلى إصابات قد تسبب التصاقات. من أجل منع حدوث الالتصاقات بعد الجراحات في الحوض (النسائية) كاستئصال الرحم، استئصال أورام عضلة الرحم أو العمليات القيصرية، موانع الالتصاق يمكن وضعها أثناء العملية لتقليل خطر حدوث التصاقات بين الرحم والمبيض، الأمعاء الدقيقة، وتقريبا أي نسيج في البطن أو الحوض. العقم: والذي ممكن أن يحصل عندما تلف الالتصاقات نسج المبيض والأنابيب فتمنع الطريق الطبيعي لمرور البويضة من المبيض إلى الرحم. واحدة من كل خمس حالات عقم يقدر أن يكون سببها الالتصاقات. ألم الحوض المزمن: والذي يمكن أن يحصل عند وجود الالتصاقات في الحوض. تقريبا 50% من حالات انسداد الأمعاء الدقيقة: اضطراب في الحركة المعوية الطبيعية، والذي يمكن أن يحصل عندما تلف أو تشد الالتصاقات قد تسبب مضاعفات ك:
- ألم الحوض المزمن مرتبطة بوجود التصاقات.
- الالتصاقات الأمعاء الدقيقة.
المخاطر على الطفل[عدل]
إن الولادة المبكرة باختيار الأم قبل الاسبوع ال 39 من الحمل، والتي تتم بدون وجود ضرورة طبية تشكل خطراً أكيداً على الجنين دون وجود فائدة معروفة للأم. مضاعفات ذلك تتضمن: معدل وفيات الأجنة في الاسبوع ال 37 تكون تقريبا 3 مرات عدد الوفيات في الاسبوع ال 40 كما أنها أعلى من معدل الوفيات كما أن هذه الولادات المبكرة كانت مرتبطة بزيادة معدل الوفيات خلال الطفولة المبكرة بالمقارنة مع الأجنة اكتشف الباحثون في دراسة وبحث وجود فوائد كثيرة لاستكمال فترة الحمل كاملة بدون اثار جانبية على الكونجرس الأمريكي لأطباء النساء والتوليد وصانعي السياسة الطبية يراجعون الأبحاث والدراسات، ويجدون زيادة في حدوث الخمج الدموي المؤكد أو المشكوك فيه، متلازمة ضيق التنفس، انخفاض سكر الدم، الحاجة إلى الدعم التنفسي، الحاجة إلى إدخال الوليد إلى العناية المشددة، والحاجة إلى إبقاء الوليد في خلال الاسبوع 38.المولودين بين الاسبوع 39 و41.إغلاق </ref> مفقود لوسم <ref> يوجد خلاف في الوسيلة الأفضل للولادة عندما يكون جنين الأول رأسه نحو الأسفل والثاني لا. عندما لا يكون رأس الجنين بغض النظر عن إذا كانت الولادة قيصرية أم طبيعية فإن الثقافة الطبيعية تحبذ ولادة التوأم الكاذب في الأسبوع ال 38 والتوأم الحقيقي (الذان يشتركان بمشيمة واحدة) في الأسبوع ال 37 نتيجة لزيادة خطر الإجماع هو أن الولادة المبكرة للتوائم الحقيقية مسوغة لأن خطر ولادة طفل ميت في الولادات بعد الأسبوع ال 37 من الحمل هو أعلى من الخطر من ولادة التوأم قبل موعد الولادة الطبيعي (الاسبوع 36 الإجماع المتعلق بالتوائم الحقيقية، وهو النوع ذو الخطورة الأعلى من التوائم، هو أنه يجب ولادتهم بولادة في بحث منتشر بشكل واسع عالمياً، الجنين الواحد المولود قبل الأسبوع ال 39 ممكن أن تصبح لديه الاسبوع 38.[7][22] قد يعاني المولود من قلة الأوكسجين عند تأخر الولادة القيصرية. قبل الاسبوع ال 39.الأسبوع 37 و38.الأول نحو الأسفل ينصح يالولادة القيصرية.ولادة جنين ميت في التوائم الحقيقية التي تبقى في الرحم بعد 37 اسبوع من الحمل.أو 37).قيصرية في الاسبوع أو بعد بقليل من الاسبوع ال 32.مشاكل في التطور كأن يكون أبطأ في تعلم القراءة والرياضيات.[23]
من المخاطر الأخرى: الرئة الرطبة: انحباس السوائل في الرئتين ممكن أن يحدث إذا لم يتم اخراجها نتيجة ضغط التقلصات أثناء الولادة[24] احتمالية حدوث ولادة مبكرة ومضاعفات: الولادة المبكرة ممكن أن تحدث إذا حصل خطأ في حساب موعد الولادة. وجدت دراسة زيادة في خطر المضاعفات إذا حصلت ولادة قيصرية اختيارية مكررة ولو عدة أيام قبل الاسابيع ال 39 المنصوح بها.[25]
زيادة في نسبة وفيات الأجنة: في الولادات القيصرية التي تتم دون وجود سبب خطير (جنين واحد مكتمل رأسه نحو الأسفل) فإن خطورة وفاة الوليد في أول 28 يوم من حياته تقدر ب 1.77 في كل 1000 ولادة حية بين النساء اللواتي ولدن ولادة قيصرية بالمقارنة مع 0.62 في كل 1000 ولادة بين النساء اللواتي ولدن ولادة طبيعية.[26]
أنواع الولادة القيصرية[عدل]
هناك العديد من الأنواع للولادة القيصرية وتصنّف بعدة طرق تبعاً لمنظورات مختلفة .[27] الطريقة الوحيدة لمناقشة آليات هذه الأنواع هي تجميعها عن طريق التركيز إمّا على الحاجة الملحّة للإجراء أو خصائص الأم أو مجموعة من العوامل الأخرى، أقل شيوعاً .[27] ويعد تصنيف الولادات القيصرية اعتماداً على الحاجة الملحّة لإجرائها هي الأكثر شيوعاً.[27] عندما يكون هناك أمراً غير اعتيادي لدى الام أو الحامل فإن هذا يصبح تصنيفا شائعا للولادة القيصرية حيث تشاهد تلك الامور الغير طبيعية .[27] وعند مناقشة التقنيات الفعلية والظروف الجراحية فإن الولادات القيصرية تصنف بيد هذه التقنيات.[27]
الحاجة الملحة[عدل]
تقليديّاَ، تفرَّق الولادات القيصرية لتكون جراحات اختيارية أو طارئة ضرورية.[28] ولهذا التصنيف ضرورة ملاحظة إستراتيجية لاستخدام التخدير؛ حيث أنه في حالات الطوارئ يجب أن يستخدم التخدير العام لكن عندما يكون الوقت متاحا من الأفضل استخدام التخدير الموضعي. [28] العملية القيصرية المخطط لها مسبقا أو الاختيارية، والتي ترتب في وقت مبكر، هي التخطيط الأكثر شيوعا في الحالات الطبية وبشكل أمثل تكون أقرب إلى موعد .[بحاجة لمصدر] يتم تنفيذ عملية قيصرية طارئة في حالة الطوارئ التوليدية، حيث مضاعفات الحمل تبدأ فجأة أثناء عملية المخاض، ويتم اتخاذ إجراءات سريعة مطلوبة لمنع وفاة الأم، الطفل أو كليهما.[بحاجة لمصدر] الولادة القيصرية الاختيارية هي من العمليات الجراحية الاختيارية، وهذا يعني أنه من المقرر أنه نُصحَ لإجرائها بدلا من تنفيذها لسبب طارئ لم يكن مقررا. هذا يمنح القدرة على أداء الولادة في الوقت الذي تكون فيه موارد المشفى مثالية، كأن تكون في وضح النهار وليس ما قد يتحول ذلك إلى أن تكون في الليل. التكلفة على المريض والطفل لعملية جراحية غير ضرورية قد تكون كبيرة. ويقول النقاد أيضا أنه بسبب الأطباء والمؤسسات من الاستفادة عن طريق الحد من الوقت ليلا والعمل عطلة نهاية الأسبوع، يشكل حافز غير مناسب إلى العمليات الجراحية الاختيارية. يمكن إجراء الولادة القيصرية الاختيارية على أساس مؤشرات توليدية أو طبية، أو بسبب طلب غير مبين من الأمهات.[7] ومن بين النساء في المملكة المتحدة والسويد واستراليا 7% منهن فضل الولادة القيصرية .الكونجرس الأمريكي لأطباء النساء والتوليد يوصي بالولادة المهبلية المخطط لها في الحالات التي تكون دون دلائل وتداعيات طبية،[29] ويوصي المعهد الوطني للتفوق الصحي والعناية أنه إذا بعد أن تُقدّم إلى المرأة معلومات عن مخاطر الولادة القيصرية المخططة، وقالت انها لا تزال تصر على إجرائها ينبغي توفير ذلك.[7] وينبغي القيام به في الاسبوع 39 من الحمل أو في وقت لاحق[29]
حسب خصائص الأم[عدل]
الولادة القيصرية على طلب الأمهات (CDMR) هي عملية قيصرية غير طارئة طبيا، حيث طلب إجراء عملية الولادة عن طريق العملية القيصرية من قبل الحامل على الرغم من أنه ليس هناك داع طبي لعملية جراحية .[30]
بعد ولادة قيصرية سابقة[عدل]
الأمهات اللواتي لديهن في السابق عملية قيصرية أكثر عرضة لإجراء عملية قيصرية لحالات الحمل المستقبلية من الأمهات اللواتي لم يكن لديهن عملية قيصرية. هناك نقاش حول الظروف التي يجب أن تكون بها النساء للولادة المهبلية بعد الولادة القيصرية السابقة. الولادة المهبلية بعد القيصرية (VBAC) هي ولادة طفل عن طريق المهبل بعد ولادة الطفل السابق من خلال عملية قيصرية جراحيا.[31] وفقا لصحيفة الكونغرس الأميركية لأطباء النساء والتوليد (ACOG)، ويرتبط VBAC مع انخفاض مرضية الأمهات وانخفاض مخاطر التعرض لمضاعفات في الحمل في المستقبل.[32] وفقا للجمعية الأميركية للحمل، 90٪ من النساء اللاتي خضعن للولادات القيصرية هنّ المرشحات ل VBAC [20] وحوالي 60-80٪ من النساء اللواتي يختارن VBAC ينجحن في الولادة عن طريق المهبل، وهو مماثل لمعدل الولادة المهبلية بشكل عام في الولايات المتحدة في عام 2010.[20][21][33]
التوأمان[عدل]
لحالات الحمل بالتوأم الأصحاء على حد سواء، حيث يكون اتجاه رأسيهما للأسفل . تحكم الولادة المهبلية بين الأسبوع 37 و38 من الحمل .[7][22] في هذه الحالة الولادة المهبلية لا تتفاقم بخروج الرضيع بالمقارنة مع الولادة القيصرية .[22]هناك جدل حول أفضل طريقة للولادة؛ حيث يكون التوأم الأول متوجه الرأس للأسفل والثاني ليس كذلك.[22] عندما التوأم الأول لا يتوجه رأسه للأسفل فيوصّى بالولادة القيصرية .[22] على الرغم من أن التوأم الثاني وعادة يلحق بتردد أعلى من المشاكل، ليس من المعروف ما إذا كانت الولادة القيصرية تؤثر في ذلك .[7] وتشير التقديرات إلى أن 75٪ من حالات الحمل التوأم في الولايات المتحدة تمت بعملية قيصرية في 2008.[34]
الولادة المقعدية[عدل]
هي ولادة طفل من المجيء المقعدي، حيث يخرج حوض الطفل والأرداف أو القدم لأول مرة بدلا من ظهور الرأس أولاَ في الحالات العادية. فقط في المجيء المقعدي، تسمع أصوات قلب الجنين فوق السرة. في هذه الحالة يعرض الجنين لبعض المخاطر خلال عملية الولادة، وطريقة الولادة (المهبل مقابلقيصرية) مثيرة للجدل في مجالات التوليد والقبالة.على الرغم من إمكانية الولادة المهبلية للطفل المقعدي، بعض العوامل للجنين والأم تؤثر على سلامة الولادة المهبلية المقعدية . تتم ولادة معظم الأطفال المقعدية في الولايات المتحدة بعملية قيصرية؛ حيث أظهرت الدراسات زيادة مخاطر الإصابة بالأمراض والوفيات عبر الولادات المهبلية المقعدية، ومعظم سياسات وأنظمة المشافي لا تسمح بهذه الولادات لهذا السبب. نتيجة لانخفاض عدد الولادات المقعدية المهبلية، فإن معظم أطباء التوليد لا يتلقون التدريب في مجموعة من المهارات اللازمة لتأمين الولادة المهبلية المقعدية حتى الآن.
طرق أخرى، بما في ذلك عن طريقة تقنية الجراحة[عدل]
هناك عدة أنواع من العمليات القيصرية (CS). ثمة فارق مهم يكمن في نوع الشق (الطولي أو العرضي) في الرحم، وبصرف النظر عن الشق في الجلد.العملية القيصرية الكلاسيكية تنطوي على شق طولي وسطي، الأمر الذي يسمح بمساحة أكبر لخروج الطفل. ومع ذلك، نادرا ما يقوم الأطباء بأدائها اليوم، لأنها أكثر عرضة للمضاعفات. شق القسم السفلي من الرحم هو الإجراء الأكثر شيوعا اليوم، ينطوي على شق عرضي فوق حافة المثانة، والنتائج الايجابية لذلك تكمن بأنها أقل فقداناً للدم وأسهل للإصلاح. يتم إجراء عملية القيصرية غير المخطط لها مرة واحدة وقد بدأ العمل بهذا بسبب المضاعفات غير المتوقعة . يتم استئصال الرحم قيصرياً إثر إجراء عملية قيصرية تليها إزالة الرحم. ويمكن أن يتم ذلك في حالات النزيف المستعصية أو عندما لا يمكن فصل المشيمة عن الرحم. تقليديا، قد استخدمت أشكال أخرى من القيصرية، مثل العملية القيصرية خارج الصفاق أو قسم بورو قيصرية. وتكرر العملية القيصرية عند الحامل المتعرضة لعملية قيصرية سابقة؛ حيث يتم تنفيذ ذلك من خلال ندبة القديمة.الإجراء EXIT هو إجراء جراحي متخصص لولادة الأطفال الذين لديهم ضغط في مجرى الهواء.طريقة Misgav Ladachهي عملية قيصرية معدلة استخدمت ما يقرب من جميع أنحاء العالم منذ 1990وقد وصفت من قبل مايكل ستارك، رئيس اللأكاديمية الجراحية الأوربية الجديدة، في الوقت الذي كان Misgav Ladach، مدير مستشفى عام في القدس. .قدم الأسلوب خلال مؤتمر FIGO في مونتريال في عام 1994،[35] ثم وزعته جامعة أوبسالا، السويد، في أكثر من 100 دولة. ويستند هذا الأسلوب على مبادئ ضيقة الحدود. وقال انه درس جميع الخطوات في العمليات القيصرية 6، ويحللها لضرورتها و، إذا وجدت الضرورة، فتكون على طريقتهم المثلى من الأداءحيث استخدم تعديل جويل كوهين لشق البطن ومقارنة الهياكل البطن الطولية إلى سلاسل على الآلات الموسيقية. كما الأوعية الدموية والعضلات، فمن الممكن أن تمتد بدلا من قطع منها . يتم فتح الغشاء البريتوني عن طريق التمدد والشد المتكرر، لا يتم استخدام مسحات البطن، يتم إغلاق الرحم في طبقة واحدة مع إبرة كبيرة لتقليل كمية دخول جسم غريب إلى أقصى حد ممكن، ويتم إغلاق البطن مع طبقتين فقط. النساء اللواتي يخضعن لهذه العملية يقدرن على التعافي بسرعة؛ حيث يمكن أن تكون قريبا بعد حديثي الولادة بعد الجراحة. هناك العديد من المنشورات التي تبين مزايا الأساليب القيصرية التقليدية. ومع ذلك، هناك خطر متزايد من انفصال المشيمة وتمزق الرحم في حالات الحمل اللاحقة للنساء الذين خضعوا لهذه الطريقة في الولادة السابقة.[36][37]
الطريقة[عدل]

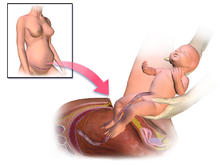
تستخدم المضادات الحيوية كوقاية قبل القيام بالشق الجراحي.[38] يتم شق الرحم ويُمد هذا الشق مع ضغط خفيف على المحور الرأسي الذنبي.[38] يتم إخراج الطفل وتزال المشيمة ثم يتخذ الجراح قراراً فيما يخص فحص الرحم من الخارج .[38] يتم غلق الطبقة الرحمية عندما لا ترغب الأم بالحمل في المستقبل. تستخدم الخياطة الجراحية عندما يكون النسيج تحت الجلد بسمك 2 سم أو أكثر .[38] يُفضّل عدم توسيع عنق الرحم يدوياً، النزح تحت الجلد أو المعالجة التكميلية بالأوكسجين بهدف منع العدوى.[38] يمكن إجراء الجراحة القيصرية بخياطة مفردة أو مضاعفة لطبقة الشق الرحمي.[39] أثبتت المراجعة المتزامنة أن غلق طبقة مفردة مقارنة بغلق طبقة مضاعفة تترافق إحصائياً مع خفض في متوسط فقدان الدم.[40] يتضمن الإجراء المعياري غلق الصفاق (البريتوان) لكن تشكك الأبحاث في ضرورية ذلك مع بعض الدراسات التي تشير إلى أن غلق البريتوان يترافق مع زيادة في مدة العملية الجراحية وفترة البقاء في المستشفى.[41] يتم تشجيع والدي الأم لحضور الجراحة لمساندة الأم ومشاركتها في هذه التجربة في العديد من المستشفيات خصوصاً في الأرجنتين، الولايات المتحدة، المملكة المتحدة، كندا، النرويج، فنلندا، أستراليا ونيوزيلندا. يخفض الطبيب المخدر عادة الغطاء الجراحي مؤقتاً بينما يتم إخراج المولود ليتمكن الوالدين من رؤيته.[بحاجة لمصدر]
التخدير[عدل]
يسمح باستخدام كل من التخدير العام والموضعي (التخدير الشوكي أو فوق الجافية أو كل منهما).يفضل التخدير الموضعي حيث يسمح للأم أن تكون مستيقظة وتتفاعل فوراً مع طفلها .[42] تتضمن الميزات الأخرى للتخدير الموضعي غياب المخاطر النموذجية للتخدير العام منها : الرشف الرئوي لمحتويات المعدة (معدل حدوثها عالٍ نسبياً في المرضى الذين يخضعون للتخدير العام في الحمل المتأخر) وتنبيب المري.[43] يُستخدم التخدير الموضعي في 95 % من الولادات[5] ويعد التخدير الشوكي أو الشوكي وفوق الجافية أكثر الطرق الموضعية المستخدمة في الجراحة القيصيرية المخططة . يختلف التخدير الموضعي أثناء الجراحة القيصرية عن تسكين الألم المستخدم في المخاض والولادة المهبلية .[44] يعد الألم بسبب الجراحة أكبر منه بسبب المخاض ولذلك يتطلب تخدير عصبي أشد.يعد مستوى القطاع الجلدي للتخدير المطلوب للولادة القيصيرية أعلى من ذلك المطلوب لتسكين ألم المخاض.[43] يمكن أن يكون التخدير العام ضرورياً بسبب مخاطر معينة على الأم والطفل. المرضى الذين يعانون من نزيف دموي شديد مطلق ربما لا يتحملون الآثار الديناميكية الدموية للتخدير الموضعي. يُفضّل التخدير العام أيضاً في الحالات المستعجلة مثل الضائقة الجنينية الشديدة حيث ليس هنالك وقت لإجراء تخدير الموضعي.
الوقاية من المضاعفات[عدل]
يعد الخمج بعد الولادة واحد من الأسباب الرئيسية للنتائج السيئة[7][45] والوفاة حول فترة الولادة بنسبة حوالي 10% من وفيات الأمهات عالمياً.[46] تزيد الجراحة القيصيرية من خطر العدوى والوفيات المتعلقة بها (تقدر بين 5 إلى 20 مرة أعلى).[45] يمكن أن تحدث العدوى عند حوالي 8 % من النساء التي تخضع للجراحة القيصرية خصوصاً التهاب بطانة الرحم [7]، عدوى السبيل البولي وعدوى الجروح. تعد الوقاية بالمضادات الحيوية فعالة في حالات التهاب بطانة الرحم حيث تمنع حوالي 3 من 4 حالات.[7][45] يقلل تناول المضادات الحيوية قبل شق الجلد بدلاً من تناولها بعد تثبيت الحبل من المخاطر على الأم من دون أن يزيد الآثار السلبية على الطفل.[7][47] وفيما إذا كان استخدام نوع معين من منظفات الجلد يحسن النتائج مازال غير واضح.[48]
يعتقد بعض الأطباء أن توسيع عنق الرحم بالإصبع أو بالملقط أثناء الجراحة القيصيرية سيمنع إعاقة حركة الدم ورشف الهلابة (السائل النفاسي)، وبذلك يفيد الأم بتقليل خطر الوفاة[49] غير أن الدليل السريري المتوافر غير كاف لإثبات تأثير هذا الإجراء.[49]
مرحلة المعافاة[عدل]
تعتمد فترة المعافاة على المريضة وتحملها للألم ومستويات الالتهاب، وينصح الأطباء الابتعاد عن العمل الشاق (مثل حمل الأشياء التي يزيد وزنها عن 10 باوندات أي ما يعادل 4.5 كغ والركض وصعود السلالم أو التمارين الرياضية) لمدة 16 أسبوع ومرحلة انتظار تقارب 18 شهر قبل محاولة الحمل بطفل آخر.[50]
الاستخدام[عدل]
في عام 2008 في المملكة المتحدة، كان معدّل الجراحة القيصرية 24%،[51] وكان المعدل في إيرلندا 26.1% في 2009،[52] أما المعدل في كندا فكان 26% في العامين 2005-2006،[53] وفي أستراليا كانت أعلى نسبة للجراحة القيصرية حيث وصلت ل 31% في 2007.[54] أما في الولايات المتحدة فكانت 33% وتتراوح ما بين 23% إلى 40% حسب الولاية.[3]
أما عن النسبة في إيطاليا خاصّةً فمرتفعة بالرغم من أنها تتراوح من منطقة لمنطقة،[55] وفي كامبانيا تم التقرير أن 60% من المواليد تأتي عن طريق الجراحة القيصرية،[56] وفي منطقة روما فمتوسط النسبة 44% ولكن يمكن لها أن تصل إلى 85% في بعض العيادات الخاصة.[57][58] مع حوالي 1.3 مليون إقامة، كانت الجراحة القيصرية أكثر الجراحات التي تتم تأديتها في مشافي الولايات المتحدة في 2011، وكانت ثاني جراحة تمت تأديتها للأعمار من 18 حتى 44،[59] وارتفعت نسبة الجراحة القيصرية في الولايات المتحدة منذ عام 1996،[60] وارتفعت نسبة هذه الجراحة 60% من 1996 إلى 2009. وفي عام 2010 كانت نسبة الولادة القيصرية 32.8% بين كل المواليد (انخفاض بسيط من 2009 حيث كانت 32,9% بين كل المواليد).[61] وقد وجدت دراسة في 2011 أنه من المحتمل أكثر للنساء التي تم تغطيتها بتأمين خاص أن تجري هذه العملية بنسبة 11% أكثر من التي تم تغطيتها بواسطة المساعدة الطبية المقدمة للفقراء.[62]
وقد تم الاستشهاد أنه في الصين النسب الأعلى لهذه الجراحة في العالم حيث تصل إلى 46% في عام 2008.[63] وقد أظهرت الدراسات أن استمرارية الرعاية مع راعي معروف قد تُخفِض نسبة الولادة القيصرية[64] ولكن هناك بحث يُظهر أنه لا يوجد فرق هام بين نسب العمليات القيصرية مقارنة لاستمرارية رعاية القابلات إلى الرعاية المجزأة التقليدية.[65] تؤدّى العمليات الطارئة القيصرية بنسبة 66% خلال النهار مقارنة بخلال الليل.[66] ترتفع النسب في الصين إلى 46% وإلى مستويات 25% وما فوق في العديد من الدول الآسيوية والأوروبية والأمريكية اللاتينية،[67] وارتفعت النسب في الولايات المتحدة إلى 33% من كل الولادات في 2012 من 21% في عام 1996،[3] وكانت الفروقات عبر أوروبا: أنه في إيطاليا كانت نسبتها 40% بينما في الدول الشمالية 14%.[68]
الاستخدام المتزايد[عدل]
ارتفعت نسب الجراحة القيصرية في الولايات المتحدة من 20% في 1996 إلى 33% في 2011،[3] وهذا الازدياد لم ينتج عنه تحسّن النتائج والذي قد يؤدي إلى تطبيق هذه الجراحة غالباً،[3] وقد سحبت منظمة الصحة العالمية رسمياً نصائحها السابقة التي تنص على استخدام الجراحة القيصرية 15% في حزيران 2010، ويقرأ نصهم الجديد " لا يوجد دليل تجريبي لنسبة مثالية، والذي هم أن كل النساء اللواتي يحتجن هذه الجراحة يتلقونها.[69] تقول المعاهد الوطنية الأميركية الصحية أن الارتفاعات في نسب الجراحة القيصرية ليست سبباً يدعو للاهتمام بمفرده ولكنه قد يعكس تغيرات في الأنماط الإنجابية: " قررت منظمة الصحة العالمية نسبة مثالية لكل الولادات القيصرية مثل 15% للعينة، وإن رأي الجرّاح أنه لا يوجد ثبات في هذه النسبة المثالية، وأن التصريحات اليدوية للنسبة المثالية قد تكون غير مشجعة، ويتوجب أن تكون أهداف تحقيق نسب الولادة القيصرية المثالية معتمدة على زيادة النتائج الأفضل التي يمكن تحقيقها للطفل والأم بأخذ الاعتبار المصادر الصحية والطبية المتوفرة وتفضيلات الأم، ويعتمد هذا الرأي على فكرة أنه إذا تُرك في غير تحدٍّ، فإن نسب الجراحة القيصرية المثالية سوف تتغير مع الزمن وعبر الشعوب المختلفة حسب الشخص والظروف المجتمعية.[30]
وقد تكهّن البعض أن معدل الجراحة القيصرية في ازدياد بسبب العلاقة ما بين وزن الطفل وحجم حوض الأم، بافتراض أساس المنطق المستوحى من الداروينية، فإنه منذ مجيء الولادة القيصرية الناجحة منذ أكثر من 150 سنة، لدى العديد من الأمهات أحواض صغيرة وتنجب الأطفال بأوزان عالية حيّة ولها علاقة بهذه الصفات، إلا أنّ الفكرة فشلت بأن تؤخذ بالحسبان. وتاريخياً فإن عدم الملاءمة في ولادة الطفل كان سببها سوء تغذية الأم في الطفولة وبالأخص عظام الحوض المشوّهة بسبب الكساح الطفولي، وإن تحسن تغذية الأم يجب أن يؤدي إلى زيادة السهولة في الولادة المهبلية وليس إلى زيادة في الجراحة القيصرية.[70]
التاريخ[عدل]
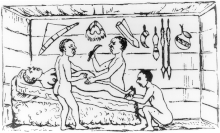
إن أم بيندوسارا (تَولّد 320 قبل الميلاد والذي حكم فترة 298 إلى 272 قبل الميلاد)، الإمبراطور مارويان سامرات الثاني للهند، والتي تناولت السم بحادث وتوفي عندما كانت قريبة بأن تنجبه. شاناكيا (معلم وناصح شاندراجوبتا) قرر بأن الطفل يجب أن ينجو، فقرر فتح بطن الملكة وأخذ الطفل وبذلك أنقذ حياته.[71][72]
وتِبعاً للسجلات الصينية القديمة للمؤرخ العظيم «لوزهونغ» بأن الحفيد من الجيل السادس للإمبراطور الأصفر كان لديه ستة أولاد وكلهم قد ولدوا بشق الجسم، والطفل السادس جوليان أسس منزل مي الذي حكم ولاية تشو.[73] وفي النص الأسطوري الإيرلندي «دورة الستر» يُقال بأن شخصية فوربايد فيربيند وُلد عن طريق جراحة قيصرية بعد وفاة الأم، والتي قُتلت على يد عمته الشريرة ميدب. إن التالمود البابلي والذي هو نص قديم ديني يهودي ذكر عن عملية مشابهة للجراحة القيصرية، وسمّيت (يوتزي دوفن).[72] وضع بليني الأكبر نظرية أن اسم خوليوس قيصر جاء من أحد الأجداد الذي ولد بواسطة جراحة قيصرية، ولكن الحقيقة قابلة للجدال (شاهد النقاش الذي يُعنى بأصل كلمة قيصر). وأن الجراحة القيصرية الرومانية التقليدية تم تأديتها لأول مرة لإخراج طفل من رحم أم قد توفيت أثناء الولادة، وإن والدة قيصر «أوريليا» عاشت خلال الولادة وأنجبت طفلها بنجاح، مما يحذف احتمالية أن الحاكم الروماني قد وُلِد بعملية قيصرية، وقد توفيت زوجته الأولى خلال ولادتها وأنجبت طفلاً ميتاً والذي كان من الممكن أن يحيا لو تم إنجابه بجراحة قيصرية. وإن القديس الكاتالوني «رايموند نوناتوس» (1204-1240) أخذ لقبه من اللاتينية حيث أن نون-ناتوس تعني ("not born") أي غير مولود، لأنه وُلِد بواسطة جراحة قيصرية، وقد توفيت والدته أثناء إنجابه.[74] وهناك قصة مبكرة للعملية القيصرية تم ذكرها في إيران في كتاب شاه نامة المكتوب حوالي عام 1000 بعد الميلاد وهذا له علاقة بولادة «روستام» البطل القومي الأسطوري لإيران،[75][76] وحسب شاه نامة فإن سيمرغ قد علّم زال في كيفية إجراء الجراحة القيصرية وبذلك ينقذ رودابة والطفل روستام.[77] لطالما كان نتيجة العملية القيصرية وفاة الأم، وإن أول عملية مسجلة لامرأة تعيش بعد العملية القيصرية أجريت في عام 1580 في سيجرشاوسن في سويسرا: حيث كان يعقوب نوفر جيلدر خنازير والذي أجرى العملية لزوجته بعد مرورها بمخاض طويل،[78] إلا أنّ هناك بعض القواعد لافتراض أن امرأة قد عاشت بعد هذه العملية في العصور الرومانية، [79] حيث أنه لمعظم الوقت منذ القرن السادس عشر كان لهذه العملية معدلات وفاة عالية. وكان تعتبر إجراء عالي الخطورة تتم تأديته إذا توفيت الأم أو تعتبر قد جاوزت مرحلة المساعدة، وفي بريطانيا العظمى وإيرلندا كان نسبة الوفاة في 1865 حوالي 85%، والخطوات الأساسية في تقليل نسب الوفاة كانت: تقديم الشق العرضي لتقليل النزيف على يد فريديناند كيهر في 1881 ويعتقد بأنها أول جراحة فيصرية تمت تأديتها، وتقديم خياطة الرحم على يد ماكس سانجر في 1882 وهو التعديل الذي أجراه هيرمان جوهانس بفانينستيل في 1900 ومن ثم التطور للشق العرضي المنخفض على يد كرونيغ في 1912، والتزاماً بمبادئ التخدير المعقم السابق للمضادات الحيوية التي تنقل في الدم. وإن المسافرين الأوروبيين في منطقة البحيرات العظمى في أفريقيا خلال القرن التاسع عشر قد شاهدوا الجراحة القيصرية التي تُؤدّى على أساس منتظم،[80] وإن الأم الحامل كانت تُخدّر بالكحول وخليط نباتي كان يستخدم للحث على المعافاة، ومن الطبيعة المتطورة جيداً للعمليات فقد توصّل المراقبون الأوروبيون أنه قد تم توظيفهم لبعض الوقت، [80] وقد أجرى دكتور جيمس باري أول جراحة قيصرية ناجحة على يد طبيب أوروبي في قرية أفريقية وكانت في الفترة ما بين 1817 و1828.[81] وإن أول جراحة قيصرية ناجحة تمت تأديتها في أميركا حدثت في التي كانت تسمى سابقاً بدولة بناء المهن «فيرجينيا» في 1974، وقد تمت تأدية هذه العملية على يد دكتور جيسي بينيت على زوجته إليزابيث.[82] في الخامس من آذار في عام 2000 في المكسيك، قامت إينيه راميريز بإجراء جراحة قيصرية لنفسها ونجت! وكذلك فعل ولدها أورلاندو رويز راميريز، [83] ويُعتقد بأنها الامرأة الوحيدة التي قامت بإجراء هذه العملية على نفسها.[بحاجة لمصدر]
المجتمع والثقافة[عدل]
علم أصل الكلمة[عدل]
إن الروماني ليكس ريجيا (القانون الملكي) ولاحقاً ليكس قيصر (القانون الإمبراطوري) لنوما بومبليس (715-673 قبل الميلاد)[84] أقرّت ولادة طفل لأم ميتة في ولادة بأن يتم إخراجه بشق في الرحم،[85] ويبدو هذا بدأ كمتطلب ديني بألا تدفن الأمهات الحوامل،[86] وتطور إلى وسيلة لإنقاذ الطفل، ومع الخبرة الرومانية أقروا بأن الامرأة الحامل يجب أن تكون في شهرها العاشر قبل تأدية العملية مما يعكس المعرفة بأنها قد لا تنجو من الولادة،[87] وهناك بعض التكهنات الخاطئة أن الدكتاتور الروماني يوليوس قيصر قد تم إنجابه بهذه الطريقة والتي تدعى الآن بالعملية القيصرية،[88] إلا أنّ العملية القيصرية قد تمت إجراؤها في العصور الرومانية ولا مصدر كلاسيكي يثبت أن أماً قد نجت أثناء الولادة.[85][89] وفي أواخر القرن الثاني عشر عبّر الباحث الفيزيائي ميمونايدس بالشك حول احتمالية نجاة المرأة أثناء هذه العملية ومجدداً هبوط الحمل، قد تم توضيح هذا المصطلح باشتقاقه من الفعل caedere أي بأن يخترق ويقص، وقد تم تسمية الأطفال المولودين بهذه الطريقة بcaesones، ويشير بليني الأكبر ليوليوس قيصر (جد رجل الدولة الروماني الأشهر) على أنه الطفل المقصوص من الرحم مما يعطي التفسير للكنية «قيصر» والتي تم حملها لأحفاده،[85] إلا أنه ولو كانت الفرضية في أصل الكلمة تصل ما بين الجراحة القيصرية ويوليوس قيصر هي عبارة عن أصل كلمة خاطئ فمع ذلك تم تصديق ذلك بانتشار كبير، ولإعطاء مثال: فإن قاموس أوكسفورد الإنكليزي يُعرِّف كلمة قيصري على أنه الولادة لطفل عن طريق شق جدار البطن عندما لا يمكن أن تتم الولادة بالطريقة الطبيعية، وكما تمّ إجراؤها مع يوليوس قيصر،[90] وكذلك قاموس ميريام ويبستر الطبعة 11 تركت فراغاً لعدم اليقين لاشتقاق الكلمة مع جملة «من الارتباط الأسطوري لمثل هذه العملية وكنية قيصر».[91]
بعض الروابط ما بين يوليوس قيصر أو مع الأباطرة الرومان يتواجد في اللغات الأخرى كذلك، كمثال: مصطلحات اللغة الألمانية الحديثة والنرويجية والدنماركية والهولندية والسويدية والتركية والهنغارية هي aiserschnitt، keisersnitt،kejsersnit،keizersnede، kejsarsnitt، sezaryen، császármetszé والتي تعني تماماً شق الإمبراطور،[92] وإن المصطلح الألماني قد نُقِل كذلك لليابانية (帝王切開 teiōsekkai) والكورية (제왕 절개 jewang jeolgae) والتي تعني حرفياً شق الإمبراطور، وهذا يشابه السلافي الغربية (البولندية)cięcie cesarskie (التشيكية) císařský řez و (السلوفاكية) cisársky rez حرفياً الشق الإمبراطوري، إلا أن المصطلح الجنوب السلافي هو والمصطلح الروسي kesarevo secheniye (Кесарево сечение késarevo sečénije) يعني حرفياً الجراحة القيصرية وكذلك مصطلح اللغة العربية، والمصطلح العبري קיסרי (nitúakh Keisári) والذي يترجم تماماً على أنه عملية قيصرية جراحية، وفي رومانيا والبرتغال بالترتيب صربي царски рез وسلوفيني cárski réz والتي تعني شق القيصر الروسي.[93] تدعى cesariana وهو معنى مقارب لقيصر.[بحاجة لمصدر] وحسب شاه نامة الكتاب الفارسي القديم، فإن البطل روستام كان أول شخص وُلد بهذه الطريقة والمصطلح رستمينه له علاقة بقيصري، وكذلك الإله القرد الهندوسي الأسطوري «هانومان» وُلد بطريقة مشابهة لوالدته أنجاني. وأخيراً فإن الاسم الروماني «سيزو»Caeso كان يُعطى للأطفال الذين يولدون بهذه الطريقة، وبينما كان هذا مجرد تأصيل كلمة شعبي لبليني الأكبر فإنه كان معروفاً جداً في الوقت الذي أصبح في الاستخدام الشائع.[94]
علم الإملاء والتهجئة[عدل]
كان يُهجّأ المصطلح «الجراحة القيصرية» "Caesarean section" بطرق مختلفة. تغيير أولي كان في الحروف e/ae/æ والذي يعكس التغييرات ما بين الإنكليزية الأميريكية والبريطانية وتهجئتها المختلفة، وبسبب بعض المصادر التي تقول أن هذه العملية قد سميت بسبب يوليوس قيصر فإن اسم الكلمة غالباً ما يكون بالحرف الأول الكبير، وإن التغيير ما بين الحرف الكبير والصغير قد عكس بعض التغييرات في شكل الحرف الصغير لبعض المصطلحات المسمّاة حسب اسم شخص مثل (قيصري، أوستاش، فالوب، مندل، باركنسون)[95] وهذه الأنماط من الحرف الكبير والصغير تتواجد باستخدام منتشر. وبسبب الحرفان اللذان يمثلان صوتاً منفرداً e\ae وبسبب تباين الرباط المطبعي وبسبب التباين بين الحرف الكبير والصغير والذي يعتمد على فكرة أصل التسمية إن كانت تاريخية أو لا وبسبب التباين في اللاحقة التي تضاف إلى آخر الكلمة ean\ian وكل هذه العوامل قد لعبت دوراً في جدول السبب أن هذه الكلمة من إحدى كلمات اللغة الإنكليزية القليلة الموجودة إلى الآن في علم الإملاء والتهجئة ولها تهجئات معيارية مختلفة وأشكال إملائية والتي تتراوح كميتها إلى 12 من وجهة نظر الكاتب (حيث يتواجد 12 صفة مختلفة مقبولة كتمثيل إملائي معياري لهذه الكلمة الواحدة):
| × | C + e | c + e | C + ae | c + ae | C + æ | c + æ |
|---|---|---|---|---|---|---|
| ean | Cesarean | cesarean | Caesarean | caesarean | Cæsarean | cæsarean |
| ian | Cesarian | cesarian | Caesarian | caesarian | Cæsarian | cæsarian |
شعوب خاصة[عدل]
في اليهودية يوجد خلاف بين البوكيزم (السلطات الرابينية) فيما يخص الطفل الأول والذي يولد عن طريق عملية قيصرية له قوانين البخور،[96] حيث تقليدياً فإن الطفل الذكر الذي يولد بالعملية القيصرية ليس مؤهلاً لطقس تفاني بيدون هابن Pidyon HaBen.[97][98] وفي حالات نادرة فإن الجراحة القيصرية تستخدم لإخراج الطفل الميت، وإن الإجهاض المتأخر باستخدام الجراحة القيصرية يسمى إجهاض استئصال الرحم وهذا نادراً ما تتم تأديته. إن مفهوم الجراحة القيصرية الذاتية هو أم تقوم بالعملية على نفسها، ويتواجد بعض الحالات الناجحة، وأهم ما يلاحظ هو قيام إينيه راميرز في المكسيك في آذار عام 2000 بالعملية على نفسها.[99][100]
انظر أيضًا[عدل]
- اليوم العالمي للولادات المبكرة
- توائم أحادية المشيمة
- ولادة في النعش
- الضائقة الجنينية
- حمل إضافي
- تحريض المخاض
- الولادة المنزلية
المراجع[عدل]
- ^ Finger C (2003). "Caesarean section rates skyrocket in Brazil. Many women are opting for Caesareans in the belief that it is a practical solution". Lancet. ج. 362 ع. 9384: 628. DOI:10.1016/S0140-6736(03)14204-3. PMID:12947949.
- ^ أ ب "WHO Statement on Caesarean Section Rates" (PDF). 2015. مؤرشف من الأصل في 2018-02-19. اطلع عليه بتاريخ 2015-05-06.
- ^ أ ب ت ث ج ح خ د ذ "Safe Prevention of the Primary Cesarean Delivery". American Congress of Obstetricians and Gynecologists and the Society for Maternal-Fetal Medicine. مارس 2014. مؤرشف من الأصل في 2017-10-20. اطلع عليه بتاريخ 2014-02-20.
- ^ American Congress of Obstetricians and Gynecologists، "Five Things Physicians and Patients Should Question"، Choosing Wisely: an initiative of the اختر بحكمة، الكلية الأمريكية لأطباء الأمراض النسائية والتوليد، مؤرشف من الأصل في 2022-09-01، اطلع عليه بتاريخ 2013-08-01, which cites
- Main، Elliott؛ Oshiro، Bryan؛ Chagolla، Brenda؛ Bingham، Debra؛ Dang-Kilduff، Leona؛ Kowalewski، Leslie، Elimination of Non-medically Indicated (Elective) Deliveries Before 39 Weeks Gestational Age (PDF)، March of Dimes؛ California Maternal Quality Care Collaborative; Maternal, Child and Adolescent Health Division; Center for Family Health; إدارة كاليفورنيا للصحة العامة، مؤرشف من الأصل (PDF) في 2017-02-24، اطلع عليه بتاريخ 2013-08-01
- ^ Corderoy، Amy (26 يوليو 2015). "Failure to cut medical intervention rates in childbirth". The Sydney Morning Herald. Fairfax Media. مؤرشف من الأصل في 2017-11-20. اطلع عليه بتاريخ 2015-11-17.
- ^ Dr. Benjamin Dadebo (17 مايو 2012). Begat By God: Understanding the Concept of Being Born Again. Xlibris Corporation. ص. 31–. ISBN:978-1-4771-0612-9. مؤرشف من الأصل في 2016-05-06.
- ^ أ ب ت ث ج ح خ د ذ ر ز National Collaborating Centre for Women's and Children's Health (UK). "Caesarean Section: NICE Clinical Guidelines, No. 132". National Institute of Health and Clinical Excellence. PMID:23285498. مؤرشف من الأصل في 2016-01-02.
- ^ Lavender، T؛ Hofmeyr، GJ؛ Neilson، JP؛ Kingdon، C؛ Gyte، GM (14 مارس 2012). "Caesarean section for non-medical reasons at term". The Cochrane database of systematic reviews. ج. 3: CD004660. DOI:10.1002/14651858.CD004660.pub3. PMC:4171389. PMID:22419296.
- ^ Elective Surgery and Patient Choice - ACOG نسخة محفوظة 19 مايو 2017 على موقع واي باك مشين.
- ^ Hofmeyr، GJ؛ Hannah، ME (2003). "Planned caesarean section for term breech delivery". The Cochrane database of systematic reviews ع. 3: CD000166. DOI:10.1002/14651858.CD000166. PMID:12917886.
- ^ Savage W (2007). "The rising Caesarean section rate: a loss of obstetric skill?". J Obstet Gynaecol. ج. 27 ع. 4: 339–46. DOI:10.1080/01443610701337916. PMID:17654182.
- ^ Turner R (1990). "Caesarean Section Rates, Reasons for Operations Vary Between Countries". Fam Plann Perspect. Guttmacher Institute. ج. 22 ع. 6: 281–2. DOI:10.2307/2135690. JSTOR:2135690.
- ^ Domenjoz، I؛ Kayser، B؛ Boulvain، M (أكتوبر 2014). "Effect of physical activity during pregnancy on mode of delivery". American journal of obstetrics and gynecology. ج. 211 ع. 4: 401.e1-11. DOI:10.1016/j.ajog.2014.03.030. PMID:24631706.
- ^ "Caesarean Section". NHS Direct. مؤرشف من الأصل في 2007-11-12. اطلع عليه بتاريخ 2006-07-26.
- ^ Liu S, Liston RM, Joseph KS, Heaman M, Sauve R, Kramer MS (2007). "Maternal mortality and severe morbidity associated with low-risk planned cesarean delivery versus planned vaginal delivery at term". CMAJ. ج. 176 ع. 4: 455–60. DOI:10.1503/cmaj.060870. PMC:1800583. PMID:17296957.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Why are Caesareans Done?". Gynaecworld. مؤرشف من الأصل في 2008-12-03. اطلع عليه بتاريخ 2006-07-26.
- ^ Silver RM, Landon MB, Rouse DJ, Leveno KJ, Spong CY, Thom EA, Moawad AH, Caritis SN, Harper M, Wapner RJ, Sorokin Y, Miodovnik M, Carpenter M, Peaceman AM, O'Sullivan MJ, Sibai B, Langer O, Thorp JM, Ramin SM, Mercer BM (2006). "Maternal morbidity associated with multiple repeat cesarean deliveries". Obstet Gynecol. ج. 107 ع. 6: 1226–32. DOI:10.1097/01.AOG.0000219750.79480.84. PMID:16738145.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) (see also review by WebMD.com) - ^ Gurol-Urganci، I.؛ Bou-Antoun، S.؛ Lim، C. P.؛ Cromwell، D. A.؛ Mahmood، T. A.؛ Templeton، A.؛ van der Meulen، J. H. (2013). "Impact of Caesarean section on subsequent fertility: a systematic review and meta-analysis". Human Reproduction. ج. 28 ع. 7: 1943–1952. DOI:10.1093/humrep/det130. ISSN:0268-1161.
- ^ "Birth After Previous Caesarean Birth, Green-top Guideline No. 45" (PDF). Royal College of Obstetricians and Gynaecologists. فبراير 2007. مؤرشف من الأصل (PDF) في 2016-03-20.
- ^ أ ب ت "Vaginal Birth after Cesarean (VBAC)". American Pregnancy Association. مؤرشف من الأصل في 2014-07-18. اطلع عليه بتاريخ 2012-06-16.
- ^ أ ب Vaginal birth after C-section (VBAC) guide, عيادة مايو "نسخة مؤرشفة". مؤرشف من الأصل في 2010-03-12. اطلع عليه بتاريخ 2019-09-05.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ أ ب ت ث ج Biswas، A؛ Su، LL؛ Mattar، C (أبريل 2013). "Caesarean section for preterm birth and, breech presentation and twin pregnancies". Best practice & research. Clinical obstetrics & gynaecology. ج. 27 ع. 2: 209–19. DOI:10.1016/j.bpobgyn.2012.09.002. PMID:23062593.
- ^ "Academic Achievement Varies With Gestational Age Among Children Born at Term". مؤرشف من الأصل في 2016-03-04. اطلع عليه بتاريخ 2012-07-12.
- ^ G Cassady, (1971), "Effect of cesarean section on neonatal body water spaces", New England Journal of Medicine
- ^ Study: Early Repeat C-Sections Puts Babies At Risk. Npr.org (8 January 2009). Retrieved on 2011-07-26. نسخة محفوظة 11 سبتمبر 2017 على موقع واي باك مشين.
- ^ "High infant mortality rate seen with elective c-section". Reuters Health—September 2006. Medicineonline.com. 14 سبتمبر 2006. مؤرشف من الأصل في 2017-05-14. اطلع عليه بتاريخ 2011-07-26.
- ^ أ ب ت ث ج Althabe، Fernando؛ Torloni، Maria Regina؛ Betran، Ana Pilar؛ Souza، Joao Paulo؛ Widmer، Mariana؛ Allen، Tomas؛ Gulmezoglu، Metin؛ Merialdi، Mario (2011). "Classifications for Cesarean Section: A Systematic Review". PLoS ONE. ج. 6 ع. 1: e14566. DOI:10.1371/journal.pone.0014566. ISSN:1932-6203.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ أ ب Lucas، DN؛ Yentis، SM؛ Kinsella، SM؛ Holdcroft، A؛ May، AE؛ Wee، M؛ Robinson، PN (يوليو 2000). "Urgency of caesarean section: a new classification". Journal of the Royal Society of Medicine. ج. 93 ع. 7: 346–50. PMID:10928020.
- ^ أ ب American College of Obstetricians and، Gynecologists (أبريل 2013). "ACOG committee opinion no. 559: Cesarean delivery on maternal request". Obstetrics and gynecology. ج. 121 ع. 4: 904–7. DOI:10.1097/01.AOG.0000428647.67925.d3. PMID:23635708.
- ^ أ ب NIH (2006). "State-of-the-Science Conference Statement. Cesarean Delivery on Maternal Request" (PDF). Obstet Gynecol. ج. 107 ع. 6: 1386–97. DOI:10.1097/00006250-200606000-00027. PMID:16738168. مؤرشف من الأصل (PDF) في 2018-11-18.
- ^ Vaginal Birth After Cesarean (VBAC) - Overview, ويبمد "نسخة مؤرشفة". مؤرشف من الأصل في 2017-11-24. اطلع عليه بتاريخ 2018-01-26.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ American College of Obstetricians and، Gynecologists (أغسطس 2010). "ACOG Practice bulletin no. 115: Vaginal birth after previous cesarean delivery". Obstetrics and gynecology. ج. 116 ع. 2 Pt 1: 450–63. DOI:10.1097/AOG.0b013e3181eeb251. PMID:20664418.
- ^ "NCHS Data Brief: Recent Trends in Cesarean Delivery in the United States Products". Centers for Disease Control and Prevention. مارس 2010. مؤرشف من الأصل في 2019-04-28. اطلع عليه بتاريخ 2012-06-16.
- ^ Lee HC, Gould JB, Boscardin WJ, El-Sayed YY, Blumenfeld YJ (2011). "Trends in cesarean delivery for twin births in the United States: 1995-2008". Obstet Gynecol. ج. 118 ع. 5: 1095–101. DOI:10.1097/AOG.0b013e3182318651. PMC:3202294. PMID:22015878.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Stark M. Technique of cesarean section: Misgav Ladach method. In: Popkin DR, Peddle LJ (eds): Women’s Health Today. Perspectives on current research and clinical practice. Proceedings of the XIV World Congress of Gynaecology and Obstetrics, Montreal. Parthenon Publishing group, New York, 81–5
- ^ Nabhan AF (2008). "Long-term outcomes of two different surgical techniques for cesarean". Int J Gynaecol Obstet. ج. 100 ع. 1: 69–75. DOI:10.1016/j.ijgo.2007.07.011. PMID:17904561.
- ^ Hudić I, Bujold E, Fatušić Z, Skokić F, Latifagić A, Kapidžić M, Fatušić J (2012). "The Misgav-Ladach method of cesarean section: a step forward in operative technique in obstetrics". Arch. Gynecol. Obstet. ج. 286 ع. 5: 1141–6. DOI:10.1007/s00404-012-2448-6. PMID:22752598.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب ت ث ج Dahlke، Joshua D.؛ Mendez-Figueroa، Hector؛ Rouse، Dwight J.؛ Berghella، Vincenzo؛ Baxter، Jason K.؛ Chauhan، Suneet P. (2013). "Evidence-based surgery for cesarean delivery: an updated systematic review". American Journal of Obstetrics and Gynecology. ج. 209 ع. 4: 294–306. DOI:10.1016/j.ajog.2013.02.043. ISSN:0002-9378.
- ^ Stark M, Chavkin Y, Kupfersztain C, Guedj P, Finkel AR (مارس 1995). "Evaluation of combinations of procedures in cesarean section". Int J Gynaecol Obstet. ج. 48 ع. 3: 273–6. DOI:10.1016/0020-7292(94)02306-J. PMID:7781869.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Dodd، J. M.؛ Anderson، E. R.؛ Gates، S. (2008). Dodd، Jodie M (المحرر). "Cochrane Database of Systematic Reviews". Reviews. DOI:10.1002/14651858.CD004732.pub2.
{{استشهاد بدورية محكمة}}: الوسيط|الفصل=تم تجاهله (مساعدة) - ^ Bamigboye، AA؛ Hofmeyr، GJ (11 أغسطس 2014). "Closure versus non-closure of the peritoneum at caesarean section: short- and long-term outcomes". The Cochrane database of systematic reviews. ج. 8: CD000163. DOI:10.1002/14651858.CD000163.pub2. PMID:25110856.
{{استشهاد بدورية محكمة}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة) - ^ Hawkins JL, Koonin LM, Palmer SK, Gibbs CP (1997). "Anesthesia-related deaths during obstetric delivery in the United States, 1979–1990". Anesthesiology. ج. 86 ع. 2: 277–84. DOI:10.1097/00000542-199702000-00002. PMID:9054245.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب Afolabi BB, Lesi FE, Merah NA (2006). Afolabi، Bosede B (المحرر). "Regional versus general anaesthesia for Caesarean section". Cochrane Database Syst Rev ع. 4: CD004350. DOI:10.1002/14651858.CD004350.pub2. PMID:17054201.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Bucklin BA, Hawkins JL, Anderson JR, Ullrich FA (2005). "Obstetric anesthesia workforce survey: twenty-year update". Anesthesiology. ج. 103 ع. 3: 645–53. DOI:10.1097/00000542-200509000-00030. PMID:16129992.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب ت Smaill، FM؛ Gyte, GM (20 يناير 2010). "Antibiotic prophylaxis versus no prophylaxis for preventing infection after cesarean section". The Cochrane database of systematic reviews ع. 1: CD007482. DOI:10.1002/14651858.CD007482.pub2. PMC:4007637. PMID:20091635.
- ^ Kassebaum، NJ؛ Bertozzi-Villa, A؛ Coggeshall, MS؛ Shackelford, KA؛ Steiner, C؛ وآخرون (2 مايو 2014). "Global, regional, and national levels and causes of maternal mortality during 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. ج. 384 ع. 9947: 980–1004. DOI:10.1016/S0140-6736(14)60696-6. PMID:24797575.
- ^ Mackeen، A. Dhanya؛ Packard، Roger E؛ Ota، Erika؛ Berghella، Vincenzo؛ Baxter، Jason K؛ Mackeen، A. Dhanya (2014). "Timing of intravenous prophylactic antibiotics for preventing postpartum infectious morbidity in women undergoing cesarean delivery". Reviews. DOI:10.1002/14651858.CD009516.pub2.
- ^ Hadiati، DR؛ Hakimi، M؛ Nurdiati، DS؛ Ota، E (17 سبتمبر 2014). "Skin preparation for preventing infection following caesarean section". The Cochrane database of systematic reviews. ج. 9: CD007462. DOI:10.1002/14651858.CD007462.pub3. PMID:25229700.
- ^ أ ب Liabsuetrakul، Tippawan؛ Peeyananjarassri، Krantarat؛ Liabsuetrakul، Tippawan (2011). "Mechanical dilatation of the cervix at non-labour caesarean section for reducing postoperative morbidity". Reviews. DOI:10.1002/14651858.CD008019.pub2.
- ^ Lydon-Rochelle، MT؛ Holt، VL؛ Martin، DP (يوليو 2001). "Delivery method and self-reported postpartum general health status among primiparous women". Paediatric and perinatal epidemiology. ج. 15 ع. 3: 232–40. DOI:10.1046/j.1365-3016.2001.00345.x. PMID:11489150.
- ^ "Focus on: caesarean section—NHS Institute for Innovation and Improvement". Institute.nhs.uk. 8 أكتوبر 2009. مؤرشف من الأصل في 2016-02-26.
- ^ "Caesarean Section Rates Royal College of Physicians of Ireland:". Rcpi.ie. مؤرشف من الأصل في 2012-05-02.
- ^ "C-section rate in Canada continues upward trend". Canada.com. 26 يوليو 2007. مؤرشف من الأصل في 2016-03-24.
- ^ "To push or not to push? It's a woman's right to decide". The Sydney Morning Herald. 2 يناير 2011. مؤرشف من الأصل في 2011-08-30.
- ^ "La clinica dei record: 9 neonati su 10 nati con il parto cesareo". كوريري ديلا سيرا. 14 يناير 2009. مؤرشف من الأصل في 2009-01-21. اطلع عليه بتاريخ 2009-02-05.
- ^ "Sagliocco denuncia boom di parti cesarei in Campania". Pupia.tv. 31 يناير 2009. مؤرشف من الأصل في 2014-11-03. اطلع عليه بتاريخ 2009-02-05.
- ^ (PDF) https://web.archive.org/web/20130527074119/http://www.asplazio.it/asp_online/tut_soggetti_deb/files/files_cesareo/09/TC_tot08_09.pdf. مؤرشف من الأصل (PDF) في 2013-05-27.
{{استشهاد ويب}}: الوسيط|title=غير موجود أو فارغ (مساعدة) - ^ "Cesarei, alla Mater Dei il record". Tgcom.mediaset.it. 14 يناير 2009. مؤرشف من الأصل في 2012-02-15. اطلع عليه بتاريخ 2009-02-05.
- ^ Pfuntner A., Wier L.M., Stocks C. Most Frequent Procedures Performed in U.S. Hospitals, 2011. HCUP Statistical Brief #165. October 2013. Agency for Healthcare Research and Quality, Rockville, MD. [1]. نسخة محفوظة 16 نوفمبر 2017 على موقع واي باك مشين.
- ^ "Births: Preliminary Data for 2007" (PDF). المركز الوطني للإحصاءات الصحية. مؤرشف من الأصل (PDF) في 2019-01-12. اطلع عليه بتاريخ 2006-11-23.
- ^ (PDF) https://web.archive.org/web/20191226104417/https://www.cdc.gov/nchs/data/nvsr/nvsr61/nvsr61_01.pdf. مؤرشف من الأصل (PDF) في 2019-12-26.
{{استشهاد ويب}}: الوسيط|title=غير موجود أو فارغ (مساعدة) - ^ Moore JE, Witt WP, Elixhauser A. (أبريل 2014). "Complicating Conditions Associate With Childbirth, by Delivery Method and Payer, 2011". HCUP Statistical Brief #173. Rockville, MD: Agency for Healthcare Research and Quality. مؤرشف من الأصل في 2018-11-13.
{{استشهاد ويب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "China's C-Section Rate Highest Worldwide, WHO Study Says,"الأخبار الطبية اليوم (موقع), 15 January 2010> نسخة محفوظة 04 مارس 2010 على موقع واي باك مشين. [وصلة مكسورة]
- ^ Homer CS, Davis GK, Brodie PM, Sheehan A, Barclay LM, Wills J, Chapman MG (2001). "Collaboration in maternity care: a randomised controlled trial comparing community-based continuity of care with standard hospital care". BJOG. ج. 108 ع. 1: 16–22. DOI:10.1016/S0306-5456(00)00022-X. PMID:11212998.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Hodnett ED؛ Hodnett، Ellen (2000). Hodnett، Ellen (المحرر). "Continuity of caregivers for care during pregnancy and childbirth". Cochrane Database Syst Rev ع. 2: CD000062. DOI:10.1002/14651858.CD000062. PMID:10796108.
Hodnett ED؛ Henderson، Sonja (2008). Henderson، Sonja (المحرر). "WITHDRAWN: Continuity of caregivers for care during pregnancy and childbirth". Cochrane Database Syst Rev ع. 4: CD000062. DOI:10.1002/14651858.CD000062.pub2. PMID:18843605. - ^ Goldstick O, Weissman A, Drugan A (2003). "The circadian rhythm of "urgent" operative deliveries". Isr Med Assoc J. ج. 5 ع. 8: 564–6. PMID:12929294.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "C-section rates around globe at 'epidemic' levels". AP / إم إس إن بي سي. 12 يناير 2010. مؤرشف من الأصل في 2012-11-24. اطلع عليه بتاريخ 2010-02-21.
- ^ "Women can choose Caesarean birth". BBC News. 23 نوفمبر 2011. مؤرشف من الأصل في 2019-04-04.
- ^ "Should there be a limit on Caesareans?". BBC News. 30 يونيو 2010. مؤرشف من الأصل في 2018-11-18.
- ^ Walsh، Joseph A. (2008). "Evolution and the Cesarean Section Rate". The American Biology Teacher. ج. 70 ع. 7: 401–404. DOI:10.1662/0002-7685(2008)70[401:ETCSR]2.0.CO;2. ISSN:0002-7685.
- ^ Wilhelm Geiger (1908). The Dīpavaṃsa and Mahāvaṃsa and their historical development in Ceylon. Ethel M. Coomaraswamy. H. C. Cottle, Government Printer, Ceylon. ص. 40. OCLC:559688590. مؤرشف من الأصل في 2022-04-06.
- ^ أ ب Lurie S (2005). "The changing motives of cesarean section: from the ancient world to the twenty-first century". Archives of Gynecology and Obstetrics. Springer. ج. 271 ع. 4: 281–285. DOI:10.1007/s00404-005-0724-4. PMID:15856269.
- ^ سيما كيان. "楚世家 (House of Chu)". سجلات المؤرخ الكبير (بالصينية). Archived from the original on 2018-10-16. Retrieved 2011-12-03.
- ^ "St. Raymond Nonnatus". Catholic Online. مؤرشف من الأصل في 2018-11-18. اطلع عليه بتاريخ 2006-07-26.
- ^ Shahbazi، A. Shapur. http://www.iranica.com/newsite/articles/sup/Rudaba.html "RUDABA". Encyclopedia Iranica. مؤرشف من http://www.iranica.com/newsite/articles/sup/Rudaba.html الأصل في 2021-02-04. اطلع عليه بتاريخ 2009-07-19.
{{استشهاد بموسوعة}}: تحقق من قيمة|مسار أرشيف=(مساعدة) وتحقق من قيمة|مسار=(مساعدة) - ^ TORPIN R, VAFAIE I (1961). "The birth of Rustam. An early account of cesarean section in Iran". Am. J. Obstet. Gynecol. ج. 81: 185–9. PMID:13777540.
- ^ WIKIPEDIA رستم
- ^ Conner, Clifford D., A People's History Of Science : : Miners, Midwives, And "low Mechanicks", pg 3
- ^ Boss J (1961). "THE ANTIQUITY OF CAESAREAN SECTION WITH MATERNAL SURVIVAL: THE JEWISH TRADITION". Medical history. ج. 5 ع. 2: 117–31. DOI:10.1017/S0025727300026089. PMC:1034600. PMID:16562221.
- ^ أ ب "Cesarean Section – A Brief History: Part 2". U.S. National Institutes of Health. 25 يونيو 2009. مؤرشف من الأصل في 2019-04-10. اطلع عليه بتاريخ 2010-11-27.
- ^ Pain, Stephanie (6 مارس 2008). "The 'male' military surgeon who wasn't". NewScientist.com. مؤرشف من الأصل في 2015-05-04. اطلع عليه بتاريخ 2008-03-16.
- ^ "Woman's Ills". Time Magazine. 18 يونيو 1951. مؤرشف من الأصل في 2013-07-21. اطلع عليه بتاريخ 2009-04-01.
- ^ Molina-Sosa A؛ Galvan-Espinosa H؛ Gabriel-Guzman J؛ Valle RF (2004). "Self-inflicted cesarean section with maternal and fetal survival". Int J Gynaecol Obstet. ج. 84 ع. 3: 287–290. DOI:10.1016/j.ijgo.2003.08.018. PMID:15001385.
- ^ Segen، J. C. (1992). The Dictionary of Modern Medicine: A Sourcebook of Currently Used Medical Expressions, Jargon and Technical Terms. تايلور وفرانسيس. ص. 102. ISBN:1850703213. مؤرشف من الأصل في 2020-05-24. اطلع عليه بتاريخ 2012-12-07.
- ^ أ ب ت "Caesarean section?: etymology and early history", South African Journal of طب التوليد and طب النساء, August 2009 by Pieter W.J. van Dongen نسخة محفوظة 22 أغسطس 2017 على موقع واي باك مشين.
- ^ "As there was a cultural taboo against burying an undelivered woman in Roman and German societies, according to Lex Caesarea..." U Högberg, E Iregren, CH Siven, "Maternal deaths in medieval Sweden: an osteological and life table analysis", Journal of Biosocial Science, 1987, 19: 495–503 Cambridge University Press
- ^ University of Virginia Health System, Claude Moore Sciences Health Library, Ancient Gynecology:Caesarean Section نسخة محفوظة 03 أبريل 2013 على موقع واي باك مشين. [وصلة مكسورة]
- ^ "Bad Medicine: Misconceptions and Misuses Revealed," by Christopher Wanjek, p. 5 (John Wiley & Sons, 2003)
- ^ "...could not survive the trauma of a Caesarean" Oxford Classical Dictionary, Third Edition, "Childbirth"
- ^ "Caesarean | Caesarian, adj. and n.". OED Online. June 2013. Oxford University Press. 13 June 2013 <http://www.oed.com/view/Entry/26016>. نسخة محفوظة 2015-09-24 على موقع واي باك مشين.
- ^ Merriam-Webster (2003)، Merriam-Webster's Collegiate Dictionary (ط. 11th)، Springfield, Massachusetts, USA: Merriam-Webster، ISBN:978-0-87779-809-5، مؤرشف من الأصل في 2019-12-17
- ^ For a summary (in German), of an article (also in German) that deals usefully with many of the relevant historical and linguistic questions raised here, go here [2]. نسخة محفوظة 03 يوليو 2017 على موقع واي باك مشين.
- ^ Significado / definição de cesariana no Dicionário Priberam da Língua Portuguesa نسخة محفوظة 11 سبتمبر 2017 على موقع واي باك مشين.
- ^ Blumenfeld-Kosinski، Renate (1991). Not of woman born : representations of caesarean birth in medieval and Renaissance culture (ط. 1st). Ithaca, N.Y.: Cornell University Press. ISBN:0-8014-9974-7. "Appendix: Creative Etymology: Caesarean Section from Pliny to Rousset" (pp. 143-153) presents an excellent history of the legend of caesarean births in Western culture.
- ^ Elsevier (2007). Dorland's Illustrated Medical Dictionary (ط. 31st). فيلادلفيا (بنسيلفانيا): Elsevier. ISBN:978-1-4160-2364-7.
- ^ See Chok Yaakov 470:2; Kaf ha-Chayim 470:3; http://www.torah.org/advanced/weekly-halacha/5758/pesach.html نسخة محفوظة 2016-03-09 على موقع واي باك مشين.
- ^ "Pidyon HaBen - Definition of Pidyon HaBen (Redemption of the Firstborn)". Judaism.about.com. 19 أكتوبر 2012. مؤرشف من الأصل في 2016-03-05.
- ^ "Kohanim forever from the sources, who is a cohen, the blessing of the Cohanim,. Mitvah of the cohen, Halacha, Temple service groups, pidyon—redemption of the firstborn". Cohen-levi.org. مؤرشف من الأصل في 2018-09-28.
- ^ "True grit: the mum who delivered her own baby". The Sydney Morning Herald. 1 يونيو 2004. مؤرشف من الأصل في 2017-12-16. اطلع عليه بتاريخ 2010-11-04.
- ^ Molina-Sosa, A; Galvan-Espinosa, H; Gabriel-Guzman, J; Valle, RF (2004). "Self-inflicted cesarean section with maternal and fetal survival". International Journal of Gynecology & Obstetrics. ج. 84 ع. 3: 287–290. DOI:10.1016/j.ijgo.2003.08.018. PMID:15001385.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link)
وصلات خارجية[عدل]
| في كومنز صور وملفات عن: ولادة قيصرية |