قدم سكرية
| قدم سكرية | |
|---|---|
| Diabetic foot | |
| معلومات عامة | |
| الاختصاص | طب الجلد، وعلم الغدد الصم، وطب القلب، وطب الأقدام |
| من أنواع | مضاعفات مرض السكري، ومرض القدم، واعتلال وعائي سكري |
| الموقع التشريحي | قدم |
| الأسباب | |
| الأسباب | السكري |
| تعديل مصدري - تعديل | |
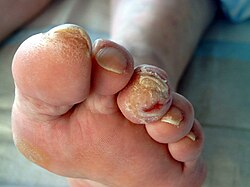
مرض القدم السكرية أو القدم السكري أو قدم السكر أو قدم مريض السكر هو أي حالة تنتج مباشرة عن مرض الشريان المحيطي (PAD) أو الاعتلال العصبي الحسي الذي يؤثر على أقدام الأشخاص المصابين بداء السكري. يُمكن أن تكون حالات القدم السكرية مُضاعفات حادة أو مزمنة لمرض السكري.[1] يُطلق على وجود العديد من أمراض القدم السكرية المميزة مثل العدوى وقرحة القدم السكرية واعتلال المفاصل العظمي العصبي متلازمة القدم السكرية. يعرف تشوه العظام الناتج باسم قدم شاركو.
بسبب الخلل الوظيفي المتقدم في الأعصاب الطرفية المرتبط بمرض السكري (اعتلال الأعصاب السكري)، تُعاني أقدام المرضى من جفاف الجلد وانخفاض القدرة على الشعور بالألم (حِس الألم). لذلك، قد تظل الإصابات الطفيفة غير مُكتشفة وتتطور لاحقًا إلى قرحة كاملة في القدم السكرية. علاوة على ذلك، يُمكن أن تحرى الجراحة للقدم دون تخدير.[2] يمكن إثبات عدم حساسية القدمين للألم بسهولة عن طريق التحفيز الكمي بوخز الإبرة بمقدار 512 ملي نيوتن.[3] في مرض السكري، يمكن الجمع بين ضعف الأعصاب المحيطية ومرض الشريان المحيطي (PAD) مما يسبب ضعف الدورة الدموية في الأطراف (اعتلال الأوعية السكري).[4] حوالي نصف المرضى الذين يعانون من قرحة القدم السكرية لديهم مرض الشريان المحيطي.[5] وقد وجد مؤخرا أن نقص فيتامين (د) مرتبط بالتهابات القدم السكرية وزيادة خطر بتر الأطراف والوفيات [6] تقدر الأبحاث أن معدل الإصابة بقرح القدم مدى الحياة داخل مجتمع مرضى السكري يبلغ حوالي 15% وقد يصل إلى 25%.[7] عندما تستغرق الجروح وقتًا طويلا للشفاء، قد تحدث العدوى وتنتشر إلى العظام والمفاصل، وقد يكون من الضروري بتر الأطراف السفلية. تعد عدوى القدم هي السبب الأكثر شيوعًا للبتر غير الرضحي لدى مرضى السكري.[8]
أسباب القدم السكرية[عدل]
هناك عوامل أساسية في حدوث القدم السكرى وعوامل ثانوية ومسببات للمشكلة اما العوامل الأساسية فهى:
- التهاب الأعصاب الطرفية الذي يؤدي عادة إلى فقدان الإحساس أو نقصه لدى مرضى السكري,
- اختلال وظائف الجهاز العصبي السمبثاوي والباراسمبثاوي، مما يؤدي إلى فقدان بعض الوظائف الحمائية اللازمة للحفاظ على سلامة القدمين، خاصة الإحساس بالألم وإفراز ما يكفي من العرق من أجل ترطيب الجلد.
- ضيق أو انسداد الشرايين الطرفية التي تغذي الساقين تحت الركبتين.
- العدوى الجرثومية التي تسبب اهتراء أنسجة القدم المصابة.
أما العوامل الثانوية والمسببات:
- ارتفاع مستوى السكر في الدم الغير منتظم والغير متحكم فية وقت طويل
- وجود قصة مرضية للمريض أو في الاسرة لحدوث قرحة بالقدم أو بتر أو قدم سكرى
- ارتفاع نسبة الكوليسترول الضار والدهون الثلاثية
- السمنة المفرطة لأنها تزيد الضغط على القدم
- التدخين وشرب الكحوليات
- ارتداء الاحذية الضيقة وغير المناسبة التي تزيد الضغط على القدم أو تعيق التروية الدموية
- المشى حافياً وبالتالي تكرار حدوث اصابات بالقدم
- عدم الاهتمام والعناية بالقدم
- الكدمات أو الحرق بماء ساخن أو المشى على أرض ساخنة أو استخدام موس أو مواد حادة لتنظيف القدم وطرق خاطئة في قص الأظافر.
- إهمال مراجعة الطبيب للكشف الطبي الدوري.

الوقاية[عدل]
قد تشمل الوقاية من القدم السكرية تحسين التحكم في التمثيل الغذائي عن طريق تنظيم مستويات الجلوكوز في الدم. تحديد وفحص الأشخاص المعرضين لخطر كبير للإصابة بتقرحات القدم السكري، وخاصةً أولئك الذين يعانون من اعتلال عصبي غير مؤلم متقدم؛ وتثقيف المرضى من أجل تعزيز الفحص الذاتي للقدم ومعرفة العناية بها. يجب تعليم المرضى بشكل روتيني فحص أقدامهم بحثًا عن فرط التقرن والعدوى الفطرية والآفات الجلدية وتشوهات القدم. يُعد اختيار الأحذية المناسبة للقدم أمرًا مهمًا أيضًا لأن الصدمات المتكررة الناتجة عن الأحذية الضيقة يمكن أن تكون عاملاً محفزًا،[9] خاصةً في حالة وجود اعتلال الأعصاب المحيطية. هناك أدلة محدودة على أن دورات تثقيف المرضى منخفضة الجودة لها تأثير وقائي طويل الأجل.[10]
العلاج[عدل]
- إزالة الكالو مما يسهل التخلص من الجراثيم وإفرازاتها.
- محاصرة العدوى الجرثومية والقضاء عليها. وهذا يقتضي أخذ مسحة من المنطقة المصابة، وعمل مزرعة واختبار حساسية الجراثيم للمضادات الحيوية على أن يبدأ العلاج فور أخذ العينة بالمضادات الحيوية واسعة الطيف، فضلاً عن تنظيف الجرح تسهيلاً للالتئام.
- تخفيف الأحمال غير الطبيعية التي تتعرض لها بعض أجزاء القدم المصابة، ويبدأ هذا من الراحة التامة في الفراش، وعدم المشي على القدم المصابة، وعند عدم التمكن من ذلك، يمكن اللجوء إلى تثبيت القدم المصابة من خلال وضعها في الجبس، كما يمكن اللجوء إلى أنواع أخرى من التثبيت يمكن وضعها عند الضرورة ونزعها بقية الأوقات.
المراجع[عدل]
- ^ Jalilian M، Ahmadi Sarbarzeh P، Oubari S (2020). "Factors Related to Severity of Diabetic Foot Ulcer: A Systematic Review". Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. ج. 13: 1835–1842. DOI:10.2147/DMSO.S256243. PMC:7259447. PMID:32547145.
- ^ Arts S، Kerselaers L، De Neve J، Vanlauwe J، Cornelis S، Aerden D (2022). "Foot surgery without anesthesia in diabetic patients with sensory neuropathy: A short series". Foot & Ankle Surgery: Techniques, Reports & Cases. Elsevier BV. ج. 2 ع. 1: 100128. DOI:10.1016/j.fastrc.2021.100128. ISSN:2667-3967. S2CID:245659745.
- ^ Chantelau EA (مايو 2021). "A Novel Diagnostic Test for End-Stage Sensory Failure Associated With Diabetic Foot Ulceration: Proof-of-Principle Study". J Diabetes Sci Technol. ج. 15 ع. 3: 622–629. DOI:10.1177/1932296819900256. PMC:8111226. PMID:31948277.
- ^ Formosa C، Cassar K، Gatt A، Mizzi A، Mizzi S، Camileri KP، Azzopardi C، DeRaffaele C، Falzon O، Cristina S، Chockalingam N (نوفمبر 2013). "Hidden dangers revealed by misdiagnosed peripheral arterial disease using ABPI measurement". Diabetes Res Clin Pract. ج. 102 ع. 2: 112–6. DOI:10.1016/j.diabres.2013.10.006. PMID:24209599.
- ^ International Working Group on the Diabetic Foot (2015). "Guidance on the diagnosis, prognosis and management of peripheral artery disease in patients with foot ulcers in diabetes". مؤرشف من الأصل في 2023-11-25. اطلع عليه بتاريخ 2015-11-23.
- ^ Darlington, C., Kumar, S., Jagdish, S., Sridhar, M. Evaluation of Serum Vitamin D Levels in Diabetic Foot Infections: A Cross-Sectional Study in a Tertiary Care Center in South India. Iranian Journal of Medical Sciences, 2019; 44(6): 474-482. doi: 10.30476/ijms.2018.44951
- ^ Singh N، Armstrong DG، Lipsky BA (يناير 2005). "Preventing foot ulcers in patients with diabetes". JAMA. ج. 293 ع. 2: 217–28. DOI:10.1001/jama.293.2.217. PMID:15644549.
- ^ Selva Olid A، Solà I، Barajas-Nava LA، Gianneo OD، Bonfill Cosp X، Lipsky BA (سبتمبر 2015). "Systemic antibiotics for treating diabetic foot infections". Cochrane Database Syst Rev. ج. 2015 ع. 9: CD009061. DOI:10.1002/14651858.CD009061.pub2. PMC:8504988. PMID:26337865.
- ^ Stiegler H (Feb 2004). "[Diabetic foot syndrome]". Herz (بالألمانية). 29 (1): 104–15. DOI:10.1007/s00059-004-2534-z. PMID:14968346. S2CID:39360504.
- ^ اكتب عنوان المرجع بين علامتي الفتح
<ref>والإغلاق</ref>للمرجع:1
| في كومنز صور وملفات عن: قدم سكرية |