قرنية مخروطية
| القرنية المخروطية | |
|---|---|
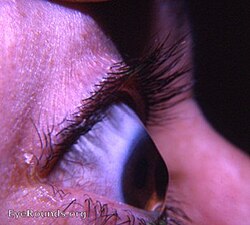 قرنية مخروطية الشكل
| |
| معلومات عامة | |
| الاختصاص | طب العيون |
| تعديل مصدري - تعديل | |
القرنية المخروطية هو اضطراب يصيب العين، حيث تحدث تغييرات هيكلية داخل القرنية تجعلها أكثر دقة ويصحبها تغيير إلى شكل مخروطي أكثر من الشكل الطبيعي. القرنية المخروطية يمكن أن يسبب تشويه كبير في الرؤية، مع صور متعددة، والضعف والحساسية للضوء، هذا غالبا ما يشكو منه المريض - وعادة يصاب به المراهقين. إذ تتأثر كلتا العينين بشكل كبير، ويحدث تدهور في الرؤية، وقد يؤثر ذلك على قدرة المريض على قيادة سيارة أو قراءة الطباعة العادية. (القرنية مخروطية الشكل)
في معظم الحالات تكون العدسات التصحيحية التي توصف من قبل أخصائي فعالة بما فيه الكفاية للسماح للمريض على الاستمرار في القيادة والقراءة. أما إذا تطور المرض فقد يتطلب التدخل الجراحي، حيث هنالك العديد من الخيارات المتاحة، بما في ذلك وضع حلقة توضع داخل القرنية، حيث يتم تثبيت القرنية بالألياف الكولاجينية المتصالبة، بوضع القرنية التشععي، وزرع القرنية في 25% من الحالات وهذا مكلف.
يقدر الانتشار لمجموعة القرنية المخروطية من (1 لكل 500) إلى (1 لكل 2000)شخص، [1] ولكن صعوبة تمييز هذا المرض سببت عدم القدرة على تحديد مدى انتشاره. يصيب هذا المرض السكان في جميع أنحاء العالم، على الرغم من أنه لوحظ على نحو أكثر تواترا في مجموعات عرقية معينة، مثل جنوب آسيا. وتعتبر العوامل البيئية والوراثية الأسباب المحتملة، ولكن السبب الدقيق غير مؤكد. وقد ارتبط ذلك مع نشاط الإنزيم الضار داخل القرنية.[2]
العلامات والأعراض[عدل]

الأشخاص الذين يعانون من القرنية المخروطية المبكرة عادة ما يلاحظ عدم وضوح طفيف في الرؤيا، فيأتون إلى الطبيب لأجل العدسات التصحيحية للقراءة أو القيادة.[3][4] في البداية لا تختلف أعراض القرنية المخروطية عن أي من اضطرابات الانكسار الأخرى من العين. مع تقدم المرض، تتدهور الرؤية، وأحيانا بسرعة. كما تنخفض قيمة حدة البصر في جميع المسافات، وغالبا ما تكون الرؤية الليلية ضعيفة. بعض الاشخاص المصابين لديهم الرؤية في عين أسوأ بشكل ملحوظ من العين الأخرى. هذا المرض غالبا ما يصيب كلتا العينين، ولكنه احيانا يصيب إحدى العينين فقط. كما يصاب بعض الاشخاص بحساسية للضوء الساطع، إجهاد العين من التحديق لأجل القراءة، أو حكة في العين،[3] مع ذلك يكون الألم قليلا أو حتى معدوما.قد يسبب هذا المرض ظهور اجسام اسطوانية مضيئة بنفس الشدة وفي جميع الاتجاهات. من أشهر أعراض القرنية المخروطية هو تضاعف الرؤية. ويعتبر هذا التأثير أكثر وضوحا مع حقل التباين العالي، مثل نقطة ضوء على خلفية داكنة. فبدلا من رؤية نقطة واحدة فقط، يرى المريض العديد من الصور لهذه النقطة، تنتشر في نمط غير منتظم. ولا يتغير هذا النمط عادة من يوم إلى يوم، ولكن مع مرور الوقت، وعادة ما يأخذ أشكالا جديدة. عادة ما يلاحظ المرضى تشويه حول مصادر الضوء. حتى ان بعضهم لاحظ ان الصور تتحرك تزامنا مع ضربات قلوبهم. ان التشويه البصري الذي يعاني منه المريض يأتي من مصدرين، أحدهما عدم انتظام سطح القرنية، واما الآخر تندب التي تحدث على نقاط مرتفعة على سطحها معرضة للخطر. هذه العوامل تعمل على تشكيل المناطق على القرنية التي تعين صورة إلى مواقع مختلفة على شبكية العين. التأثير يمكن أن يزداد سوءا في ظروف الإضاءة المنخفضة، حيث أن البؤبؤ المتكيف مع الإضاءة المعتمة يتوسع ويكشف مناطق أكبر من سطح القرنية غير المنتظم.[5][6]
تشخيص المرض[عدل]
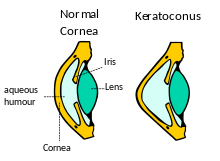
في كثير من الأحيان يبدأ طبيب العيون بالاستفسار عن التاريخ الطبي للمريض، وخاصة الشكوى الرئيسية وأعراض بصرية أخرى، ووجود أي تاريخ للمرض أو إصابة العين مما قد يؤثر على الرؤية، ووجود أي تاريخ عائلي من أمراض العين. مخطط العين، مثل مخطط سنيلين (Snellen chart) وهو أحرف تصغر تدريجيا، يتم استخدامها لتحديد حدة المريض البصرية.وقد يتم فحص العين لقياس انحناء القرنية عن طريق مقياس تقوس القرنية اليدوي،[7] ان الكشف عن اصابة المريض بالاستجماتيزم (astigmatism) يدل على إمكانية اصابته بالقرنية المخروطية. يمكن للحالات الشديدة ان تتجاوز قدرة قياس الآلة.[4] كما يمكن توفير معلومات أخرى عن طريق تنظير الشبكية، والتي تركز شعاع ضوء في شبكية العين المريض والتفكير، أو ردة الفعل، لاحظ كما الفاحص يميل مصدر الضوء ذهابا وإيابا.[4][8] القرنية المخروطية هو من بين الشروط العيون التي تظهر في العمل مقص المنعكس من شريطين تتجه نحو وبعيدا عن بعضها البعض مثل ريش من زوج من مقص. إذا اشتبه القرنية المخروطية، فإن طبيب العيون يبحث عن النتائج المميزة الأخرى للمرض عن طريق فحص المصباح الشقي للقرنية.[9] الحالات المتقدمة من المرض يسهل تشخيصها من قبل الفاحص، كما أنها تفضي إلى التشخيص قبل استخدام فحوصات أكثر تخصصا. تحت الفحص الدقيق، حلقة من الأصفر والبني المائل إلى اللون الزيتي والمعروفة باسم حلقة فلايشر يمكن ملاحظتها في ما يقرب نصف العيون المصابة وتعرف باسم حلقة فلايشر،[10] والناجمة عن ترسب من هيموسيديرين أكسيد الحديد داخل ظهارة القرنية، غير خفية وربما لا تكون كشفها بسهولة في جميع الحالات، ولكنه يصبح أكثر وضوحا عندما ينظر إليها في إطار تصفية الأزرق الكوبالت.[4] وبالمثل، حوالي 50٪ من المواضيع يحمل السطور فوغت، وخطوط الضغط داخل القرنية الناتجة عن التمدد والترقيق.[10] السطور تختفي مؤقتا في حين يتم تطبيق ضغط طفيف على مقلة العين.[4] ويمكن للمخروط وضوحا عاليا خلق المسافة البادئة على شكل حرف V في الجفن السفلي عندما يتم توجيه نظر المريض إلى أسفل، والمعروفة باسم علامة مونسون و[3] وعادة ما يكون عرض علامات سريرية أخرى من القرنية المخروطية نفسها لفترة طويلة قبل أن يصبح علامة مونسون على ما يبدو، [11] وحتى هذه النتيجة، على الرغم من إشارة كلاسيكية من المرض، لا يميل إلى أن تكون ذات أهمية التشخيص الأولية.
منظار القرنية المحمولة التي تعرف أحيانا باسم «قرص بلاسيدو»، ويمكن أن توفر التصور موسع بسيط من سطح القرنية من خلال إبراز سلسلة من حلقات متحدة المركز من الضوء على القرنية. ويمكن الحصول على تشخيص أكثر دقة باستخدام تضاريس القرنية، يوجد فيها أيضا صك آلي لمشاريع النمط المضيئة على القرنية ويحدد طوبولوجيا لها من تحليل الصور الرقمية. الخريطة الطبوغرافية تشير أي تشوهات أو تندب في القرنية، مع القرنية المخروطية التي كشفت عنها لانحدار مميزة الانحناء التي عادة ما تكون أقل من خط المنتصف للعين.[12] وتقنية يمكن أن تسجل لقطة لدرجة ومدى تشوه باعتباره معيارا لتقييم معدل التقدم. فمن ذا قيمة خاصة في الكشف عن اضطراب في مراحله المبكرة عندما علامات أخرى لم تقدم بعد.[13] مرة واحدة وقد تم تشخيص القرنية المخروطية، ويمكن تصنيف درجة من خلال عدة مقاييس:[14]
- شدة الانحدار من أكبر انحناء من 'معتدل' (<45 D)، 'تقدم' (تصل إلى 52 D) أو «شديد» (> 52 D)؛
- مورفولوجية مخروط: «الحلمة» (صغير: 5 مم وشبه المركزي)، «البيضاوي» (أكبر، دون الوسط، وغالبا ما ترهل)، أو «كروي» (أكثر من 75٪ من القرنية المتضررة)؛
- سمك القرنية من معتدل (> 506 ميكرون) إلى المتقدم (<446 ميكرون).
وقد أدى الاستخدام المتزايد للتضاريس القرنية إلى انخفاض في استخدام هذه المصطلحات.[14]
مراحل المرض[عدل]

| المرحلة | الخصائص[15][16] |
|---|---|
| المرحلة 1 |
|
| المرحلة 2 |
|
| المرحلة 3 |
|
| المرحلة 4 |
|
| يتم تحديد المرحلة من خلال انطباق إحدى الخصائص على الحالة. سمك القرنية هو أنحف نقطة قياس للقرنية. | |
الفسيولوجيا المرضية[عدل]

على الرغم من القدر الكبير من البحث عن مسببات القرنية المخروطية إلا أن السبب لا يزال غير واضح.[12] عدة مصادر تشير إلى أن القرنية المخروطية المرجح تنشأ من عدد من العوامل المختلفة: الوراثية والبيئية أو الخلوية، أي من التالية قد تؤدي إلى التسبب بظهور المرض .[17][18][19] تكون بداية المرض من تحلل طبقة بومان، [4] التي تقع بين ظهارة القرنية والسدى. وعند تلامس الطبقتين يؤدي ذلك إلى التغيرات الخلوية والهيكلية في القرنية التي تؤثر سلبا على سلامة المريض وتسبب انتفاخا وتندبا . في أي حالة مفردة من القرنية المخروطية يمكن ملاحظة مناطق من الترقق ومناطق متحللة تتواجد مع المناطق التي يحدث فيها التئام للجروح ويعد التندب جانبا من جوانب تدهور القرنية . ومع ذلك، تشير دراسة أخيرة من مراكز عدة بأن التآكل بواسطة العدسات اللاصقة قد تزيد من احتمال حدوث هذه النتيجة بمعامل أكثر من الضعف .[20][21]
وقد أشار عدد من الدراسات أن القرنيات المخروطية تظهر مؤشرات على تزايد النشاط البروتياز،[17] وهي عبارة عن فئة من الإنزيمات التي تكسر بعض الكولاجين عبر الروابط في سدى، مع خفض التعبير المتزامن لمثبطات الأنزيم البروتيني.[22] إضافة إلى دراسات أخرى التي أشارت إلى أن انخفاض النشاط من قبل نازعة انزيم ألدهيد قد تكون مسؤولة عن تراكم الجذور الحرة المؤكسدة والأنواع في القرنية.[23] بغض النظر عن الارتباط الجيني المسبب للمرض فإن الأضرار الناجمة عن النشاط ضمن النتائج المحتملة في القرنية المخروطيه هي خفض سمك وقوة النشاط الحيوي. على مستوى التركيب البنائي للقرنية فإنه يؤدي إلى ضعف الأنسجة القرنية مع اختلال الترتيب المنتظم لطبقات الكولاجين والكولاجين ليفية التوجه.[24] في حين أن القرنية المخروطية لا تعتبر من الأمراض المسببة للالتهاب، تبين إحدى الدراسات أن ارتداء العدسات اللاصقة الصلبة من قبل المرضى يؤدي إلى زيادة في السيتوكينات التي تسبب الالتهاب، مثل IL-6، TNF-ألفا، ICAM-1، وVCAM-1 وذلك في السائل المسيل للدموع.[25] قد لوحظ وجود استعداد وراثي للقرنيه المخروطية، في عائلات معينة،[26] والحالات المبلغ عنها تحدث في التوائم المتماثلة. لم يتم تعريف تواتر حدوث في أفراد الأسرة المقربين بشكل واضح،[27] على الرغم من أنه ومن المعروف أن تكون أعلى بكثير من تلك التي في عموم السكان، وحصلوا على دراسات التقديرات تتراوح بين 6٪ و 19٪.[28] في دراستين على مجتمعات معزولة ومتماثلة التوالد إلى حد كبير وجد بأن مواقع الجينات المفترضة للكروموسومات 16q و 20 q توجد في مواقع معكوسة . معظم الدراسات الجينية تتفق على أن وراثة المرض تتبع نمط وراثي سائد . ويتسبب أحد الأنماط الوراثية السائدة من المرض بشكل نادر من القرنية المخروطية الشديدة مع الساد القطبي الأمامي عن طفرة في المنطقة المصنفة مير-184، وهو الرنا الميكروي ويعبر عنه بشكل كبير في القرنية والعدسة الأمامية .[29] يتم تشخيص القرنية المخروطية في كثير من الأحيان في الناس الذين يعانون من متلازمة داون، على الرغم من أن أسباب هذا الارتباط لم يتحدد.[30] ارتبطت القرنية المخروطية مع أمراض الجلد التأتبي، والتي تشمل الربو، والحساسية، والأكزيما، وليس من غير المألوف بالنسبة للعديد من أو كل هذه الأمراض أن تؤثر على شخص واحد. وترتبط القرنية المخروطية أيضا مع متلازمة آلبورت ومتلازمة داون ومتلازمة مارفان.[31] وهناك عدد من الدراسات تشير ان فرك العين يساهم بقوة في تطور القرنية المخروطية، ويجب عدم تشجيع المرضى على هذه الممارسة.[32][33][34][35][36][37] القرنية المخروطية تختلف عن التوسع الوعائي والذي كان سببه جراحة العيون الليزك. ينتج التوسع الوعائي بعد عملية الليزك بسبب إزالة الأنسجة الزائدة من السرير السدوي للعين خلال العملية الجراحية.
العلاج[عدل]
العدسات[عدل]
في المراحل المبكرة من القرنية المخروطية، يمكن للنظارات أو العدسات اللاصقة اللينة ان تكفي لتصحيح الاستجماتيزم (اللابؤرية) المعتدل. ولكن إذا تقدمت الحالة، قد لا توفر العدسات للمريض درجة مرضية من حدة البصر، وسوف يقوم معظم الممارسين السريرين بالانتقال إلى إدارة الحالة مع العدسات اللاصقة الصلبة، والمعروفة باسم العدسات الصلبة النافذة للغازات (RGP). توفر العدسات RGP مستوى جيد من تصحيح البصر، ولكن لا توقف تطور هذه الحالة.[38] في المرضى الذين يعانون من القرنية المخروطية، فان العدسات اللاصقة الصلبة تحسن الرؤية عن طريق السوائل الدمعية التي تعمل على سد الفجوة بين سطح القرنية والسطح الداخلي العادي السلس للعدسة، وبالتالي خلق تأثير من القرنية أكثر سلاسة.
ويمكن للمريض تجربة استخدام العدسات الهجينة (بالإنجليزية: hybrid lenses) والعدسات الصُلْبِيَّة (بالإنجليزية: Scleral lenses) بحال كانت العدسات الصلبة النافذة للغاز غير ناجعة. ولقد طور العديد من الانواع المتخصصة من العدسات اللاصقة للقرنية المخروطية، يحتاج المصابون إلى كل من الأطباء المتخصصين في ظروف القرنية، واخصائيي العدسات اللاصقة الذين لديهم خبرة في التعامل مع المرضى الذين يعانون من القرنية المخروطية. يمثل المخروط غير منتظم تحديا حيث يعمل الاخصائيين على إنتاج عدسة ذات اتصال واستقرار مثاليين. تقليديا، كانت العدسات اللاصقة للقرنية المخروطية و'الصلبة' أو RGP متنوعة، على الرغم من أن الشركات المصنعة قد تنتج أيضا العدسات «اللينة» أو العدسات المائية المتخصصة.لقد استخدمت مؤخرا عدسات السيليكون الهيدروجيلية.ان العدسة اللينة لديها ميل لتتوافق مع الشكل المخروطي للقرنية، مما يقلل تأثيرها. لمواجهة هذا المرض .صنعت العدسات الهجينة التي تكون صلبة الوسط والتي تحيط بها حلقة لينة. ومع ذلك، فإن العدسات اللينة أو العدسات الهجينة الجيل لم تثبت فعالية لكل المرضى.[39] وقد تم وقف العدسات الجيل المبكر مثل (SoftPerm).[40] ان الجيل الرابع من تكنولوجيا العدسات الهجينة قد تحسن بشكل ملحوظ، مما يتيح للمزيد من المرضى الخيار الذي يجمع بين راحة عدسة لينة مع حدة البصر من عدسة (RGP).[41] ان الجيل الجديد من التكنولوجيا قد أصلح المشكلات السائدة في الأجيال السابقة وأتاح لغالبية المرضى الاستفادة من العدسات اللاصقة. هذه التقنية من المفاهيم المختلطة كما اتخذت المحطة الجديدة مع تضافر جهود بعض المصنعين، وهم: CooperVision، SyngerEyes، Eyetrust. لقد وجد بعض المرضى أيضا على تصحيح الرؤية والراحة مع دمج عدسات "piggyback"، حيث يتم ارتداء العدسات RGP على العدسات اللينة، حيث ان كلتاهما تعملان على تصحيح الرؤية. توصف العدسات الصلبة أحيانا لحالات القرنية المخروطية المتقدمة أو غير منتظمة جدا. وتغطي هذه العدسات نسبة أكبر من سطح العين، وبالتالي يمكن أن تعمل على تحسين الاستقرار .الحجم الكبير للعدسات قد يجعلها غير جذابة أو غير مريحة للبعض؛[42] ومع ذلك، يمكن تسهيل التعامل بها قد تجدها لصالح المرضى الذين يعانون من انخفاض القدرة الحركية، مثل كبار السن. PROS (استبدال الاجزاء التالفة من سطح العين باجزاء صناعية): العلاج يمكن أن يحسن أداء البصر والرؤية، وتخفيف الاعراض للمرضى الذين يعانون من الأمراض التي تسبب توسع القرنية، بما في ذلك القرنية المخروطية. يستخدم PROS لتحسين الرؤية من خلال اخفاء العيوب على سطح القرنية ونقل صورة حادة إلى الجزء الخلفي من العين.
ان أحد تأثيرات القرنية المخروطية هو الرؤية الضبابية وعدم وجود القدرة على الحصول على وصفة طبية التي تسمح للمريض لمعرفة 20/20. أحد الأسباب هو الشكل الحاد والغريب للقرنية، وكذلك الترقق المفرط اللازم لتصحيح الرؤية المرضى تماما.
التدخل الجراحي[عدل]
تصالب الألياف الكولاجينية[عدل]
يتضمن استخدام محلول الريبوفلافين للعين مرة واحدة ثم يتم تفعيلها من خلال الإضاءة مع الأشعة فوق البنفسجية لمدة 30 دقيقة تقريبا. يعمل الريبوفلافين على تشكيل روابط جديدة لتشكيل عبر خيوط الكولاجين المجاورة في طبقة انسجة القرنية، الذي يستعيد ويحفظ بعض من قوة القرنية الميكانيكية. تتم إزالة الطبقة الظهارية للقرنية لزيادة تغلغل الريبوفلافين إلى سدى العين بشكل عام.
بدأت التجارب السريرية في ألمانيا في عام 1998 وإيطاليا في عام 2004، ولقدمت الربط المتبادل النجاح في تأخير أو وقف تطور المرض. نتائج من دراسة أسترالية نشرت في عام 2008 أظهرت تحقيق الاستقرار في كل العيون المعالجة، وتصحيح طفيف في حدة البصر في معظم المرضى. العملية دون إزالة ظهارة أجريت لأول مرة في عام 2004 في بيفرلي هيلز. وقدمت الموافقة على استخدامها في جميع أنحاء أوروبا، وبدأت التجارب السريرية في الولايات المتحدة الأمريكية في عام 2008 .[43] وبحلول عام 2010، تم علاج أكثر من 300 مريض في الولايات المتحدة في تلك التجارب. في بعض الحالات، يستخدم تصالب الألياف الكولاجينية مع العلاجات الأخرى لتحسين تباين القرنية والانكسار الضوئي أو قوة القرنية. وتشمل طرق العلاج الناجحة البسيطة مثل بضع القرنية الشعاعي اللامتناظر .وفي الحالة الأخيرة يتم حقن الريبوفلافين في حيز القرنية لتجنب الظهارة، حيث لا يشترط ازالة الظهارة، وبالتالي، فإن هذا أسلوب للعلاج غير مؤلم. هناك حاجة للعدسات التصحيحية عادة بعد هذه العلاجات، ولكن مع أصغر، وصفات أكثر طبيعية. زيادة التماثل في القرنية يجعل ارتداء العدسات اللاصقة أكثر راحة. قد يكون لهذه الأساليب الجديدة دورا هاما في الحد من تدهور الرؤية، وزيادة الرؤية المجردة وغير المصححة، والحد من حالة لزرع القرنية.
زراعة حلقة داخل القرنية[عدل]

هي عملية بديلة لزرع القرنية وهي زرع حلقة داخل السدى. حيث يتم إجراء شق صغير في محيط القرنية واثنين من أقواس رقيقة من مادة بولي مثيل ميثاكريلات يدخلان بين طبقات السدى على جانبي البؤبؤ قبل إغلاق الشق بالخياطة.[44] تدفع هذه القطع للخارج بها ضد انحناء القرنية، حيث تعمل على تسطيح ذروة المخروط وإعادته إلى شكل أكثر طبيعية. تنفذ هذه العملية في العيادة الخارجية تحت التخدير الموضعي، كما انها لا تتضمن على أي إزالة لأنسجة العين، لذلك يمكن ازلتها أو تبديلها.[44][45]
الدراسات السريرية حول فعالية هذه الحلقات داخل السدى على القرنية المخروطية هي في مراحلها المبكرة، وكانت النتائج حتى الآن مشجعة عموما، على الرغم من أنها لديها حتى الآن قبول واسع مع مجتمع جراحة الانكسار. من الشائع استخدام ادوات تصحيح النظر على شكل نظارات أو عدسات لاصقة بعد العملية الجراحية في القرنية. وتشمل المضاعفات المحتملة لهذه الحلقات الااختراق العرضي للغرفة الأمامية عند تشكيل القناة، والعدوى بعد الجراحة القرنية، والهجرة للحلقات بما في ذلك ذوبان القرنية، وتقدم هذه الحلقات فرصة جيدة لتحسين الرؤية حتى عند صعوبة ذلك، ولكن النتائج غير مضمونة ، وفي بعض الحالات قد تزداد سوءا.
الدراسات المبكرة لهذه الحلقات تضمنت استخدام جزأين لتسبب تسطيح عام للقرنية. وقد أفادت دراسة لاحقة انه يمكن الحصول على نتائج أفضل بالنسبة المخاريط الطرفية للقرنية باستخدام شريحة Intacs واحدة. وهذا يؤدي إلى تسطيح للمخروط أدناه، ولكن أيضا لانحدار الجزء العلوي للقرنية.
الحلقة العضلية[عدل]
هي حلقة متواصلة كاملة تزرع في حيز القرنية لعلاج قصر النظر وجميع حالات القرنية المخروطية. الحلقة العضلية هي جهاز له براءة اختراع دولية.كما انه معتمد للعلاج كجهاز طبي في الاتحاد الأوروبي منذ عام 2006 والعديد من البلدان الأخرى خارج الاتحاد الأوروبي. ان الحلقة العضلية يمكن أن تحل محل جراحة القرنية في معظم حالات القرنية المخروطية. تعمل على تحسين القرنية كما انها طريقة امنة . لا يمكن أن تستخدم إذا كان سمك القرنية أقل من 350 ميكرون. يمكن استخدام الحلقة العضلية مع تصلب القرنية .
عملية «كيرافليكس»[عدل]
تستخدم لعلاج القرنية المخروطية حيث انها تعمل على تسطيح القرنية (تقليل تحدب القرنية)باستخدام الموجات القصيرة (الميكروويف). حيث تسبب هذه الامواج تقلص ألياف الكولاجين، وبالتالي إنتاج تسطيح القرنية، ثم وضع قطرات الريبوفلافين فوق المنطقة المعالجة بالإضافة إلى ضوء الأشعة فوق البنفسجية لتكوين روابط الكولاجين والحفاظ على القرنية مسطحة.
حتى الآن، لا يوجد دليل ملموس على مدى بقاء القرنية مستقرة بعد العلاج باستخدام كيرافليكس والتداخل الارتباطي. تمت معالجة الدفعة الأولى من المرضى في أواخر نوفمبر 2009، وبيانات الاستقرار غير متوفرة حتى الآن. عولج فوج أكبر في يناير كانون الثاني عام 2010.[46]
بضع القرنية الشعاعية[عدل]
بضع القرنية الشعاعية هو إجراء جراحة الانكسار التي وضعها الاخصائي (Svyatoslav Fyodorov) سفياتوسلاف فيودوروف الروسي في عام 1974، حيث يحدث الجراح شقوق على نمط اضلاع في القرنية لتعديل شكلها. ان هذا الخيار الجراحي المبكر لقصر النظر قد حل إلى حد كبير الليزك وغيرها من الإجراءات المماثلة. الليزك ممنوع استخدامه في القرنية المخروطية وغيرها من الشروط ترقق القرنية كما إزالة الأنسجة اللحمية القرنية سوف يلحق المزيد من الضرر بالقرنية الرقيقة بالفعل والضعيفة.[47]
لأسباب مماثلة، بضع القرنية الشعاعية لم تستخدم لمرضى القرنية المخروطية.[48][49]
'بضع القرنية الشعاعي اللامتناظر
شعاعي غير المتماثلة مصغرة بضع القرنية هي تقنية جراحية وضعها اخصائي العيون الإيطالي Marco Abbondanza في عام 1993 تتألف من سلسلة من الشقوق الصغيرة باستخدام سكين من الماس، وتهدف لإحداث ندبات مدروسة في القرنية، حيث يتغير سمك وشكل القرنية . هذا الإجراء، في حال القيام به بشكل صحيح، قادر على تصحيح اللابؤرية ويسمح في تصحيح مؤقت للقرنية المخروطية إذا كانت أقل من المرحلة الأولى والثانية ، وتأجيل الحاجة إلى عملية زرع القرنية.
زراعة القرنية[عدل]
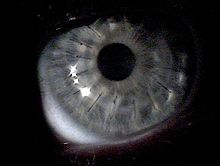
بين 11٪ و 27٪ من حالات القرنية المخروطية تتقدم إلى نقطة حيث لا يمكن تصحيح الرؤية ممكنا،[18][50][51] أو ترقق القرنية بشكل المفرط، أو يحصل تندب نتيجة ارتداء العدسات. في هذه الحالة يجب زراعة القرنية أو اختراق في القرنية. القرنية المخروطية هي الأسباب الأكثر شيوعا بنسبة 25% لإجراء العمليات في القرنية.[52] جراح القرنية يعمل على حفر جزء من نسيج القرنية (lenticule) ومن ثم زرع قرنية المتبرع إلى أنسجة العين الموجودة، وعادة ما يستخدم مزيج من الغرز المتواصل والغرز الفردية. لا يوجد للقرنية إمدادات الدم مباشرة، لذلك ليس من المطلوب من الأنسجة المانحة إلى أن تكون فصيلة الدم مطابقة. بنوك العيون تعمل على خلو القرنيات المتبرعة من أي مرض. فترة عودة الرؤية الابتدائية يمكن أن يستغرق 4-6 أسابيع، وغالبا ما يكون استقرار الرؤية الكامل بعد العملية الجراحية سنة أو أكثر، ولكن معظم عمليات زراعة مستقرة جدا على المدى الطويل.[51] وتفيد المؤسسة الوطنية القرنية المخروطية بأن العمليات التي تخترق القرنية تكون له أنجح النتائج في جميع عمليات زرع، وعندما يقوم في العين المصابة فقط بالقرنية المخروطية يكون معدل نجاحها 95٪ أو أكثر.[18] والغرز المستخدمة عادة ما تختفي وتذوب على مدى فترة من 3-5 سنوات، ويمكن إزالة الغرز الفردية خلال عملية الشفاء إذا ما كانت تسبب تهيج للمريض. في الولايات المتحدة الأمريكية، عادة ما يتم إجراء عمليات زرع القرنية (المعروفة أيضا باسم ترقيع القرنية (corneal graft)) للقرنية المخروطية تحت التخدير كما جراحة المرضى الغير مقيمين. في بلدان أخرى، مثل أستراليا والمملكة المتحدة، يتم تنفيذ العملية عادة مع خضوع المريض لتخدير عام. جميع الحالات تتطلب المتابعة الدقيقة مع طبيب العيون لعدد من السنوات. عادةَ، يتم تحسين الرؤية بشكل كبير بعد الجراحة، ولكن حتى لو كانت حدة البصر الفعلية لم تتحسن، لأن القرنية هي شكل أكثر طبيعية بعد اكتمال الشفاء، يمكن للمرضى بشكل أكثر سهولة تركيب العدسات التصحيحية. مضاعفات زرع القرنية هي في معظمها ذات الصلة إلى الأوعية الدموية في الأنسجة القرنية ورفض القرنية المانحة. فقدان الرؤية هي نادرة جدا، على الرغم من ذلك يوجد امكانية للرؤية التي يصعب تصحيحها. عندما يكون الرفض للقرنية المانحة شديد، نحاول تكرار زراعة، وفي كثير من الأحيان سوف تكون ناجحة.[53] القرنية المخروطية لا تتكرر عادة في القرنية المزروعة؛ وقد لوحظت حالات من هذا، ولكن عادة ما تعزى إلى الاستئصال غير الكامل للقرنية الأصلية أو عدم فحص كافي للأنسجة المانحة.[54] التوقعات طويلة الأجل لعمليات زرع القرنية المؤدية للقرنية المخروطية هو عادة ممتازة بمجرد الانتهاء من فترة الشفاء الأولية وعدد قليل من السنوات قد انقضت عليها دون مشاكل.[55]
رأب القرنية الصفاحي[عدل]
طريقة واحدة للحد من خطر الرفض هي استخدام تقنية تسمى رَأْبُ القَرْنِيَّةِ الصُّفَاحِي الأمامي العميق (DALK). في الزراعة عن طريق DALK فقط الجزء الأبعد عن الداخل والأكبر من القرنية، والسدى يتم استبدالهما. يتم ترك الجزء الطبقة الداخلية للمريض وغشاء ديسميه (Descemet's membrane)، لتعطي بعض السلامة الهيكلية للقرنية المانحة. وعلاوة على ذلك، فمن الممكن زراعة الأنسجة المانحة التي تم حفظها عن طريق التجميد المجفف. عملية التجميد والتجفيف يضمن ان هذا النسيج ميت، حتى لا يكون هناك أي فرصة للرفض. بعض الجراحين يفضلون إزالة الظهارة للقرنية المانحة، البعض الآخر يتركها في مكانها، إزالته يؤدي إلى تحسن طفيف في الرؤية الشاملة، ولكن بالمقابل تزيد من وقت الانتعاش البصرية.
Epikeratophakia[عدل]
نادرا ما تستخدم وهي عملية رأب القرنية بطريقة غير نافذة ، يمكن أداؤها في حالات القرنية المخروطية. ظهارة القرنية تتم إزالتها وجزء من القرنية المانحة توضع عليها.[17] الإجراء يتطلب مستوى أعلى من المهارات من جانب الجراح، ويتم اجرائها بشكل أقل كثيرا من أداء القرنية اختراق، وكانت النتيجة هي عموما أقل تفيضل. ومع ذلك، يمكن أن ينظر إليها كخيار في عدد من الحالات، وخاصة بالنسبة للمرضى الشباب.[56]
التنبؤ[عدل]

المرضى الذين يعانون من القرنية المخروطية عادة تكون في البداية مع الابؤرية معتدلة وقصر النظر، عادة في بداية سن البلوغ، ويتم تشخيص قبل سنوات المراهقة المتأخرة أو أوائل العشرينات.[4] المرض يمكن، مع ذلك، حصوله في أي سن. في حالات نادرة، يمكن أن القرنية المخروطية تحدث في الأطفال أو حتى سن البلوغ. تشخيص المرض في سن مبكرة قد تشير إلى وجود خطر أكبر في شدة المرض في باقي حياة المريض.[12][57] رؤية المرضى سوف تغير على مدى أشهر، وهذا يقود لتغيير صفات العدسة في كثير من الأحيان، ولكن كما تزداد الحالة سوءا، يطلب وضع العدسات اللاصقة في معظم الحالات. مسار المرض يمكن أن يكون متغير تماما، مع بعض المرضى يبقون مستقرون لسنوات أو للأبد، في حين أن آخرين تتقدم بسرعة أو يتعرضون لتفاقم بين الحين والآخر خلال دورة طويلة وثابتة على خلاف ذلك. غالبا، القرنية المخروطية تستمر لمدة من 10 إلى 20 سنة قبل ان يتوقف المرض يتوقف عادة في العقدين الثالث والرابع من العمر.[11]
تموه القرنية[عدل]

في الحالات المتقدمة، يمكن ان يسبب انتفاخ القرنية إلى تمزق غشاء المترجمة من ديسميه، وهي الطبقة الداخلية للقرنية. الخلط المائي من الغرفة الأمامية للعين تنسكب في القرنية قبل اغلاق غشاء ديسميه. المريض يشعر الألم وبعكر شديد مفاجئ في الرؤية، مع اتخاذ القرنية على مظهر حليبي أبيض شفاف يعرف بموه القرنية (corneal hydrops).[58] وعلى الرغم من الإحباط للمريض، يكون التأثير مؤقت بشكل طبيعي وبعد فترة من ستة إلى ثمانية أسابيع، القرنية عادة ما يعود إلى شفافيتها السابقة. الانتعاش يمكن بمساعدة غير شراحية من قبل الضماد مع محلول ملحي الاسموزي. على الرغم من أن الموه (hydrop) عادة ما يتسبب تندب زيادة القرنية، أحيانا أنه سوف يستفيد المريض من خلال خلق مخروط تملق ومساعدته في تركيب العدسات اللاصقة.[58] لا يتم زرع القرنية عادة خلال تموه القرنية.
مدى انتشار المرض[عدل]
أفادت تقارير المعهد الوطني للعيون ان القرنية المخروطية هو ضمور القرنية الأكثر شيوعا في الولايات المتحدة، مما يؤثر على حوالي واحد في (2000) الأمريكيين، [59][60] ولكن تضع بعض التقارير أن الرقم يصل إلى واحد لكل (500).[61][62] قد يكون التناقض بسبب الاختلافات في معايير التشخيص، مع بعض حالات الاستجماتيزم الشديدة تفسر على أنها القرنية المخروطية، والعكس صحيح.[11][63] وجدت دراسة طويلة الأمد ان معدل الإصابة (2.0)حالة جديدة لكل (100000) من السكان سنويا.[60] وقد اقترحت بعض الدراسات ارتفاع حالات الإصابة بين الإناث، أو أن الناس من العرق الجنوب آسيوي هي (4.4)مرات من المحتمل أن تعاني من القرنية المخروطية كما القوقازيين،[64] وأيضا أكثر عرضة للتأثر يعانون من هذه الحالة في وقت سابق.[65] القرنية المخروطية تؤثر على كلتا العينين على الرغم من أن التشويه هو عادة يصيب عين واحدة ونادرا ما يكون مطابقا تماما في كلا القرنيتين.[4] الحالات من جانب واحد تميل إلى أن تكون غير المألوف، وربما تكون في الواقع نادرة جدا وتكون الإصابة خفيفة جدا في العين الجيدة حتى ان التشخيص السريري لا يستطيع كشفها.[11] ومن الشائع أن مصاب القرنية المخروطية يتم تشخيص حالته لأول مرة في عين واحدة. وكلما تقدمت الحالة في كلتا العينين، فإن الرؤية في العين المصابة كثير من الأحيان تبقى أقل قدرة على الرؤية من العين الأخرى.
تاريخ المرض[عدل]
قدم طبيب العيون الألماني بورشار ماوخارت وصفا في وقت مبكر من العام (1748) مناقشة الدكتوراه على حالة القرنية المخروطية، التي وصفها بأنها (diaphanum staphyloma).[12] ومع ذلك، لم تكن معروفة حتى 1854 حيث قدم الطبيب البريطاني جون نوتنغهام (1801-1856). وصفا واضحا القرنية المخروطية وميزها عن غيرها من اصابات القرنية،[12] وصف نوتنغهام حالات «القرنية المخروطية»، ووصف العديد من الميزات الكلاسيكية للمرض، بما في ذلك تضاعف الرؤية الوحيد، وضعف القرنية، وصعوبة مطابقة العدسات التصحيحية لرؤية المريض.[66] في عام 1859 استخدم الجراح البريطاني وليام بومان منظار العين (اخترع مؤخرا هيرمان فون هيلمهولتز) لتشخيص القرنية المخروطية ، ووصف كيفية وضع زاوية مرآة المنظار وذلك لمعرفة أفضل شكل مخروطي من القرنية.[67] حاول بومان أيضا استعادة الرؤية عن طريق السحب على القزحية مع ربط من خلال القرنية بأداة منجلية الشكل وتشد البؤبؤ إلى شق عمودي ، مثلها في ذلك مثل القطة. وذكر أنه كان له قدر من النجاح مع هذه التقنية، واستعادة رؤية لامرأة تبلغ من العمر (18) عاما التي كانت في السابق غير قادرة على عد الأصابع على بعد (8) بوصة (20 سم).بحلول عام (1869)، عندما كتب طبيب العيون السويسري يوهان هورنر أطروحة بعنوان (في علاج القرنية المخروطية)،[68] اكتسب الاضطراب اسمه الحالي. كان العلاج في ذلك الوقت، الذي أقره طبيب العيون الألماني ألبرشت فون غريف، حيث كان محاولة لإعادة تشكيل القرنية جسديا عن طريق الكي الكيميائي مع محلول نترات الفضة وتطبيق العوامل المسببة لتضييق الحدقة مع تطبيق الضغط.[12] في عام (1888) أصبح علاج القرنية المخروطية واحدة من التطبيقات العملية الأولى للعدسات اللاصقة، ثم اخترع حديثا الطبيب الفرنسي أوجين كالت تصنيع قرنية صلبوية الزجاج التي تحسن الرؤية عن طريق ضغط القرنية في شكل أكثر انتظاما.[69] ومنذ بداية في القرن (20)، والبحث على القرنية المخروطية لفهم أفضل للمرض وتوسيع خيارات العلاج. وقد تم أول زرع قرنية ناجح لعلاج القرنية المخروطية في عام (1936) من قبل رامون كاستروفيجيو.[70][71]
المصادر[عدل]
- ^ Weissman، Barry A؛ Yeung، Karen K. "Keratoconus". Medscape. مؤرشف من الأصل في 2019-05-08.
- ^ "Keratoconus Origin". dictionary.com. مؤرشف من الأصل في 2016-03-05. اطلع عليه بتاريخ 2015-11-02.
{{استشهاد ويب}}: استعمال الخط المائل أو الغليظ غير مسموح:|ناشر=(مساعدة) - ^ أ ب ت Feder R, Kshettry P (2005). "Non-inflammatory Ectactic Disorders, Chapter 78". في Krachmer J (المحرر). Cornea. Mosby. ISBN:0-323-02315-0.
- ^ أ ب ت ث ج ح خ د Epstein A (2000). "Keratoconus and related disorders" (PDF). North Shore Contact Lens. مؤرشف من الأصل (PDF) في 2018-12-15. اطلع عليه بتاريخ 2007-09-08.
- ^ Pantanelli S, MacRae S, Jeong TM, Yoon G (نوفمبر 2007). "Characterizing the wave aberration in eyes with keratoconus or penetrating keratoplasty using a high-dynamic range wavefront sensor". Ophthalmology. ج. 114 ع. 11: 2013–21. DOI:10.1016/j.ophtha.2007.01.008. PMID:17553566.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Nakagawa T؛ Maeda N؛ Kosaki R؛ وآخرون (يونيو 2009). "Higher-order aberrations due to the posterior corneal surface in patients with keratoconus". Investigative Ophthalmology & Visual Science. ج. 50 ع. 6: 2660–5. DOI:10.1167/iovs.08-2754. PMID:19029032.
- ^ Nordan LT (1997). "Keratoconus: diagnosis and treatment". International Ophthalmology Clinics. ج. 37 ع. 1: 51–63. DOI:10.1097/00004397-199703710-00005. PMID:9101345.
- ^ Zadnik K (1997). The ocular examination : measurements and findings. Philadelphia: W.B. Saunders. ISBN:0-7216-5209-3.
- ^ Rabonitz Y (2004). "Ectatic Disorders of the Cornea". في Foster C؛ وآخرون (المحررون). The Cornea (ط. 4th). Philadelphia: Lippincott Williams & Wilkins. ص. 889–911. ISBN:0-7817-4206-4.
- ^ أ ب Edrington TB, Zadnik K, Barr JT (1995). "Keratoconus". Optometry Clinics. ج. 4 ع. 3: 65–73. PMID:7767020.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب ت ث Krachmer JH, Feder RS, Belin MW (1984). "Keratoconus and related noninflammatory corneal thinning disorders". Survey of Ophthalmology. ج. 28 ع. 4: 293–322. DOI:10.1016/0039-6257(84)90094-8. PMID:6230745.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب ت ث ج ح Caroline P, Andre M, Kinoshita B, and Choo, J. "Etiology, Diagnosis, and Management of Keratoconus: New Thoughts and New Understandings". Pacific University College of Optometry. مؤرشف من الأصل في 2014-03-24. اطلع عليه بتاريخ 2008-12-15.
{{استشهاد ويب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Maguire LJ, Bourne WM (أغسطس 1989). "Corneal topography of early keratoconus". American Journal of Ophthalmology. ج. 108 ع. 2: 107–12. DOI:10.1016/0002-9394(89)90001-9. PMID:2757091.
- ^ أ ب Gupta D. "Keratoconus: A clinical update" (PDF). مؤرشف من الأصل (PDF) في 2006-05-15. اطلع عليه بتاريخ 2006-03-26.
- ^ Krumeich JH, Kezirian GM (أبريل 2009). "Circular keratotomy to reduce astigmatism and improve vision in stage I and II keratoconus". J. Refract. Surg. ج. 25 ع. 4: 357–65. DOI:10.3928/1081597x-20090401-07. PMID:9431926.
- ^ Krumeich JH, Daniel J (Aug 1997). "Lebend-Epikeratophakie und Tiefe Lamelläre Keratoplastik zur Stadiengerechten chirurgischen Behandlung des Keratokonus (KK) I-III" [Live epikeratophakia and deep lamellar keratoplasty for I-III stage-specific surgical treatment of keratoconus]. Klin. Monbl. Augenheilkd. (بالألمانية). 211 (2): 94–100. DOI:10.1055/s-2008-1035103. PMID:9379645.
- ^ أ ب ت Arffa R (1997). Grayson's Diseases of the Cornea. Chap. 17. Mosby. ص. 452–454. ISBN:0-8151-3654-4.
- ^ أ ب ت Brown D. National Keratoconus Foundation: Research Overview. http://www.nkcf.org. Accessed 12 February 2006. نسخة محفوظة 2020-09-22 على موقع واي باك مشين.
- ^ Warren, Catherine. What Causes Keratoconus? National Keratoconus Foundation. http://www.nkcf.org/what-is-keratoconus/ (March 14th, 2015) نسخة محفوظة 2020-09-22 على موقع واي باك مشين.
- ^ Barr JT؛ Wilson BS؛ Gordon MO؛ وآخرون (يناير 2006). "Estimation of the incidence and factors predictive of corneal scarring in the Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study". Cornea. ج. 25 ع. 1: 16–25. DOI:10.1097/01.ico.0000164831.87593.08. PMID:16331035.
- ^ "The Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study Archive". مؤرشف من الأصل في 2017-08-29.
- ^ Spoerl E, Wollensak G, Seiler T (يوليو 2004). "Increased resistance of crosslinked cornea against enzymatic digestion". Current Eye Research. ج. 29 ع. 1: 35–40. DOI:10.1080/02713680490513182. PMID:15370365.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Gondhowiardjo TD؛ van Haeringen NJ؛ Völker-Dieben HJ؛ وآخرون (مارس 1993). "Analysis of corneal aldehyde dehydrogenase patterns in pathologic corneas". Cornea. ج. 12 ع. 2: 146–54. DOI:10.1097/00003226-199303000-00010. PMID:8500322.
- ^ Daxer A, Fratzl P (1997). "Collagen fibril orientation in the human corneal stroma and its implications in keratoconus". Invest Ophthalmol Vis Sci. ج. 38: 121–129.
- ^ Lema I, Durán JA, Ruiz C, Díez-Feijoo E, Acera A, Merayo J (أغسطس 2008). "Inflammatory response to contact lenses in patients with keratoconus compared with myopic subjects". Cornea. ج. 27 ع. 7: 758–63. DOI:10.1097/ICO.0b013e31816a3591. PMID:18650659.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Edwards M, McGhee CN, Dean S (ديسمبر 2001). "The genetics of keratoconus". Clinical & Experimental Ophthalmology. ج. 29 ع. 6: 345–51. DOI:10.1046/j.1442-9071.2001.d01-16.x. PMID:11778802.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Zadnik K؛ Barr JT؛ Edrington TB؛ وآخرون (ديسمبر 1998). "Baseline findings in the Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study". Investigative Ophthalmology & Visual Science. ج. 39 ع. 13: 2537–46. PMID:9856763. مؤرشف من الأصل في 2020-01-27.
- ^ Merin S (2005). Inherited Eye Disorders: Diagnosis and Management. Boca Raton: Taylor & Francis. ISBN:1-57444-839-0.
- ^ Hughes AE, Bradley DT, Campbell M, Lechner J, Dash DP, Simpson DA, Willoughby CE (2011). "Mutation Altering the miR-184 Seed Region Causes Familial Keratoconus with Cataract". The American Journal of Human Genetics. ج. 32 ع. 8: 691–7. DOI:10.1016/j.ajhg.2011.09.014. PMC:3213395. PMID:21996275. مؤرشف من الأصل في 2014-03-24. اطلع عليه بتاريخ 2011-10-14.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Rabinowitz YS (1998). "Keratoconus". Survey of Ophthalmology. ج. 42 ع. 4: 297–319. DOI:10.1016/S0039-6257(97)00119-7. PMID:9493273.
- ^ Kumar، Vinay (2007). "Eye: Cornea, Degenerations and Dystrophies". Robbins Basic Pathology (ط. 8th). Philadelphia: Saunders/Elsevier. ISBN:978-1-4160-2973-1. مؤرشف من الأصل في 2022-03-11.
- ^ Koenig SB (نوفمبر 2008). "Bilateral recurrent self-induced keratoconus". Eye & Contact Lens. ج. 34 ع. 6: 343–4. DOI:10.1097/ICL.0b013e31818c25eb. PMID:18997547.
- ^ McMonnies CW, Boneham GC (نوفمبر 2003). "Keratoconus, allergy, itch, eye-rubbing and hand-dominance". Clinical & Experimental Optometry. ج. 86 ع. 6: 376–84. DOI:10.1111/j.1444-0938.2003.tb03082.x. PMID:14632614.
- ^ Bawazeer AM, Hodge WG, Lorimer B (أغسطس 2000). "Atopy and keratoconus: a multivariate analysis". The British Journal of Ophthalmology. ج. 84 ع. 8: 834–6. DOI:10.1136/bjo.84.8.834. PMC:1723585. PMID:10906086.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Jafri B, Lichter H, Stulting RD (أغسطس 2004). "Asymmetric keratoconus attributed to eye rubbing". Cornea. ج. 23 ع. 6: 560–4. DOI:10.1097/01.ico.0000121711.58571.8d. PMID:15256993.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Ioannidis AS, Speedwell L, Nischal KK (فبراير 2005). "Unilateral keratoconus in a child with chronic and persistent eye rubbing". American Journal of Ophthalmology. ج. 139 ع. 2: 356–7. DOI:10.1016/j.ajo.2004.07.044. PMID:15734005.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Lindsay RG, Bruce AS, Gutteridge IF (يوليو 2000). "Keratoconus associated with continual eye rubbing due to punctal agenesis". Cornea. ج. 19 ع. 4: 567–9. DOI:10.1097/00003226-200007000-00034. PMID:10928781.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Corneal Dystrophies (including Keratoconus)". Eye Info. RNIB. مؤرشف من الأصل في 2018-05-14. اطلع عليه بتاريخ 2009-01-20.
- ^ Rubinstein MP, Sud S (1999). "The use of hybrid lenses in management of the irregular cornea". Contact Lens & Anterior Eye. ج. 22 ع. 3: 87–90. DOI:10.1016/S1367-0484(99)80044-7. PMID:16303411.
- ^ "SoftPerm Hybrid Contact Lenses Discountinued=". مؤرشف من الأصل في 2010-12-13.
- ^ Davis Robert, Eiden Barry. Hybrid Contact Lens Management. Contact Lens Spectrum: [1]. نسخة محفوظة 28 سبتمبر 2011 على موقع واي باك مشين.
- ^ Pullum KW, Buckley RJ (نوفمبر 1997). "A study of 530 patients referred for rigid gas permeable scleral contact lens assessment". Cornea. ج. 16 ع. 6: 612–22. DOI:10.1097/00003226-199711000-00003. PMID:9395869.
- ^ Hasson, Matt (25 January 2008). "FDA backs launch of collagen cross-linking clinical trials". Ocular Surgery News. Retrieved 26 February 2008.
- ^ أ ب Yanoff M, Duker J (2004). Ophthalmology (ط. 2nd). Mosby. ISBN:0-323-01634-0.
- ^ Poulsen، DM؛ Kang، JJ (يوليو 2015). "Recent advances in the treatment of corneal ectasia with intrastromal corneal ring segments". Current opinion in ophthalmology. ج. 26 ع. 4: 273–7. DOI:10.1097/icu.0000000000000163. PMID:26058024.
- ^ 93. ^ Laura Straub (March 2010). "Thermo-Biomechanics for Treating Keratoconus and Refractive Errors". Cataract & Refractive Surgery Today Europe.
- ^ Jabbur NS, Stark WJ, Green WR (نوفمبر 2001). "Corneal ectasia after laser-assisted in situ keratomileusis". Archives of Ophthalmology. ج. 119 ع. 11: 1714–6. DOI:10.1001/archopht.119.11.1714. PMID:11709027.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Colin J, Velou S (فبراير 2003). "Current surgical options for keratoconus". Journal of Cataract and Refractive Surgery. ج. 29 ع. 2: 379–86. DOI:10.1016/S0886-3350(02)01968-5. PMID:12648653.
- ^ Bergmanson JP, Farmer EJ (1999). "A return to primitive practice? Radial keratotomy revisited". Contact Lens & Anterior Eye. ج. 22 ع. 1: 2–10. DOI:10.1016/S1367-0484(99)80024-1. PMID:16303397.
- ^ Schirmbeck T, Paula JS, Martin LF, Crósio Filho H, Romão E (2005). "[Efficacy and low cost in keratoconus treatment with rigid gas-permeable contact lens]". Arquivos Brasileiros De Oftalmologia (بالبرتغالية). 68 (2): 219–22. PMID:15905944.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب Javadi MA؛ Motlagh BF؛ Jafarinasab MR؛ وآخرون (نوفمبر 2005). "Outcomes of penetrating keratoplasty in keratoconus". Cornea. ج. 24 ع. 8: 941–6. DOI:10.1097/01.ico.0000159730.45177.cd. PMID:16227837.
- ^ Mamalis N, Anderson CW, Kreisler KR, Lundergan MK, Olson RJ (أكتوبر 1992). "Changing trends in the indications for penetrating keratoplasty". Archives of Ophthalmology. ج. 110 ع. 10: 1409–11. DOI:10.1001/archopht.1992.01080220071023. PMID:1417539. مؤرشف من الأصل في 2020-01-10.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Al-Mezaine H, Wagoner MD (مارس 2006). "Repeat penetrating keratoplasty: indications, graft survival, and visual outcome". The British Journal of Ophthalmology. ج. 90 ع. 3: 324–7. DOI:10.1136/bjo.2005.079624. PMC:1856933. PMID:16488955.
- ^ Rubinfeld RS, Traboulsi EI, Arentsen JJ, Eagle RC (يونيو 1990). "Keratoconus after penetrating keratoplasty". Ophthalmic Surgery. ج. 21 ع. 6: 420–2. PMID:2381677.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Sugita، Juntaru (1997). "Advances in Corneal Research: Selected Transactions of the World Congress on the Cornea". ج. IV: 163–166.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ Wagoner MD, Smith SD, Rademaker WJ, Mahmood MA (2001). "Penetrating keratoplasty vs. epikeratoplasty for the surgical treatment of keratoconus". Journal of Refractive Surgery. ج. 17 ع. 2: 138–46. PMID:11310764.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Davis، L (1997). "Keratoconus: Current understanding of diagnosis and management". Clinical Eye and Vision Care. ج. 9: 13–22. DOI:10.1016/S0953-4431(96)00201-9.
- ^ أ ب Grewal S, Laibson PR, Cohen EJ, Rapuano CJ (1999). "Acute hydrops in the corneal ectasias: associated factors and outcomes". Transactions of the American Ophthalmological Society. ج. 97: 187–98, discussion 198–203. PMC:1298260. PMID:10703124.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ US National Eye Institute, Facts About The Cornea and Corneal Disease Keratoconus[وصلة مكسورة]. Accessed 12 February 2006. "نسخة مؤرشفة". مؤرشف من الأصل في 2014-06-28. اطلع عليه بتاريخ 2016-01-29.
- ^ أ ب Kennedy RH, Bourne WM, Dyer JA (مارس 1986). "A 48-year clinical and epidemiologic study of keratoconus". American Journal of Ophthalmology. ج. 101 ع. 3: 267–73. DOI:10.1016/0002-9394(86)90817-2. PMID:3513592.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Medscape: Medscape Access نسخة محفوظة 09 سبتمبر 2017 على موقع واي باك مشين.
- ^ Weissman BA, Yeung KK. Keratoconus. eMedicine: Keratoconus. Accessed 24 December 2011. نسخة محفوظة 01 ديسمبر 2008 على موقع واي باك مشين.
- ^ Keratoconus and related noninflammatory corneal thinning disorders - Survey of Ophthalmology نسخة محفوظة 9 يناير 2020 على موقع واي باك مشين.
- ^ Fink BA؛ Wagner H؛ Steger-May K؛ وآخرون (سبتمبر 2005). "Differences in keratoconus as a function of gender". American Journal of Ophthalmology. ج. 140 ع. 3: 459–68. DOI:10.1016/j.ajo.2005.03.078. PMID:16083843.
- ^ Pearson AR, Soneji B, Sarvananthan N, Sandford-Smith JH (أغسطس 2000). "Does ethnic origin influence the incidence or severity of keratoconus?". Eye. ج. 14 ع. 4: 625–8. DOI:10.1038/eye.2000.154. PMID:11040911.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Nottingham J. Practical observations on conical cornea: and on the short sight, and other defects of vision connected with it. London: J. Churchill, 1854.
- ^ Bowman W, On conical cornea and its treatment by operation. Ophthalmic Hosp Rep and J R Lond Ophthalmic Hosp. 1859;9:157.
- ^ Horner JF, Zur Behandlung des Keratoconus. Klinische Monatsblätter für Augenheilkunde. 1869.
- ^ Pearson RM (سبتمبر 1989). "Kalt, keratoconus, and the contact lens". Optometry and Vision Science. ج. 66 ع. 9: 643–6. DOI:10.1097/00006324-198909000-00011. PMID:2677884.
- ^ Castroviejo R (1948). "Keratoplasty for the Treatment of Keratoconus". Transactions of the American Ophthalmological Society. ج. 46: 127–53. PMC:1312756. PMID:16693468.
- ^ Castroviejo, R.: International Abstract of Surgery, 65:5, December 1937.
| في كومنز صور وملفات عن: قرنية مخروطية |
