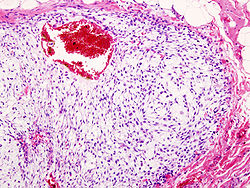
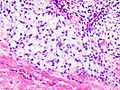
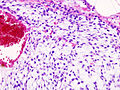
ساركومة غضروفية
| ساركومة غضروفية | |
|---|---|
| Chondrosarcoma | |
| معلومات عامة | |
| الاختصاص | علم الأورام |
| من أنواع | ورم النسيج الضام، وورم الغضروف، وساركومة العظم، ومرض |
| تعديل مصدري - تعديل | |
الساركومة الغضروفِيّة[1] هي أحد أنواع سرطانات العظم التي تتطور في خلايا الغضروف. الغضروف هو النسيج الضام الموجود في البالغين والمسؤول عن حماية العظام وجعلها تتحرك بسلاسة في المفصل وبالتالي منع تلفها. يلعب الغضروف دورًا مهمًا أيضًا في عملية النمو. هناك العديد من أنواع الغضاريف المختلفة الموجودة في جميع أنحاء الجسم. تصيب الساركومة الغضروفية بشكل أساسي الخلايا الغضروفية لعظم الفخذ أو الذراع أو الحوض أو الركبة، كما قد تتأثر مناطق أخرى (مثل الأضلاع) ولكن بشكل أقل شيوعاً.[2][3] الساركومة الغضروفِيّة هي عضو في فئة أورام العظام والأنسجة الرخوة المعروفة باسم ساركومة. حوالي 30٪ من سرطانات الجهاز العظمي هي ساركومات غضروفية. لا تستحيب الساركومة الغضروفية بشكل عام للعلاج الكيميائي والعلاج الإشعاعي.[4] على عكس سرطانات العظام الأولية الأخرى التي تؤثر بشكل رئيسي على الأطفال والمراهقين، يمكن أن تظهر الساركومة الغضروفية في أي عمر. غالبا ما تؤثر على الهيكل المحوري بشكل أكثر شيوعاً مقارنةً بالهيكل الطرفي.[5]
تعتبر الساركومة الغضروفية ثاني أكثر أنواع سرطان العظام شيوعًا. سرطان العظام الأساسي هو الذي يبدأ من العظام. نادرًا ما يصيب هذا النوع من السرطان الأفراد الذين تقل أعمارهم عن 20 عامًا. يستمر الخطر في الارتفاع حتى سن 75 عامًا. الإصابة بين الذكور والإناث متساوية.[3]
الأنواع[عدل]
| مصدر النسيج | نوع السرطان | الموقع المعتاد في الجسم |
|---|---|---|
| نسيج ليفي | ساركومة ليفية | الذراعين، الساقين، الجذع. |
| ورم المنسجات الليفي الخبيث | الساقين | |
| ساركومة ليفية جلدية حدبية | الجذع | |
| شحم | ساركومة شحمية | الذراعين، الساقين، الجذع. |
| عضلة |
الساركومة العضلية المخططة ساركومة عضلية ملساء |
الذراعين، الساقين، القناة الهضمية، الرحم، |
| الأوعية الدموية | ساركومة وعائية:Hemangiosarcoma | الذراعين، الساقين، الجذع. |
| ساركومة كابوزي | الساقين، الجذع. | |
| الأوعية اللمفاوية | ساركومة وعائية لمفية | الذراعين |
| نسيج زلالي () |
ساركومة زليلية | الساقين |
| الأعصاب المحيطية | الورم الخبيث لغمد العصب المحيطي (Malignant peripheral nerve sheath tumour) | الذراعين، الساقين، الجذع. |
| الغضروف والنسيج المشكل للعظم | ساركومة غضروفية خارج هيكلية | الساقين |
| ساركومة عظمية خارج هيكلية | الساقين، الجذع (من غير العظم) |
الأعراض[عدل]
عادة لا يشعر الأشخاص المصابون بالساركومة الغضروفية بأنهم مريضون. قد يكونون قادرين على الشعور بكتلة عظمية، ومعظم المرضى في نهاية المطاف سيشعرون بالألم أو التورم أو الحركة المحدودة التي يسببها الورم.[6] بعض الأعراض الأخرى تتضمن:
- آلام الظهر أو الفخذ.
- زيادة الألم في المنطقة المصابة وقد يتفاقم ليلًا أو أثناء النشاط البدني.[7]
- تورم في المنطقة المؤلمة.[7]
- صعوبة في تحريك الطرف المصاب.[7]
- تغيرات في التبول (لأورام الحوض).[7]
- تشكل كتلة كبيرة حول العظم المصاب والشعور بوجود ضغط على هذه المنطقة.[3]
- كسر بسبب ضعف العظام.[8]
- عرق النسا.[9]
- أعراض في المثانة.[9]
- استسقاء أحادي الجانب.[9]
الأسباب[عدل]
السبب الدقيق لتشكل الساركومة الغضروفية غير معروف. قد يكون هناك عامل وراثي أو كروموسومي يجعل بعض الأفراد أكثر عرضةً لهذا النوع من الأورام الخبيثة. لوحظت الساركومة الغضروفية كنتيجة متأخرة للعلاج الإشعاعي للسرطانات الأخرى. قد يكون لدى المرضى تاريخ سابق عن الورم الغضروفي الباطن أو ورم عظمي غضروفي. تحدث أقلية صغيرة من ساركومة الغضروف الثانوية في المرضى الذين يعانون من متلازمة مافوتشي ومرض أوليير.[10]
كما يرتبط المرض مع الإنزيمات المسماة "نازعة هيدرُوجين الإيزوسيترات" 1 و 2، والتي ترتبط أيضًا بالورم الدبقي وابيضاض الدم.[11]
التشخيص[عدل]
غالبًا ما تُستخدم دراسات التصوير - بما في ذلك التصوير الشعاعي ("الأشعة السينية")، والتصوير المقطعي المحوسب (CT)، والتصوير بالرنين المغناطيسي (MRI)، لإجراء تشخيص افتراضي للساركومة الغضروفية. ومع ذلك، يعتمد التشخيص النهائي على تحديد الخلايا السرطانية الخبيثة التي تنتج الغضروف في عينة خزعة يتم فحصها من قبل أخصائي علم الأمراض. في حالات قليلة، قد تكون الكيمياء النسيجية المناعية (IHC) مطلوبة للتشخيص.
لا توجد اختبارات دم متاحة حاليًا لتمكين طبيب الأورام من تشخيص الإصابة بالساركومة غضروفية. عادةً ما يتم الحصول على نتائج التصوير الأكثر تميزًا باستخدام ال CT.


العلاج[عدل]
تاريخياً، كان الاستئصال الجراحي الكامل للورم، إلى جانب جزء كبير من الأنسجة السليمة، هو العلاج المفضل لسرطان الغضروف. لا تزال الجراحة هي العلاج الأساسي للساركومة الغضروفية. سيعتمد نوع الجراحة على موقع الساركومة الغضروفية.[12] جراحة إنقاذ الأطراف هي تقنية علاج شائعة، ولا يتم استخدام البتر إلا في حالات قليلة للأمراض المتقدمة أو المتكررة.
تشمل العلاجات الأخرى ما يلي:[13]
- العلاج الفيزيائي: يساعد هذا العلاج على استعادة قوة المنطقة المصابة واستخدامها بعد الجراحة.
- العلاج الإشعاعي: يمكن إعطاء الإشعاع بجرعات عالية.
- العلاج الكيميائي: على الرغم من أنه ليس العلاج الأساسي، ولكن قد يكون هناك حاجة له إذا انتشر السرطان في مناطق أخرى من الجسم.
بشكل عام، يُأخذ العلاج الكيميائي أو العلاج الإشعاعي في بعض الأحيان بعين الاعتبار للمرضى الذين يعانون من مرض متكرر أو خبيث أو غير متمايز. لسوء الحظ، لم يثبت أن هذه العلاجات فعالة، ولا يوجد بروتوكول قياسي يمكن اتباعه.[14]
المآل[عدل]
تستند إحصائيات المآل على دراسة مجموعات لا على التعيين من مرضى الساركومة الغضروفية. لا يمكن لهذه الإحصائيات التنبؤ بمستقبل المريض على المستوى الفردي، لكنها يمكن أن تكون مفيدة عند النظر في العلاج والمتابعة الأكثر ملاءمة للمريض. بشكل عام، يعتمد المآل على الوقت الذي تم فيه اكتشاف السرطان وعلاجه، وعلى درجة الآفة وموقعها.[15][16]
يُعتقد بأن المرضى الذين يعانون من ساركومة غضروفية في الحوض لديهم مآل أسوء من المرضى الذين يعانون من ساركومة غضروفية في الأطراف، وذلك لأن الأولى لديها معدل انتكاس أعلى موضعياً من الأخيرة.[16]
بالنسبة للأنواع الأقل عدوانية، يعيش حوالي 90 ٪ من المرضى بعد أكثر من خمس سنوات من التشخيص. عادة ما يكون لدى الأشخاص معدل جيد للبقاء على قيد الحياة مع انخفاض حجم السرطان.[17] فيما يخص الأنواع الأكثر عدوانية، يبقى عادةً 10٪ فقط من المرضى على قيد الحياة لمدة عام واحد.
قد تتكرر الأورام في المستقبل. تعد فحوصات المتابعة مهمة للغاية بالنسبة للساركومة الغضروفية للتأكد من عدم وجود انتكاس أو ورمخبيث، والذي يحدث عادة في الرئتين. الموقع الأكثر شيوعًا لانتشار هذا النوع من السرطان هو في الرئتين. تتراوح نسبة الانتشار البعيد من 6٪ إلى 37٪. من المرجح أن يتطور هذا الانبثاث في المرضى الذين يعانون من آفات أعلى درجة وتكون موجودة بشكل شبه عالمي في المرضى الذين يعانون من آفات متباينة. يعتبر المآل سيء بشكل عام، وذلك بسبب الانتكاس الموضعي والانبثاث.[16]
يؤيد بعض الجراحين كحت الآفات منخفضة الدرجة في الأطراف. وبعد ذلك يتم العلاج المساند للتجويف بالفينول أو العلاج بالتبريد. يعمل العلاج المساند على القضاء على المرض المجهري. نظرًا لارتفاع معدل التكرار واحتمال التمايز في الآفات عالية الدرجة، لا يُنصح بكحت آفات الحوض من أي درجة.[16]
بشكل عام، فإن الأورام ذات الدرجة المنخفضة لها مآل ممتاز، مع احتمال صغير للانتكاس ولا توجد فرصة لانتشار المرض تقريبًا. تزداد المخاطر مع زيادة درجة الورم، مع وجود الأورام غير المتمايزة التي لديها أعلى مخاطر الإصابة بالانتكاس والانبثاث وسوء معدل البقاء.
علم الأوبئة[عدل]
الساركومة الغضروفية المركزية هي ثاني[18](أو ثالث)[19] أكثر الأورام الخبيثة الأولية شيوعًا بعد الساركومة العظمية(والورم النخاعي). تحدث الساركومة الغضروفية في سن البلوغ والشيخوخة. غالبية المرضى هم أكبر من 50 سنة من العمر عند التشخيص، وغالبًا ما يتم تشخيصها في العقدين الرابع والخامس من عمر المرضى. الذكور أكثر عرضة للإصابة، ولكن بفارق بسيط. تشمل الأماكن الأكثر شيوعًا للساركومة الغضروفية عظام الهيكل العظمي المحوري(الحوض، الكتف، القص، والأضلاع) يليها عظم الفخذ الداني وعظم العضد الداني. إن إصابة اليدينوالقدمينأمر نادر الحدوث.[19]
انظر أيضًا[عدل]
المراجع[عدل]
- ^ Team, Almaany. "ترجمة و معنى chondrosarcoma بالعربي في قاموس المعاني. قاموس عربي انجليزي مصطلحات صفحة 1". www.almaany.com (بالإنجليزية). Archived from the original on 2020-05-24. Retrieved 2020-05-24.
- ^ A. J.؛ Hogendoorn، P. C. W.؛ Bloem، J. L.؛ Dijkstra، P. D. S. (2017). Leerboek oncologie. Houten: Bohn Stafleu van Loghum. ص. 379–390. ISBN:978-90-368-0441-7. مؤرشف من الأصل في 2020-05-24.
- ^ أ ب ت "Chondrosarcoma". www.hopkinsmedicine.org (بالإنجليزية). Archived from the original on 2020-04-12. Retrieved 2020-06-03.
- ^ "AANOS". web.archive.org. 30 أبريل 2012. مؤرشف من الأصل في 2012-04-30. اطلع عليه بتاريخ 2020-05-24.
- ^ "Chondrosarcoma Imaging: Overview, Radiography, Computed Tomography". 9 نوفمبر 2019. مؤرشف من الأصل في 2019-08-09.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ "Chondrosarcoma Cancer: Symptoms, Treatment, Research & Support". Liddy Shriver Sarcoma Initiative (بالإنجليزية). Archived from the original on 2019-11-25. Retrieved 2020-06-03.
- ^ أ ب ت ث Publishing، Harvard Health. "Chondrosarcoma". Harvard Health. مؤرشف من الأصل في 2020-06-08. اطلع عليه بتاريخ 2020-06-08.
- ^ "Chondrosarcoma - Symptoms and causes". Mayo Clinic (بالإنجليزية). Archived from the original on 2020-01-01. Retrieved 2020-06-03.
- ^ أ ب ت "Chondrosarcoma". Physiopedia (بالإنجليزية). Archived from the original on 2017-02-10. Retrieved 2020-06-08.
- ^ Lin، Patrick P.؛ Moussallem، Charbel D.؛ Deavers، Michael T. (2010-10). "Secondary Chondrosarcoma". American Academy of Orthopaedic Surgeon. ج. 18 ع. 10: 608–615. DOI:10.5435/00124635-201010000-00004. ISSN:1067-151X. مؤرشف من الأصل في 2020-06-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Amary، M Fernanda؛ Bacsi، Krisztian؛ Maggiani، Francesca؛ Damato، Stephen؛ Halai، Dina؛ Berisha، Fitim؛ Pollock، Robin؛ O'Donnell، Paul؛ Grigoriadis، Anita (19 مايو 2011). "IDH1 and IDH2 mutations are frequent events in central chondrosarcoma and central and periosteal chondromas but not in other mesenchymal tumours". The Journal of Pathology. ج. 224 ع. 3: 334–343. DOI:10.1002/path.2913. ISSN:0022-3417. مؤرشف من الأصل في 2020-06-08.
- ^ "Chondrosarcoma - Diagnosis and treatment - Mayo Clinic". www.mayoclinic.org. مؤرشف من الأصل في 2020-06-03. اطلع عليه بتاريخ 2020-06-08.
- ^ "Chondrosarcoma". www.hopkinsmedicine.org (بالإنجليزية). Archived from the original on 2020-06-03. Retrieved 2020-06-08.
- ^ "Chondrosarcoma Cancer: Symptoms, Treatment, Research & Support". Liddy Shriver Sarcoma Initiative (بالإنجليزية). Archived from the original on 2020-03-08. Retrieved 2020-06-03.
- ^ "Chondrosarcoma Cancer: Symptoms, Treatment, Research & Support". Liddy Shriver Sarcoma Initiative (بالإنجليزية). Archived from the original on 2020-06-03. Retrieved 2020-06-06.
- ^ أ ب ت ث "Chondrosarcoma - OrthoInfo - AAOS". www.orthoinfo.org. مؤرشف من الأصل في 2020-06-06. اطلع عليه بتاريخ 2020-06-06.
- ^ "Chondrosarcoma Imaging: Overview, Radiography, Computed Tomography". 9 نوفمبر 2019. مؤرشف من الأصل في 2019-08-09.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ "Chondrosarcoma epidemiology and demographics - wikidoc". www.wikidoc.org (بالإنجليزية). Archived from the original on 2019-02-20. Retrieved 2020-06-08.
- ^ أ ب Faten؛ Davis، Donald D.؛ Sticco، Kristin L. (2020). StatPearls. Treasure Island (FL): StatPearls Publishing. PMID:30844159. مؤرشف من الأصل في 2020-06-08.
روابط خارجية[عدل]
| ساركومة غضروفية في المشاريع الشقيقة: | |
| |