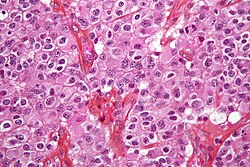
ورم الدبقيات القليلة التغصن
| ورم الدبقيات القليلة التغصن | |
|---|---|
| Oligodendroglioma | |
| معلومات عامة | |
| الاختصاص | علم الأورام، جراحة الأعصاب |
| من أنواع | ورم دبقي، ومرض |
| تعديل مصدري - تعديل | |
أورام الدبقيات القليلة التغصن (بالإنجليزية: Oligodendrogliomas)[1] هي أحد أنواع الأورام الدبقية التي يعتقد أنها تنشأ من الخلايا الدبقية القليلة التغصن في الدماغ وهي نوع من خلايا الدماغ التي تدعم وتعزل الألياف العصبية في الجهاز العصبي المركزي،[2] أو قد تنشأ من الخلايا الأرومية الدبقية. هذا النوع من الأورام يصيب الجهاز العصبي المركزي (CNS)، مما يعني أنه يبدأ في الدماغ أو النخاع الشوكي.[2] تتواجد هذه الأورام بشكل شائع في المادة البيضاء والطبقة الخارجية للدماغ (والتي تسمى القشرة)، ولكن يمكن أن تتكون في أي مكان في الجهاز العصبي المركزي. يمكن أن تنتشر الأورام الدبقية القليلة التغصن إلى مناطق أخرى من الجهاز العصبي المركزي من خلال السائل الدماغي الشوكي (CSF)، ولكن ليس بشكل شائع. نادرًا ما تنتشر الأورام الدبقية القليلة التغصن خارج الجهاز العصبي المركزي إلى أعضاء أخرى.[3] تحدث هذه الأورام في المقام الأول لدى البالغين (9.4% من جميع أورام الدماغ والجهاز العصبي المركزي) ولكنها موجودة أيضًا في الأطفال (4% من جميع أورام الدماغ الأولية).
العلامات والأعراض[عدل]
في خمسين إلى ثمانين بالمائة من الحالات، يكون العرض الأول لورم الدبقيات القليلة التغصن هو بداية نشاط النوبات. تحدث النوبات بشكل رئيسي في الفص الجبهي، يليه الفص الصدغي.[4]حوالي 60% من الأشخاص يعانون من نوبات قبل التشخيص.[3]يعتبر الصداع مترافقاً مع زيادة الضغط داخل القحف أحد الأعراض الشائعة أيضاً لورم الدبقيات القليلة التغصُّن. اعتمادًا على موقع الورم، يمكن أن يحدث أي عجز عصبي، بما في ذلك فقدان البصر وضعف الحركة والتدهور المعرفي. يعتبر التصوير المقطعي المحوسب (CT) أو التصوير بالرنين المغناطيسي (MRI) ضروري لتوصيف تشريح هذا الورم (الحجم والموقع والتغاير/التجانس). ومع ذلك، يعتمد التشخيص النهائي لهذا الورم، مثل معظم الأورام، على الفحص النسيجي المرضي (فحص الخزعة).
قد تمر أعراض ورم الدبقيات القليلة التغصن دون أن يلاحظها أحد لفترة. بشكل عام، تختلف علامات وأعراض الورم الدبقي باختلاف النوع والحجم والموقع وقد تشمل ما يلي:[5][6]
- مشاكل في التوازن.
- تشوش ذهني.
- صداع الراس.
- سلس البول.
- التهيجية.
- فقدان الذاكرة.
- الغثيان أو التقيؤ.
- تغييرات الشخصية.
- النوبات.
- مشاكل في الكلام.
- مشاكل في الرؤية تتضمن رؤية ضبابية أو مزدوجة وفقدان الرؤية المحيطية.
- ضعف في جانب واحد من الجسم.
الأسباب[عدل]
السبب الدقيق لورم الدبقيات القليلة التغصُّن غير معروف.[3] ربطت بعض الدراسات ورم الدبقيات القليلة التغصن بقضية فيروسية.[بحاجة لمصدر]أوضحت دراسة عصبية عام 2009 وجود ارتباط بنسبة 69% بين طفرة الجين NJDS وبدء الورم. ربط تقرير حالة واحدة بين ورم الغدد الصماء النخاعي بإشعاع ورم الغدة النخامية.[7][8]تم ربط التعرض للإشعاع بشكل عام وبعض التغيرات الجينية التي يمكن أن تنتقل عبر الجينات بين العائلات باحتمالية أكبر للإصابة بورم الدبقيات القليلة التغصُّن.[3]
التشخيص[عدل]
حالياً، لا يمكن تمييز الأورام الدبقية القليلة التغصن عن آفات الدماغ الأخرى من خلال مظهرها السريري أو الشعاعي فقط. لذلك، فإن خزعة الدماغ هي الطريقة الأفضل للتشخيص النهائي.
تتضمن الاختبارات والإجراءات الأخرى المستخدمة لتشخيص ورم الدبقيات القليلة التغصُّن ما يلي:[9]
- الفحص العصبي: عادة ما يتم تشخيص ورم الدبقيات قليلة التغصُّن بعد أن يلاحظ الفرد الأعراض وقد تمت إحالته إلى طبيب الأعصاب، وهو طبيب متخصص في أمراض الجهاز العصبي المركزي. يبدأ التشخيص خلال الفحص العصبي بفحص جسمي شامل يسأل فيه طبيب الأعصاب عن أعراض مثل النوبات، والصداع المستمر، والتقيؤ، أو مؤشرات أخرى للضغط داخل الجمجمة، كما يسأل عن العلامات والأعراض وقد يقوم بفحص الرؤية والسمع والتوازن وتآزرية العضلات والقوة والأفعال المنعكسة، وسيبحث عن أي تورم أو نتوء في الجزء الخلفي من العين. من المحتمل أيضًا طرح أسئلة لتقييم الوظيفة العقلية للفرد. سيسأل طبيب الأعصاب أيضًا عن التاريخ الطبي للفرد، بما في ذلك الأمراض والعلاجات السابقة، بالإضافة إلى تاريخ العائلة الطبي والصحي. إذا اشتبه طبيب الأعصاب في وجود ورم في الدماغ، فسيتم طلب اختبارات التصوير وغيرها من الاختبارات التشخيصية لتأكيد وتقديم تفاصيل حول نوع الورم وحجمه وموقعه وسرعة نموه.[10]
- اختبارات التصوير: يمكن أن تساعد اختبارات التصوير في تحديد موقع وحجم ورم الدماغ. غالبًا ما يُستخدم التصوير بالرنين المغناطيسي لتشخيص أورام الدماغ، ويمكن استخدامه جنبًا إلى جنب مع التصوير بالرنين المغناطيسي المتخصص، مثل التصوير بالرنين المغناطيسي الوظيفي ومطيافية الرنين المغناطيسي. قد تشمل اختبارات التصوير الأخرى التصوير المقطعي المحوسب (الأشعة السينية) وانبعاث البوزيترون (PET). يمكن استخدام هذا التصوير لمعرفة ما إذا كان هناك ورم في المخ أم لا؛ يمكن أن يكشف أيضًا ما إذا كانت هناك تكلسات في الورم، لأن العديد من الأورام الدبقية القليلة التغصن لديها بعض التكلسات. يستخدم التصوير بالرنين المغناطيسي مجالًا مغناطيسيًا قويًا وموجات الراديو لإنشاء صور تفصيلية تكشف عن موقع الورم وأجزاء الدماغ المشاركة قبل الجراحة. في بعض الأحيان يتم إجراء التصوير بالرنين المغناطيسي مع تحسين التباين؛ يعني «التباين» حقن صبغة خاصة في الأوعية الدموية الفردية للكشف عن الأورام. لا تحتاج اختبارات التصوير لأجزاء أخرى من الجسم عادةً لأن الأورام الدبقية قليلة التغصُّن لا تنتشر خارج الجهاز العصبي المركزي.[10]
- إزالة عينة من الأنسجة للاختبار (خزعة). يمكن إجراء الخزعة باستخدام إبرة قبل الجراحة أو أثناء الجراحة لإزالة الورم، اعتمادًا على الحالة وموقع الورم. يتم تحليل عينة الأنسجة المشبوهة في المختبر لتحديد أنواع الخلايا ومستوى عدوانيتها. تعتبر الخزعة من أهم الاختبارات التشخيصية للورم الدبقي القليل التغصن. يتم إجراؤها بمجرد الاشتباه في وجود ورم قليل التغصن بعد التصوير. في حين أن الخزعة هي جزء من إزالة الورم، في بعض الأحيان لا يمكن إجراء أي شيء إلا الخزعة بحد ذاتها.[11]أثناء إجراء الخزعة، سَيُدخل جراح الأعصاب إبرة طويلة ورفيعة في الورم لسحب بضع خلايا، ثم يتم النظر إلى الخلايا تحت المجهر لفحص خصائص الخلايا، وقد يتم طلب اختبار الواسمات الحيوية. وذلك لأن الأبحاث الحالية تشير إلى أهمية تحديد تغييرات جينية معينة أو واسمات حيوية (جزيئات) لتأكيد الأورام الدبقية قليلة التغصُّن. بالإضافة إلى ذلك، قد يصبح من الممكن التنبؤ بكيفية استجابة الفرد للعلاجات المختلفة، مما سيساعد في التخطيط للخطوات التالية المناسبة والفعالة.[10]
- يمكن للاختبارات المتخصصة للخلايا الورمية أن تخبر الطبيب بأنواع الطفرات التي اكتسبتها الخلايا.[9]هذا يعطي أدلة حول المآل الخاص بالمرض وقد يوجه خيارات العلاج الخاصة به. كشفت الأبحاث التي أجريت على الواسمات الحيوية عن طفرة جينية معينة تخبر خيارات العلاج لورم قليل التغصن. تحتوي كل خلية في جسمنا على 23 زوجًا من الكروموسومات، والتي تحمل جينات من كل من والدي الفرد. تم اكتشاف أن الكروموسوم رقم 1 و 19 في بعض خلايا الورم من هذا النوع يمكن أن يكون له قسم مفقود. يرتبط هذا التغيير المحدد بنتيجة محسنة عند استخدام العلاج الكيميائي. يستخدم اختبار 1p / 19q، كما يطلق عليه الآن، لتقييم علاجات الأشخاص الذين يعانون من أنواع معينة من الأورام.[10]
المظهر المجهري[عدل]
هذا القسم فارغ أو غير مكتمل. ساهم في توسيعه. |


العلاج[عدل]
العلاج الأول لورم الدبقيات القليلة التغصن هو الجراحة، إن أمكن. الهدف من الجراحة هو الحصول على الأنسجة لتحديد نوع الورم وإزالة أكبر قدر ممكن من الورم دون التأثير على أنسجة المخ السليمة ودون التسبب في المزيد من الأعراض للمصاب. يمكن أن تساعد التقنيات الجراحية المتخصصة، مثل جراحة الدماغ مع اليقظة، على ضمان عدم تلف أنسجة المخ الحساسة أثناء الجراحة.[2]
قد يوصى بالعلاجات الإضافية بعد الجراحة إذا بقيت أي خلايا ورمية أو إذا كان هناك خطر متزايد لانتكاس الورم. بسبب طبيعتها الارتشاحية وقابليتها للانبثاث، لا يمكن استئصال الأورام الدبقية القليلة التغصُن تمامًا ولا يمكن علاجها عن طريق الاستئصال الجراحي. يمكن أن يتبع الجراحة العلاج الكيميائي أو الإشعاعي أو مزيج من كليهما، لكن الدراسات الحديثة تشير إلى أن الإشعاع لا يُحسن البقاء الكلي (حتى عندما يتم النظر في العمر والبيانات السريرية والتصنيف النسيجي ونوع الجراحة).[12][13][14]قد تشمل العلاجات بعد الجراحة الإشعاع أو العلاج الكيميائي أو التجارب السريرية. قد يكون العلاج الإشعاعي إلزامي للأورام الخبيثة، بغض النظر عن مدى الاستئصال الجراحي. العلاج الكيميائي مفيد وغالبًا ما يستخدم أثناء علاج الورم الأولي وعلاج الأورام الخبيثة المتكررة. في حالة الأورام منخفضة الدرجة التي تم استئصالها جزئيًا، يميل العلاج الكيميائي الآن إلى استبدال العلاج الإشعاعي كعلاج أولي. تتطلب الإدارة فريقًا متعدد التخصصات من ذوي الخبرة في علم الأورام العصبية.[15] يمكن تلخيص خيارات العلاج الأخرى هذه فيما يلي:[16]
- العلاج الكيميائي: يستخدم العلاج الكيميائي الأدوية لقتل الخلايا السرطانية. يمكن تناول أدوية العلاج الكيميائي على شكل أقراص أو من خلال وريد في الذراع. غالبًا ما يستخدم العلاج الكيميائي بعد الجراحة لقتل أي خلايا سرطانية قد تبقى. يمكن دمجه مع العلاج الإشعاعي للسرطانات العدوانية. بالنسبة للأشخاص الذين لا يستطيعون الخضوع لعملية جراحية، يمكن استخدام العلاج الإشعاعي والعلاج الكيميائي كعلاج أولي.
- العلاج الإشعاعي: يستخدم العلاج الإشعاعي أشعة عالية الطاقة، مثل الأشعة السينية أو البروتونات، لقتل الخلايا السرطانية. يوصى أحيانًا بالعلاج الإشعاعي بعد الجراحة ويمكن دمجه مع العلاج الكيميائي.
- التجارب السريرية: التجارب السريرية هي دراسات للعلاجات الجديدة. تمنح هذه الدراسات فرصة لتجربة أحدث خيارات العلاج، ولكن قد لا يعرف خطر الآثار الجانبية.
- الرعاية التلطيفية: الرعاية التلطيفية هي رعاية طبية متخصصة تركز على توفير الراحة من الألم والأعراض الأخرى لمرض خطير. يمكن استخدام الرعاية التلطيفية أثناء الخضوع للعلاجات العدوانية الأخرى، مثل الجراحة أو العلاج الكيميائي أو العلاج الإشعاعي.
بسبب الطبيعة البطيئة لهذا الورم والمراضة المحتملة المرتبطة بجراحة المخ والأعصاب والعلاج الكيميائي والعلاج الإشعاعي، سيتابع معظم أطباء الأعصاب في البداية مسار الانتظار اليقظ والمعالجة بالأعراض. غالبًا ما يتضمن علاج الأعراض استخدام مضادات الاختلاج للنوبات والستيرويدات لتورم الدماغ.
المآل[عدل]
لدى أورام الدبقيات القليلية التغصن، مثل جميع الأورام الدبقية الارتشاحية الأخرى، معدل انتكاس مرتفع جدًا ويزداد ذلك تدريجياً بمرور الوقت. يتم علاج الأورام المتكررة بشكل عام بعلاج كيميائي أكثر قوة بالإضافة إلى العلاج الإشعاعي. في الآونة الأخيرة، أثبتت الجراحة المجسمة نجاحها في علاج الأورام الصغيرة التي تم تشخيصها مبكرًا.
تم الإبلاغ عن معدل بقاء طويل الأمد في أقلية من المرضى.[17] إذا تم العلاج بشكل فعال مع المراقبة الجيدة لتطورات المرض، من الممكن أن يتجاوز المريض العمر المتوقع النموذجي للورم الدبقي المنخفض الدرجة. أظهرت دراسة Westergaard (1997) أن المرضى الذين تقل أعمارهم عن 20 عامًا لديهم متوسط عمر 17.5 عامًا.[18] أظهرت دراسة أخرى معدل بقاء 34% بعد 20 عامًا.[19]ومع ذلك، يمكن أن تكون هذه الأرقام مضللة لأنها لا تأخذ بعين الاعتبار أنواع العلاج ولا التأثير الجيني للأورام. بالإضافة إلى ذلك، تفقد هذه البيانات التاريخية أهميتها نظرًا للبقاء الطويل نسبيًا للمرضى (مقارنة بالأنواع الأخرى من أورام الدماغ) وإدخال علاجات أحدث بمرور الوقت.
تستند إحصائيات المآل على دراسة مجموعات لا على التعيين من مرضى السرطان. لا يمكن لهذه الإحصائيات التنبؤ بمستقبل المريض على المستوى الفردي، لكنها يمكن أن تكون مفيدة عند النظر في العلاج والمتابعة الأكثر ملاءمة للمريض. بشكل عام، عادة ما يكون مآل الأورام الدبقية القليلة التغصن أفضل من الأورام الدبقية الأخرى، كالأورام النجمية. نتيجة للعلاج المشترك من الجراحة والعلاج الكيميائي والعلاج الإشعاعي، فإن معدلات البقاء على قيد الحياة في المرضى دون انتكاسها جيدة أيضًا، حتى بالنسبة للمرضى الذين يعانون من الأورام الخبيثة الكشمية.[15]
علم الأوبئة[عدل]
قد تمثل الأورام الدبقية القليلة التغصن ما يصل إلى 30% من جميع الأورام الدبقية.[20] على الرغم من ندرته، هو الورم الدبقي الثالث الأكثر شيوعًا.[21] وبالتالي يمكن تقدير الوقوع السنوي بحوالي حالة واحد لكل 100.000 فرد في السنة. ويقدر معدل الانتشار بـ 1 / 300.000.[20] يحدث بشكل رئيسي في البالغين الذين يشكلون حوالي 9.4% من جميع أورام الدماغ والجهاز العصبي المركزي. يمكن العثور عليه أيضًا في الأطفال الذين يشكلون حوالي 4% من جميع أورام الدماغ الأولية. يميل إلى التأثير على السكان البالغين في منتصف العمر (البالغين الذين تتراوح أعمارهم بين 25 و 45 سنة)، أي أنه يحدث في العقد الرابع والخامس من العمر. العمر الوسيط عند تشخيص ورم الدبقيات القليلة التغصن هو 35-47 سنة. يتم تشخيص ورم الدبقيات القليلة التغصُّن أحيانًا لدى المراهقين والبالغين فوق سن 65 عامًا. يتأثر الذكور بشكل أكثر شيوعًا بالورم من الإناث. تبلغ نسبة الذكور إلى الإناث 1.3: 1 تقريبًا.[21]
انظر أيضًا[عدل]
المراجع[عدل]
- ^ Team, Almaany. "ترجمة و معنى oligodendroglioma بالعربي في قاموس المعاني. قاموس عربي انجليزي مصطلحات صفحة 1". www.almaany.com (بالإنجليزية). Archived from the original on 2020-05-24. Retrieved 2020-05-24.
- ^ أ ب ت "Oligodendroglioma - National Cancer Institute". www.cancer.gov (بالإنجليزية). 17 Sep 2018. Archived from the original on 2020-04-09. Retrieved 2020-06-07.
- ^ أ ب ت ث "Oligodendroglioma - National Cancer Institute". www.cancer.gov (بالإنجليزية). 17 Sep 2018. Archived from the original on 2020-04-09. Retrieved 2020-06-07.
- ^ "Oligodendroglioma | The Brain Tumour Charity". www.thebraintumourcharity.org (بالإنجليزية). Archived from the original on 2020-05-21. Retrieved 2020-06-17.
- ^ "Oligodendroglioma Signs & Treatment | Baptist Health". www.baptisthealth.com (بالإنجليزية). Archived from the original on 2020-06-04. Retrieved 2020-06-04.
- ^ "Oligodendroglioma, Brain Tumor: Causes, Symptoms & Treatments". Cleveland Clinic. مؤرشف من الأصل في 2020-06-04. اطلع عليه بتاريخ 2020-06-04.
- ^ Huang، C I؛ Chiou، W H؛ Ho، D M (1 ديسمبر 1987). "Oligodendroglioma occurring after radiation therapy for pituitary adenoma". Journal of Neurology, Neurosurgery & Psychiatry. ج. 50 ع. 12: 1619–1624. DOI:10.1136/jnnp.50.12.1619. ISSN:0022-3050. مؤرشف من الأصل في 2020-06-03.
- ^ Burik، Steven (2015). "Heidegger und das Ostasiatische Denken ed. by Alfred Denker etal". Philosophy East and West. ج. 65 ع. 1: 341–344. DOI:10.1353/pew.2015.0011. ISSN:1529-1898. مؤرشف من الأصل في 2020-06-03.
- ^ أ ب "Oligodendroglioma - Overview - Mayo Clinic". www.mayoclinic.org. مؤرشف من الأصل في 2020-04-06. اطلع عليه بتاريخ 2020-06-06.
- ^ أ ب ت ث "Diagnosing and Treating Oligodendrogliomas". Weill Cornell Brain and Spine Center (بالإنجليزية). 19 Jul 2019. Archived from the original on 2019-12-22. Retrieved 2020-06-06.
- ^ "Diagnosing and Treating Oligodendrogliomas | Weill Cornell Brain and Spine Center". web.archive.org. 22 ديسمبر 2019. مؤرشف من الأصل في 2020-06-06. اطلع عليه بتاريخ 2020-06-06.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Hamlat، Abderrahmane؛ Saikali، Stephan؛ Chaperon، Jacques؛ Le Calve، Michèle؛ Gedouin، Daniel؛ Ben-Hassel، Mohamed؛ Guegan، Yvon (2005-11). "Oligodendroglioma: clinical study and survival analysis correlated with chromosomal anomalies". Neurosurgical Focus. ج. 19 ع. 5: 1–9. DOI:10.3171/foc.2005.19.5.16. ISSN:1092-0684. مؤرشف من الأصل في 2020-06-07.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Lassman، A. B. (20 مايو 2009). "Retrospective analysis of outcomes among more than 1,000 patients with newly diagnosed anaplastic oligodendroglial tumors". Journal of Clinical Oncology. ج. 27 ع. 15_suppl: 2014–2014. DOI:10.1200/jco.2009.27.15_suppl.2014. ISSN:0732-183X. مؤرشف من الأصل في 2020-06-07.
- ^ Sunyach، Marie Pierre؛ Jouvet، Anne؛ Perol، David؛ Jouanneau، Emmanuel؛ Guyotat، Jacques؛ Gignoux، Laurence؛ Carrie، Christian؛ Frappaz، Didier (14 يونيو 2007). "Role of exclusive chemotherapy as first line treatment in oligodendroglioma". Journal of Neuro-Oncology. ج. 85 ع. 3: 319–328. DOI:10.1007/s11060-007-9422-3. ISSN:0167-594X. مؤرشف من الأصل في 2018-06-14.
- ^ أ ب "Orphanet: Oligodendroglial tumor". www.orpha.net. مؤرشف من الأصل في 2017-04-17. اطلع عليه بتاريخ 2020-06-07.
- ^ "Oligodendroglioma - Overview - Mayo Clinic". www.mayoclinic.org. مؤرشف من الأصل في 2020-04-06. اطلع عليه بتاريخ 2020-06-07.
- ^ "European Journal of Pain: Vol 6, No SB". European Journal of Pain (بالإنجليزية). 6 (SB). 2002-01. DOI:10.1002/ejp.2002.6.issue-sb. ISSN:1090-3801. Archived from the original on 2020-06-06. Retrieved 2020-12-18.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ Engelhard، Herbert H؛ Stelea، Ana؛ Mundt، Arno (2003-11). "Oligodendroglioma and anaplastic oligodendroglioma:". Surgical Neurology. ج. 60 ع. 5: 443–456. DOI:10.1016/s0090-3019(03)00167-8. ISSN:0090-3019. مؤرشف من الأصل في 2020-06-06.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Feigenberg, Steven; Amdur, Robert; Morris, Christopher; Mendenhall, William; Marcus, Robert; Friedman, William (1 Jun 2003). "Oligodendroglioma". American Journal of Clinical Oncology (بالإنجليزية الأمريكية). 26 (3): e60–e66. DOI:10.1097/00000421-200306000-00031. ISSN:0277-3732. Archived from the original on 2020-06-06. Retrieved 2020-12-18.
- ^ أ ب "Orphanet: Oligodendroglial tumor". www.orpha.net. مؤرشف من الأصل في 2019-08-24. اطلع عليه بتاريخ 2020-06-07.
- ^ أ ب "Oligodendroglioma epidemiology and demographics - wikidoc". www.wikidoc.org (بالإنجليزية). Archived from the original on 2019-06-09. Retrieved 2020-06-07.
| ورم الدبقيات القليلة التغصن في المشاريع الشقيقة: | |
| |