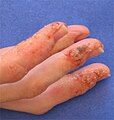
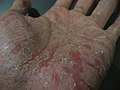
خلل التعرق
| خلل التعرق | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب الجلد |
| تعديل مصدري - تعديل | |
خلل التعرق (بالإنجليزية: Dyshidrosis) هو نوع من التهاب الجلد، يتميز ببثرات مثيرة للحكة على راحة اليدين وباطن القدمين.[4] يتراوح حجم هذه البثرات ما بين 1-2 مليمتر، وتشفى في خلال ثلاث أسابيع.[5][6] ولا يكون مصاحبًا بإحمرار عادةً.[5] مع ذلك، غالبًا ما يتكرر حدوثه.[6] قد يؤدي تكرار حدوثه إلى شقوق وسماكة الجلد.[5]
السبب غير معروف. المحفزات قد تتضمن المواد المثيرة للحساسية، والإجهاد البدني أو العقلي، المعادن، أو كثرة غسيل اليدين. يعتمد التشخيص عادةً على الشكل الذي يبدو عليه وعلى الأعراض. قد يتم عمل اختبار الحساسية والزرع الحيوي لاستبعاد وجود مشاكل أخرى.[6] تشمل الحالات الأخرى التي تعطي أعراض مشابهة الصدفية والجرب.[5]
تجنب المحفزات ووضع الكريم الحاجز قد يكون مفيدًا.[5] العلاج بشكل عام يكون باستخدام الكريمات الستيرويدية.[6] قد تكون هناك حاجة إلى استخدام الكريمات الستيرويدية القوية أول أسبوع أو أسبوعين.[5] وقد يستخدم مضاد الهستامين ليساعد مع الحكة.[6] إذا لم تؤثر الطريقة السابق ذكرها قد تستخدم الحبوب الستيرويدية، التاكروليمس، أو عن طريق السورالين مع الأشعة فوق البنفسجية ألف (PUVA).[5][6]
في السويد يصاب 1 من كل 2000 شخص. يتأثر الرجال والنساء بالتساوي. الوصف الأول كان في عام 1873. يأتي الاسم من الكلمة "dyshidrotic"، بالعربية «خلل التعرق» والذي يعني (التعرق بصعوبة) حيث كان يعتقد أن السبب هو مشاكل في التعرق. [5]
العلامات والأعراض[عدل]
بثور صغيرة مع الصفات التالية:
- تكون صغيرة جدًا (3 مم أو أقل في القطر) تظهر على أطراف وجوانب أصابع الأيدي والأقدام، راحة اليدين وباطن القدمين.
- تكون غير شفافة ومتأصلة، إما أن تكون متساوية مع الجلد أو مرتفعة قليلاً. وفي النهاية تتجمع البثور الصغيرة لتشكل بثور كبيرة.
- قد تسبب البثور الحكة، أو الألم أو قد لا تظهر أي أعراض. وتزداد سوءًا بعد ملامسة الصابون، الماء أو أي مادة مهيجة.
- حك البثور يفتحها ويطلق السائل الذي كان بداخلها، مما يسبب في تقشر الجلد ثم تشققه، التشقق يكون مؤلم وقبيح الشكل، ويأخذ أسابيع أو شهور ليلتأم. ويكون الجلد خلال هذه الفترة جافًا ومتقشرًا.
- السائل في البثور هو مصل الدم والذي يترسب بين خلايا الجلد الملتهبة وليست عرق كما اعتقد سابقًا.
- في بعض الحالات، عندما تكون البثور في راحة اليد أو الأصابع، قد تصاحب اندلاعها تورم العقد الليمفاوية. يتميز هذا بالشعور بالوخز في الساعد والنتوءات الموجودة في الإبطين.
- الأظافر في الأصابع المصابة قد تأخذ شكلًا منقر.
-
مرحلة متقدمة من خلل التعرق في الأصابع
-
خلل التعرق الراحي
-
مرحلة متقدمة من خلل التعرق الراحي في راحة اليد، يظهر الجلد المتشقق والمتقشر
-
مرحلة متقدمة من خلل التعرق في القدم.
-
حافة مقياس على سطح راحة الإبهام يتعافى من خلل التعرق
الأسباب[عدل]
الأسباب الدقيقة لخلل التعرق غير معروفة. في عام 2013 تم عمل دراسة عشوائية، مزدوجة التعمية، بدواء وهمي - متحم به عبر المركز الطبي لجامعة جرونينجين (University Medical Center Groningen) حيث ذكر التقرير أن خلل التعرق الذي يحدث في اليدين يزداد بصورة واضحة مع من لديهم حساسية لعث الغبار.[7]
العلاج[عدل]
هناك العديد من أنواع العلاج لخلل التعرق. ومع ذلك القليل منهم تم تطويره أو اختياره خصيصًا على هذه الحالة.
- السترويدات الموضعية [8]- بينما تكون مفيدة، يمكن أن تكون ضارة على المدى البعيد نتيجة للتأثير الجانبي حيث تزداد سماكة الجلد والذي يكون مزعجًا في اليد المصابة بخلل التعرق، نتيجة كمية البكتيريا والسموم التي تلامس اليد.
- منقوع محلول بيرمنغنات البوتاسيوم المخفف أيضًا شائع استخدامه. ويستخدم لتجفف البثرات، [9] ويقتل البكتيريا الكروية العنقودية الذهبية السطحية.[10] ولكن يمكن أيضًا أن يكون مؤلمًا جدًا. والمحلول الغير مخفف قد يتسبب في حروق.[11]
- دابسون، هو مضاد بكتيري موصى به لعلاج خلل التعرق في بعض الحالات المزمنة.[12]
- مضادات الهستامين: فيكسوفينادين حتى 180 ملليجرام في اليوم.[13]
- أليتريتينوين (9-سيس حمض الريتينويك) تمت الموافقة على وصفه في المملكة المتحدة. ويستخدم خصيصًا لإكزيما اليد والقدم المزمنة.[14][15][16] صنع بواسطة (Basilea) في سويسرا (BAL 4079).
انظر أيضًا[عدل]
المراجع[عدل]
- ^ James, William; Berger, Timothy; Elston, Dirk (2005). Andrews' Diseases of the Skin: Clinical Dermatology (10th ed.). Saunders. ISBN 0-7216-2921-0.
- ^ "Pompholyx". Patient. 26 فبراير 2014. مؤرشف من الأصل في 2017-11-21. اطلع عليه بتاريخ 2016-08-11.
- ^ Rapini, Ronald P.؛ Bolognia, Jean L.؛ Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN:1-4160-2999-0.
- ^ "What Is Atopic Dermatitis? Fast Facts". NIAMS. نوفمبر 2014. مؤرشف من الأصل في 2017-08-30. اطلع عليه بتاريخ 2016-08-11.
- ^ أ ب ت ث ج ح خ د Lofgren، SM؛ Warshaw، EM (ديسمبر 2006). "Dyshidrosis: epidemiology, clinical characteristics, and therapy". Dermatitis : contact, atopic, occupational, drug. ج. 17 ع. 4: 165–81. PMID:17150166.
- ^ أ ب ت ث ج ح Colomb-Lippa، D؛ Klingler، AM (يوليو 2011). "Dyshidrosis". JAAPA : official journal of the American Academy of Physician Assistants. ج. 24 ع. 7: 54. PMID:21748961.
- ^ Schuttelaar ML، Coenraads PJ، Huizinga J، De Monchy JG، Vermeulen KM (2013). "Increase in vesicular hand eczema after house dust mite inhalation provocation: a double-blind, placebo-controlled, cross-over study". Contact Dermatitis. ج. 68 ع. 2: 76–85. DOI:10.1111/j.1600-0536.2012.02172.x. PMID:23046099.
- ^ "eMedicine - Dyshidrotic Eczema : Article by Camila K Janniger". مؤرشف من الأصل في 2008-12-02. اطلع عليه بتاريخ 2007-07-10.
- ^ BIRT AR (مارس 1964). "Drugs for Eczema of Children". Can Med Assoc J. ج. 90 ع. 11: 693–4. PMC:1922428. PMID:14127384.
- ^ Stalder JF؛ Fleury M؛ Sourisse M؛ وآخرون (1992). "Comparative effects of two topical antiseptics (chlorhexidine vs KMn04) on bacterial skin flora in atopic dermatitis". Acta Derm Venereol Suppl (Stockh). ج. 176: 132–4. PMID:1476027.
{{استشهاد بدورية محكمة}}: الوسيط غير المعروف|name-list-format=تم تجاهله يقترح استخدام|name-list-style=(مساعدة) - ^ Baron S، Moss C (فبراير 2003). "Caustic burn caused by potassium permanganate". Arch. Dis. Child. ج. 88 ع. 2: 96. DOI:10.1136/adc.88.2.96. PMC:1719457. PMID:12538301. مؤرشف من الأصل في 2019-12-18.
- ^ Pompholyx | DermNet New Zealand نسخة محفوظة 15 نوفمبر 2013 على موقع واي باك مشين.
- ^ MDContact Dermatitis 2007: 57: 203–210 Journal compilation # 2007 Blackwell Munksgaard CONTACT DERMATITIS Management of chronic hand eczema THOMAS L. DIEPGEN, TOVE AGNER, WERNER ABERER, JOHN BERTH-JONES, FRE´ DE´ RIC CAMBAZARD, PETER ELSNER, JOHN MCFADDEN AND PIETER JAN COENRAADS 1Department of Clinical Social Medicine, Occupational & Environmental Dermatology, University Hospital Heidelberg, Heidelberg 69115, Germany, 2Department of Dermatology, University of Copenhagen, Roskilde Sygehus, 4000 Roskilde, Denmark, 3Department of Dermatology, University of Graz, 8036 Graz, Austria, 4Department of Dermatology, University Hospitals Coventry and Warkwickshire NHS Trust, Coventry CV2 2DX, UK, 5Department of Dermatology, 42055 St Etienne, France, 6Department of Dermatology and Allergology, Friedrich Schiller University Jena, 07740 Jena, Germany, 7St Thomas Hospital, St Johns Institute of Dermatology, London, UK, and 8Department of Dermatology, University Medical Center Groningen, University of Groningen, 9700 RB Groningen, The Netherlands
- ^ Ruzicka T, Lynde C, Jemec G et al. Efficacy and safety of oral alitretinoin in patients with severe chronic hand eczema refractory to topical corticosteroids: results of a randomised, double-blind, placebo-controlled, multicentre trial. British Journal of Dermatology April 2008; 158(4): 808-817.
- ^ Dermatology 1999;199:308-312 دُوِي:10.1159/000018280
- ^ Vol. 140 No. 12, December 2004 Archives of Dermatology Oral Al1itretinoin (9-cis-Retinoic Acid) Therapy for Chronic Hand Dermatitis in Patients Refractory to Standard Therapy Results of a Randomized, Double-blind, Placebo-Controlled, Multicenter Trial Thomas Ruzicka, MD; Frederik Grønhøj Larsen, MD, PhD; Dorota Galewicz, MD; Attila Horváth, MD; Peter Jan Coenraads, MD; Kristian Thestrup-Pedersen, MD; Jean Paul Ortonne, MD; Christos C. Zouboulis, MD; Martin Harsch, PhD; Thomas C. Brown, PhD; Maurice Zultak
وصلات خارجية[عدل]
- صور لحالات إكزيما خلل التعرق في موقع سكينسايت
- طفح حويصلي في موقع جمعية الأمراض الجلدية النيوزيلندية
| في كومنز صور وملفات عن: خلل التعرق |

![الحويصلات المميزة لخلل التعرق على إصبع. مرادفات أخرى: أكزيما اليد الحويصلية الفقاعية الحادة، [1] التهاب الجلد عسير التعرق، [2] تنفط اليد (cheiropompholyx)، إكزيما خلل التعرق، فاقوع (pompholyx)، فقاع القدم (podopompholyx).[3]](http://upload.wikimedia.org/wikipedia/commons/thumb/0/00/Finger_Pompholyx_1.tif/lossy-page1-250px-Finger_Pompholyx_1.tif.jpg)