رأب الفقرة عن طريق الجلد
| رأب الفقرة عن طريق الجلد | |
|---|---|
| Percutaneous vertebroplasty | |
نموذج اعداد جناح التدخل لجراحة رأب الحدبة
| |
| تعديل مصدري - تعديل |
رأبُ الفقرة عن طريق الجلد رأبُ الفقرة ورأبُ الحدبة هما إجراءان مشابهان لإجراءات العمود الفقري الطبية، التي يتم فيها حقن ملاط العظم في الفقرة المكسورة من خلال تجويف صغير في الجلد (عن طريق الجلد) بهدف تخفيف الألم الناجم عن كسور الفقرات الإنضغاطية، ولم يتم إيجاد هذا الإجراء ليكون فعال في علاج هشاشة العظام المتعلقة بكسور الفقرات الانضغاطية للعمود الفقري التي تم إجرائها على مجموعتين مراقبة بغفال والتجربة المنضبطة المغشاة، أفاد الناس في كلا المجموعتين التجريبية وغافل لدراسة العمياء بتحسن الألم، مما يشير إلى فائدة تجربة الملاحظة الغير عمياء المرتبطة بتأثير بغفال. خلال عام 2010 بلغت تكلفة رأبُ الفقرة في أوروبا 2,500 يورو، وبلغت تكلفة رأبُ الفقرة خلال عام 2010في الولايات المتحدة ما يقارب 3300 دولار بينما بلغت تكلفة رأبُ الحدبة عند إجرائها في العيادات الخارجية ما يقارب 8100 دولار، وبلغت تكلفة رأبُ الفقرة ما يقارب 11,000 دولار وبلغت تكلفة رأبُ الحدبة ما يقارب 16,000 دولار عندما يتم إجرائهما في العيادات الداخلية.
الفعالية[عدل]
فعالية رأبُ الفقرة مشكوك فيها، وقد تم القيام بأثنين فقط من تجارب مراقبة بغفال المغشاة ولم توجد فائدة من هذه الإجراءات على الكسور المرتبطة بهشاشة العظام اعتبار من عام 2014, وكان الهدف من هذه التجارب في المقام الأول الاشخاص المصابين بالكسور الغير حاده، وقبل ذلك أصدرت النتائج التي اعتبرتهم أكثر الأشخاص مثالية للحصول على هذا الاجراء، وأشار مؤيدو رأب الفقرة بعد صدور النتائج إلى أن الأشخاص المصابين بكسور العمود الفقري الحادة لم يقوموا بفحصه، وتم اقتراح العديد من التجارب الغير عمياء بفعالية، ولكن لا يوجد حدود للعمى الذي يمكن تلخيصه في النتائج وتم انتقاد بعض التجارب بسبب الشركة الممولة. وقد تم نسب الفارق لتحليل الوحد إلى الاختيار الانحيازي. اقترح البعض بأن يتم القيام بهذا الإجراء فقط على الأشخاص المصابين بالكسور التي عمرها أقل من ثمانية اسابيع، ولم يظهر تحليل التجربتين العمياء لدعم هذ الإجراء حتى في هذه المجموعة الفردية الحاده، ورأى الآخرون أن هذا الإجراء مناسب فقط مع أولئك الذين لديهم مشاكل صحية أخرى والتي يمكن أن تضر بالبقية أوالأشخاص الذين انتشر السرطان لديهم بسبب كسور العمود الفقري أو أولئك الأشخاص الذين لم يتطورا مع العلاج التحفظي.

لا تدعم الأدلة الفائدة من رأبُ الحدبة على رأبُ الفقرة فيما يتعلق بالألم، ولكن يختلف الإجراء في استعادة الفقرة المرتفعة المفقودة والقضايا المتعلقة بالسلامة من تسرب الملاط. اقترحت العديد من الدراسات الغير عمياء الفائدة من بالون رأبُ الحدبة كما هو الحال في رأبُ الفقرة، واعتبارا من عام 2012 لم يتم إجراء أي دراسات عمياء، حيث أن هذا الإجراء مشتق من رأب الفقرة، وأثارت النتائج الغير ناجحة لتلك التجارب العمياء الشك حول الفائدة من رأبُ الحدبة بشكل عام. استمر بعض الأطباء الممارسين لرأب الفقرة وبعض منظمات الرعاية الصحية المهنية لدعم هذا الإجراء، وخلال عام 2010 أصدرت الأكاديمية الأمريكية لجراحي العظام بيان يوصي بشدة، عدم استخدام رأبُ الفقرة على المرضى المصابين بهشاشة العظام المرتبطة بكسور العمود الفقري الانضغاطية، في حين ذلك اعتبرت اللجنة الاستشارية للخدمات الطبية الأسترالية رأبُ الفقرة ورأبُ الحدبة مناسبا فقط للذين فشلوا بالتحسن بعد تجربة العلاج التحفظي، ويكون العلاج التحفظي (المسكنات في المقام الأول) فعال على ثلثي الناس، وذكر المعهد الوطني للصحة وتفوق الرعاية بأن هذا الإجراء ينصح باستخدامه على الأشخاص المصابين بكسور هشاشة العظام بشكل مماثل كخيارأول في حال كان هناك ألم شديد مستمر في الكسور الحديثة حتى مع الإدارة المثلى للألم.
الآثار السلبية[عدل]
بعض المخاطر المرتبطة برأب الفقرة هي من تسرب الملاط الاكريليك إلى خارج جسم الفقرة، وعلى الرغم من أن المضاعفات الشديدة نادره جدا إلا أنه يمكن أن ينجم عنها العدوى والنزيف والخدر والوخز والصداع والشلل بسبب سوء وضع الإبرة أو الملاط في موضعه، وتقل هذه الأخطار باستخدام الأشعة السنية أو الصور الإشعاعية الأخرى لضمان الوضع المناسب للملاط، ويظهر خطر الأحداث الخطيرة الضارة ليبدو أكبر بنحو 2% لأولئك الأشخاص الذين لديهم كسور بسبب السرطان. لا يظهر خطر الإصابة بكسور جديدة بعد هذه الإجراءات ليتم تغييرها، ومع ذلك فإن الأدلة محدودة ولم يتم استبعاد زيادة الخطر خلال عام 2012 وقد ذكر بأن الانسداد الرئوي بسبب الملاط يحدث في ما يقارب 2-20% من الإجراءات ويمكن أن يحدث بدون أعراض وعادة أن لم يكن هناك أعراض فلا يوجد قضية طويلة المدى. وتظهر الأعراض تقريبا في 1 من 2000 إجراء، وتشمل الآثار السلبية الأخرى إصابة الحبل الشوكي في 0.6 لكل 1000.
العملية[عدل]
وعادة ما يتم إجراء رأبُ الفقرة على يد جراح العمود الفقري أو أخصائي التدخل الإشعاعي وهو إجراء الحد الأدنى للغزو، وغالبا ما يعود المرضى إلى المنزل في نفس يوم العملية أو اليوم التالي ويتم إعطاء المرضى التخدير الموضعي والتخدير الخفيف في العملية بالرغم من أنه يمكن القيام بها باستخدام مخدر موضعي فقط للمرضى الذين يعانون من مشاكل صحية والمرضى الذين لا يستطيعون تحمل المهدئات بشكل جيد. خلال العملية، يتم حقن ملاط العظام مع خزعة الإبرة في الفقرة المنهارة أو المكسورة، يتم وضع الإبرة مع جهاز الأشعة السينية التوجيهي، ويتصلب الملاط (puma وهوالأكثر شيوعا، بالرغم من وجود الكثير من الملطات الحديثة التي تستخدم جيدا) بسرعة ليشكل الهيكل الداعم داخل الفقرة الذي يوفرالإستقرار والقوة، وتكون الإبرة فجوة في جلد المريض والتي يمكن تغطيتها بسهوله بعد القيام بهذا الاجراء.
رأب الحدبة[عدل]
يختلف رأبُ الحدبة عن رأبُ الفقرة والذي يهدف إلى استعادة ارتفاع زاوية حدبة الفقرة المكسورة لبعض الأنواع، تليها استقرارها باستخدام حقن الملاط العظمي. ويشمل الإجراء عادة استخدام بالون صغير يتم نفخه في جسم الفقرة لخلق فراغ داخل عظم إسفنجي سابق لإيصال الملاط. ويتم إنشاء هذا الفراغ مرة واحدة، ويستمرالإجراء بطريقة رأب الفقرة نفسها ويتم عادة إيصال ملاط العظام مباشرة في الفراغ الذي تم إنشاؤه حديثا.
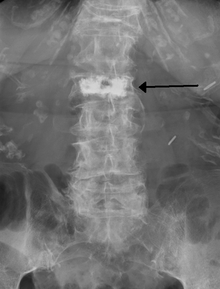
في استعراض عملية رأبُ الفقرة وعملية زيادة الفقرة، حدد متعاقد الرعاية الصحية بأنه لا يوجد فرق بين رأب الفقرة ورأب الحدبة، قائلا "لا يوجد دليل يوضح بأن إجراء واحد يختلف عن الإجراء الآخر من حيث قصر وطول المدى للفعالية أو المضاعفات أو الوفيات أو أي فائدة أخرى ثابته للتغطية المميزة."
انتشار[عدل]
في عام 2003 قامت الرعاية الصحية في الولايات المتحدة بدفع ما يقارب 25,000 لعمليات رأبُ الفقرة. وخلال عامي 2011/2012 يمكن أن يكون هذا الرقم مرتفعا كما 70,000-100,000 سنويا.
تاريخ[عدل]
تم تنفيذ رأبُ الفقرة كإجراء مفتوح لعدة عقود لتأمين مسامير عميقه وملء الفراغات الرومية. ومع ذلك. لم تكن النتائج دائما تستحق المخاطرة التي تنطوي عليها مع الإجراءات المفتوحة، والتي كانت السبب في تطوير رأبُ الفقرة عن طريق الجلد. في عام 1987 تم إجراء أول عملية لرأبُ الفقرة عن طريق الجلد في مستشفى جامعة أميان فرنسا؛ لملء الفراغ الفقري المتبقي بعد إزالة الورم الحميد في العمود الفقري، وأخبر بشأن هذا لمؤسسة مرضى اخرين، والذي تم نشره في عام 1987 وتم عرضه في الولايات المتحدة في بداية عام 1990. في البداية، تم استخدام العلاج في المقام الأول للأورام في أوروبا وكسور ضغط العمود الفقري في الولايات المتحدة، على الرغم من أن التمييز قد ذهب إلى حد كبير منذ ذلك الحين للمجتمع والثقافة.
التكلفة[عدل]
في عام 2010 بلغت تكلفة رأب الفقرة في أروبا ما يقارب 2,500 يورو، وفي عام 2010 بلغت تكلفة رأب الفقرة في الولايات المتحدة عند إجراءه على المرضى الخارجين ما يقارب 3300 دولار، بينما بلغت قيمة رأب الحدبة ما يقارب 8100 دولار وعند إجراء رأب الفقرة على المرضى الداخلين فإن قيمته تبلغ 11,000 دولار وقيمة رأب الحدبة ما يقارب 16,000دولار. وتختلف التكلفة بسبب أن رأب الحدبة يتم إجراءه في العيادات الداخلية بينما يتم إجراء رأب الفقرة في العيادات الخارجيه، بالإضافة إلى قيمة البالون المستخدم في عملية رأبُ الحدبة في عام 2011, أنفقت الرعاية الصحية ما يقارب مليار دولار على الإجراءات، ووجدت الدراسة التي تم إجراءها في عام 2013 أنه بلغ متوسط تكاليف المعدلة للمرضى رأب الفقرة خلال الربع الأول، وأول ثاني سنة بعد الجراحة ما يساوي 14,585 دولار [فاصل الثقة 95٪ ()، $ 14,109-15,078] و44،496 دولار (95٪من فاصل الثقة، 42,763- 46299 دولار)، على التوالي. وكان مقابل متوسط تكاليف المعدلة للمرضى رأب الحدبة 15117 دولار) 95%من فاصل الثقة،14,752-15,491دولار)و 41,339دولار (95% من فاصل الثقة،40,154-42,560دولار). ولم تكن هناك اختلافات كبيرة في تكاليف المعدلة في أول 9 شهور قبل الجراحة، ولكن ارتبط مرض رأبُ الحدبة بشكل كبير بإنخفاض ملموس في تكاليف العلاج المعدلة بمقدار 6,8-7,9٪ في الفترات المتبقية من خلال ثاني سنة بعد الجراحة.
مسؤولية الرعاية الصحية[عدل]
ردا على مقالات نجم والسجلات الطبية التي وضحت سوء استخدام رأب الفقرة ورأب الحدبة، اجرى متعهد الرعاية الصحية في الولايات المتحدة نردين للخدمات الطبية، مراجعة أدبية وشكل سياسات تتعلق بسداد قيمة العمليات. وأعلن بإنه، يجب أن تتوفر بعض المعايير في هذا الإجراء ليكون قابل للسداد، وتشمل هذه المعايير: 1) السجلات الطبية المفصلة والموثقة على نطاق واسع والتي تبين الألم الذي سببته الكسور. 2)صورة اشعاعية تثبت وجود الكسر. 3) أن يكون قد حاول القيام بخطط علاجية أخرى لفتره زمنية معقولة. 4)أ ن لا يتم إجراه في قسم الطوارئ.5)المتابعة المخطط لها من بين الاخرين لمدة سنة واحدة على الأقل. وكما أشارت إليه السياسة أن هذا الاجراء لا ينطبق إلا على المناطق التي قامت نردين بتغطيتها وليس على جميع مناطق الرعاية الصحية، وأصبح هذا الإجراء فعال في 20 يونيو 2011. [1][2][3][4][5] >
مراجع[عدل]
| في كومنز صور وملفات عن: رأب الفقرة عن طريق الجلد |