رضفة
| رضفة | |
|---|---|
| الاسم العلمي patella |
|
الركبة اليمنى.
| |
| تفاصيل | |
| نوع من | كيان تشريحي معين |
| معرفات | |
| غرايز | ص |
| ترمينولوجيا أناتوميكا | 02.5.05.001 |
| FMA | 24485 |
| UBERON ID | 0002446 |
| ن.ف.م.ط. | [1] |
| ن.ف.م.ط. | D010329 |
| تعديل مصدري - تعديل | |
الرَّضْفَة[1] (بالإنجليزية: Patella) أو الدَّاغِصَة[1] أو عظمة رأس الركبة (بالإنجليزية: Kneecap) أو (بالإنجليزية: kneepan)، هي عظمة سميكة مستديرة ومثلثة الشكل تتمفصل مع عظم الفخذ، و هي تغطي وتحمي الجزء الأمامي لسطح مفصل الركبة. توجد الرضفة عند معظم الفقاريات مثل الفئران و القطط و الطيور، ولكنها لا توجد في الحيتان و لا في الزواحف مثل الثعابين ولا في البرمائيات مثل الضفادع. تُعتبر الرضفة في الإنسان أكبر عظم سمسمي في الجسد كله. يولد الأطفال برضفة من الغضروف الرخو، ثم يبدأ التعظّم والتحول تدريجيا إلى عظم كامل عند بلوغه نحو ثلاث سنوات.
البنيان[عدل]
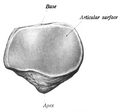
الرضفة هي عظمة سمسمانية مثلثة الشكل تقريبا، حيث قمّة الرضفة (بالإنجليزية: apex of the patella) متوجّهة للأسفل، وتكون قمة الرضفة هي أسفل جزء من الرضفة وشكلها مدبب، ويرتبط عليها الرباط الرضفي.
يلتقي الجزء الأمامي مع الجزء الخلفي للرضفة في سطح نحيف عند الحواف، ويكون أكثر سمكا عند المركز.[2]
الارتباط[عدل]
- وتر العضلة رباعية الرؤوس الفخذية (بالإنجليزية: Quadriceps femoris) يرتبط على قاعدة الرضفة.[2]
- العضلة المتسعة المتوسطة (بالإنجليزية: vastus intermedius) ترتبط على القاعدة نفسها.
- العضلة الوحشية المتسعة (بالإنجليزية: vastus lateralis) ترتبط على الحافة الوحشية للرضفة.
- العضلة الإنسية المتسعة (بالإنجليزية: vastus medialis) ترتبط على الحافة الإنسية للرضفة.
أجزاء الرضفة[عدل]
ينقسم الجزء الأمامي من الرضفة إلى ثلاثة أثلاث، بينما ينقسم السطح الخلفي إلى قسمين.[2]
- الثلث العلوي من الجهة الأمامية للرضفة : غليظ، مفلطح، وخَشِن، ويرتبط عليه وتر العضلة رباعية الرؤوس وغالبا ما يكون عليه أعران (بالإنجليزية: Exostosis) (العرن: نامية عظمية فوق العظم) .
- الثلث الأوسط عليه العديد من النفيقات الوعائية (بالإنجليزية: vascular canaliculi).
- الثلث الثالث (السفلي) فيه قمة الرضفة وهي منشأ الرباط الرضفي [2].
-
الرضفة اليسرى من الأمام.
-
الرضفة اليسرى من الخلف.
الثلاثة أرباع العلوية من الرضفة تتمفصل مع عظم الفخذ و تنقسم الرضفة إلى وجيه إنسي ووجيه وحشي بواسطة حافة عمودية تختلف في شكلها.
مساحة السطح المفصلي في البالغين تكون حوالي 12 سم2 (أي 1.9 بوصة2 تقريباً) و تكون مُغطاة بغضروف، و يمكن أن يصل سمكها الأقصى حوالي 6 ملم (0.24 بوصة) في المركز عند نحو الثلاثين عاما من العمر.
الجزء السفلي من السطح الخلفي به نفيقات وعائية (بالإنجليزية: vascular canaliculi) مملوءة بأنسجة دهنية تُسمّى: وسادة الدهون تحت الرضفة (بالإنجليزية: infrapatellar fat pad) وتُسمّى أيضاً (Hoffa's fat pad)، وهي قطعة اسطوانية الشكل من الدهن تقع تحت وخلف الرضفة.
النمو[عدل]
يتطور مركز التعظّم في الرضفة في الأعمار التي تتراوح بين 3-6 سنوات.[2] تنشأ الرضفة من مركزين للتعظم، وهما يلتحمان في قطعة واحدة بعد تشكيلهما بالكامل.
التباين[عدل]
نقصان جزء من الرضفة (patella emarginata) هو أمر شائع خاصة في الجزء الوحشي القريب (العلوي) للرضفة. الرضفة الثنائية هي نتيجة لتعظّم طبقة غضروفية ثانية في الموقع الذي كان فيه النقصان (emargination). سابقاً، كان تفسير حدوث الرضفة الثنائية هو فشل العديد من مراكز التعظم في الالتحام، ولكن تم رفض هذه الفكرة حديثاً. تحدث الرضفة الثنائية بشكل يكاد يكون حصرياً في الرجال. قد تحدث أيضا حالات الرضفة الثلاثية أو حالات الرضفة متعددة الأجزاء.
يتمفصل ثلاثة أرباع الجزء العلوي من الرضفة مع عظم الفخذ، و تنقسم الرضفة إلى وجيه إنسي ووجيه وحشي بواسطة حافة عمودية تختلف في شكلها. هناك أربعة أنواع رئيسية من الأسطح المفصلية يمكن تمييزها:
- في الغالب يكون السطح المفصلي الإنسي أصغر من السطح المفصلي الوحشي.
- أحيانا يكون السطحان المفصليان متساويان تقريبا في الحجم.
- في بعض الأحيان يحدث نقص التنسج (أو نقص النمو) (بالإنجليزية: hypoplasis) في السطح المفصلي الإنسي، أو
- أو: تظهر الحافة المركزية فقط.

الوظيفة[عدل]
الدور الرئيسي الذي تؤديه الرضفة هو بسط الركبة. الرضفة تزيد من التَّأثير العَتلي الذي يؤثر به الوتر على عظم الفخذ وذلك بزيادة زاوية عمل الرافعة.
ترتبط الرضفة بوتر العضلة رباعية الرؤوس، والتي تنقبض لكي تبسط أو تثني الركبة. تُوازَن الرضفة بارتكاز الألياف الأفقية للعضلة المتسعة الانسية (بالإنجليزية: vastus medialis) وبنتوء لقمة الفخذ الوحشية الذي يحبط الانخلاع إلى الجانب الخارجي (الوحشي) خلال عملية الثني. الألياف المُقيّدة للرضفة تعمل أيضاً على توازن الرضفة خلال الحركة.
الأهمية السريرية[عدل]
الخلع[عدل]
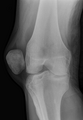
يحدث خلع الرضفة بشكل ملموس ولا سيما في الرياضيين الشباب من الإناث.[3] و ينطوي الخلع على انزلاق الرضفة خارج الوَضْعِيَّة التَّشْريحِيَّة لها في الركبة، وفي معظم الأحيان في الإتجاه الوحشيا (باتجاه الخارج)، وقد يترافق ذلك مع ألم شديد للغاية و تورّم.[4] يمكن سحب الرضفة مرة أخرى إلى مكانها بتمديد الساق، وبالتالي تعود في بعض الأحيان إلى مكانها الصحيح من تلقاء نفسها.[4]
الكسر[عدل]
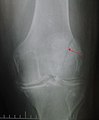
صابونة الركبة (الرضفة) عُرضة للإصابة بسبب موقعها المكشوف بشكل خاص، وكسور الرضفة تحدث عادة نتيجة لصدمة مباشرة على الركبة. عادة ما تسبب هذه الكسور تورم و ألم في المنطقة، و نزيف في المفصل (تدمي المفصل Hemarthrosis)، وعدم القدرة على مدّ الركبة. يتم التعامل مع كسور الرضفة عادة بالجراحة، إلا إذا كان الضرر بسيطاً وآلية بسط الساق سليمة.[5]
العرن[عدل]
العرن (بالإنجليزية: Exostosis) هو تكوّن عظام جديدة فوق العظام نتيجة لتكوين الكالسيوم الزائد. هذا يمكن أن يكون سبباً لألم مزمن إذا تشكلت على الرضفة.
-
صورة بالأشعة لمريض مع خلع الرضفة. عادة ماتبرز الرضفة على الجزء البعيد لعظم الفخذ.
-
كسر رأسي بالرضفة و السهم الأسود يشير إلى خط الكسر.
-
صورة بالأشعة السينية لعظم الفخذ الأيسر لصبي يبلغ من العمر 10 سنوات مع عرن في الجانب الوحشي، فوق الركبة بقليل.
الكائنات الأخرى[عدل]
تطورت الرضفة تطوراً تقاربياً في الثدييات المشيمية و الطيور.
- معظم الجرابيات ليس لها سوى رضفة بدائية غير متعظمة، وعلى الرغم من ذلك فبعض الأنواع تمتلك رضفة عظمية.
- توجد الرضفة أيضا في الكظاميات حيّة، و خلد الماء و آكل النمل الشوكي.
- في رباعيات الأرجل البدائية، بما في ذلك البرمائيات الحية ومعظم الزواحف (باستثناء بعض العظايا الحرشفية (الاسم العلمي:Lepidosauria ) )، ترتبط أوتار عضلة الفخذ مباشرة في قصبة الساق (الظنبوب) و لا توجد الرضفة نهائياً.
صور إضافية[عدل]
-
مفصل الركبة. تشريح عميق. عرض أمامي-إنسي.
الرضفة (Patella) وسط الصورة. -
صورة لعظم الفخذ الأيمن من أسفل. مكان الرضفة أعلى الصورة ولكنها لا تظهر في الرسم.
-
الرضفة من الخلف.
-
الرضفة من الأمام.
-
مكان الرضفة من الأمام.
انظر أيضاً[عدل]
- متلازمة عدم استقرار الرضفة
- الداغصة (الجراب أمام الرضفة).
- التهاب المفصل التنكسي.
- قائمة مصطلحات تشريح المواضع
مراجع[عدل]
- ^ أ ب محمد مرعشي (2003). معجم مرعشي الطبي الكبير (بالعربية والإنجليزية). بيروت: مكتبة لبنان ناشرون. ص. 467. ISBN:978-9953-33-054-9. OCLC:4771449526. QID:Q98547939.
- ^ أ ب ت ث ج Platzer، Werner (2004). Color Atlas of Human Anatomy, Vol. 1: Locomotor System (ط. 5th). دار ثيمي الطبية. ص. 194.
- ^ Palmu، S.؛ Kallio، P.E.؛ Donell، S.T.؛ Helenius، I.؛ Nietosvaara، Y. (2008). "Acute patellar dislocation in children and adolescents: A randomized clinical trial". Journal of Bone and Joint Surgery. ج. 90 ع. 3: 463–470. DOI:10.2106/JBJS.G.00072. PMID:18310694.
- ^ أ ب Dath، R.؛ Chakravarthy، J.؛ Porter، K.M. (2006). "Patella Dislocations". Trauma. ج. 8: 5–11. DOI:10.1191/1460408606ta353ra.
- ^ Bentley، G (2014). European Surgical Orthopaedics and Traumatology: The EFORT Textbook. Springer. ص. 2766–2784.
وصلات خارجية[عدل]
| في كومنز صور وملفات عن: رضفة |