داء الخيطيات
| داء الخيطيات | |
|---|---|
| معلومات عامة | |
| الاختصاص | أمراض معدية |
| من أنواع | داء ديداني، ومرض |
| التاريخ | |
| وصفها المصدر | الموسوعة السوفيتية الكبرى ، والموسوعة البريطانية نسخة سنة 1911، وقاموس غرانات الموسوعي |
| تعديل مصدري - تعديل | |
يشير مصطلح داء الخيطيات أو داء الفيلاريا[1] إلى مرض طفيلي سببه عدوى الديدان من نوع الفيلاريات.[2] تنتشر هذه الديدان عن طريق الذباب والبعوض الأسود الذي يتغذى على الدم. وينتمي هذا المرض إلى مجموعة من الأمراض تسمى «أمراض ديدانية».
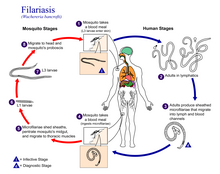
تستخدم ثمانية أنواع من الديدان الخيطية الفيلارية المعروفة بأن الجسم البشري هو مستقرها النهائي. وتنقسم هذه الديدان إلى ثلاث مجموعات وفقا للموقع الذي تحتله في الجسم:
- الخيطيات اللمفاوية: تتسبب به ديدان فخرية بنكروفتية، وبروجيا الملاوية، وبروجيا التيمورية. هذه الديدان تستوطن الجهاز الليمفاوي، بما في ذلك الغدد الليمفاوية. في الحالات المزمنة، تؤدي هذه الديدان إلى متلازمة داء الفيل.
- داء خيطيات تحت الجلد: يتسبب بواسطة دودة لوا لوا (الدودة العينية)، المنسونيلة المفتولة الذنب، وكلابية الذنب المتلوية. تحتل هذه الديدان الطبقة تحت الجلدية من الجلد، في طبقة الدهون تسبب دودة لوا داء لوا لوا الخيطي، في حين تسبب كلابية الذنب المتلوية مرض العمى النهري.
- داء خيطيات التجاويف المصلية: يتسبب به ديدان المنسونيلة المستديمة والمنسونيلة الأوزاردية، التي تحتل تجويف المصلي من البطن.
الديدان البالغة، التي تبقى عادة في نسيج واحد، تطلق اليرقات في شكلها المبكر والمعروفة باسم الميكروفلاريا في مجرى دم المضيف. يمكن أن تؤخذ هذه الميكروفلاريا المتجولة مع وجبة الدم الذي تمتصه ناقلات المفصلية. في هذه الناقلات، تتطور إلى يرقات معدية والتي يمكنها أن تنتقل إلى عائل جديد.
يمكن وصف الأفراد المصابين بالديدان الفيلارية إما «مصاب ميكروفيلاري» أو «مصاب لا ميكروفيلاري»، اعتمادا على إمكانية العثور على الميكروفلاريا في دمائهم الطرفية. يتم تشخيص داء الخيطيات في الحالات الميكروفيلارية في المقام الأول من خلال الملاحظة المباشرة للميكروفلاريا في الدم الطرفي. يتم تشخيص داء الخيطيات الغامض في الحالات اللاميكروفيلارية بناء على الملاحظات الإكلينيكية، وفي بعض الحالات، من خلال إيجاد مستضد في الدم.
العلامات والأعراض
[عدل]أكثر الأعراض وضوحا في داء الخيطيات اللمفاوية هو داء الفيل ـ وهو انتفاخ مع زيادة سماكة الجلد والأنسجة التي يقوم عليها، كان أول مرض اكتشف انتقاله عن طريق لدغات البعوض.[3] ينتج داء الفيل عندما تستقر الطفيليات في الجهاز اللمفاوي.
يؤثر داء الفيل بشكل رئيسي على الأطراف السفلية، في حين تتأثر الأذنين، والأغشية المخاطية، والأجزاء المبتورة بنسبة أقل كثيرا. ومع ذلك، فإن أنواع مختلفة من الديدان الفيلارية تؤثر على أجزاء مختلفة من الجسم. يمكن أن تؤثر الدودة الفخرية بنكروفتية على الساقين والذراعين والمهبل، والثدي، وكيس الصفن (يسبب تكوين قيلة مائية)، بينما نادرا ما تصيب البروجية التيمورية الأعضاء التناسلية.[4] الحالات التي تصل إلى المراحل المزمنة من داء الفيل عادة ما تكون خالية من الميكروفلاريا (لا ميكروفيلارية)، وغالبا ما يكون لها ردود فعل مناعية عكسية على الميكروفلاريا، فضلا عن الديدان البالغة.[3]
تسبب الديدان تحت الجلد: الطفح الجلدي، ولويحات حكّية شروية، والتهاب المفاصل، وكذلك بقع زيادة أو ناقصة التصبغ. كلابية الذنب المتلوية يتجلى في العين، تتسبب في «عمى النهر» (داء كلابية الذنب)، واحدة من الأسباب الرئيسية للعمى في العالم. وتتشابه أعراض داء خيطيات التجاويف المصلية.
السبب
[عدل]تمتلك الديدان الخيطية الفيلارية المتطفلة على الإنسان دورات حياة معقدة، والتي تتكون أساسا من خمس مراحل. بعد تزاوج ذكر وأنثى الديدان، تلد الأنثى الآلاف من الميكروفلاريا الحية. تؤخذ الميكروفلاريا من قبل الحشرات الناقلة (العائل الوسيط) خلال وجبة الدم. في العائل الوسيط، تتطور الميكروفلاريا وتتحول إلى مرحلة الثالثة اليرقات (المُعدية). بعد أخذ وجبة دم أخرى، الحشرة الناقلة تضخ اليرقات المعدية في طبقة الأدمة من الجلد. بعد حوالي سنة واحدة، تتطور اليرقات من خلال مرحلتين أكثر، متحولة إلى الديدان البالغة.
التشخيص
[عدل]داء الخيطيات عادة ما يتم تشخيصه عن طريق تحديد الميكروفلاريا في مسحات فيلم دم على صبغة جيمزا الملونة السميكة والرقيقة، وذلك باستخدام المعيار الذهبي المعروف باسم اختبار وخز الإصبع. يتم اختبار وخز الإصبع بسحب الدم من الشعيرات الدموية من طرف الإصبع. ويمكن أن تستخدم أوردة أكبر لاستخراج الدم، ولكن يجب مراعاة القواعد الصارمة للتوقيت خلال اليوم. يجب سحب الدم في الأوقات المناسبة، والتي تعكس أنشطة التغذية عند الحشرات النواقل. مثال على ذلك الفخرية البنكروفتية، التي ينقلها البعوض. الليل هو الوقت المفضل لجمع الدم. ناقلات لوا لوا هي ذبابة الأيل. والوقت المفضل لجمع الدم هو وقت النهار. هذه الطريقة في التشخيص مقبولة فقط مع الميكروفلاريا التي تستخدم الدم كوسيلة النقل من الرئتين إلى الجلد. بعض الديدان الفيلارية، مثل م. الذنب وأو. المتلوية، تنتج ميكروفيلاريا لا تستخدم في الدم. بل يعيشون في الجلد فقط. بالنسبة لهذه الديدان، يعتمد التشخيص على عينات من الجلد، ويمكن القيام بها في أي وقت.
طرق تركيز
[عدل]تطبق أساليب تركيز مختلفة منها: المرشح الغشائي، طريقة تركيز نوت، وتقنية الترسيب.
هناك طرق أخرى متاحة للتشخيص مثل: تفاعل البلمرة المتسلسل (PCR) وفحوصات المستضدات، والذي تكتشف المستضدات الفيلارية المتجولة، هذه الأخيرة مفيدة بشكل خاص في الحالات اللاميكروفيلارية.[5] اختبار البقعة للمستضد هي الأكثر حساسية على الإطلاق، وتسمح بالقيام بالاختبار في أي وقت، وليس في ساعات متأخرة.
يساعد سحب عينات من العقد الليمفاوية والسائل الكيلوسي في الكشف عن الميكروفلاريا. قد يكشف التصوير الطبي مثل الأشعة المقطعية أو التصوير بالرنين المغناطيسي عن «علامة رقص الفيلاريا» في السائل الكيلوسي. بينما يمكن أن تظهر اختبارات الأشعة السينية الديدان البالغة متكلسة في الأوعية اللمفاوية. يتم تنفيذ اختبار الاستفزاز ديك (DEC) للحصول على أرقام كافية من الطفيليات في عينات النهار. تشخيص ثوائي الآن عفا عليه الزمن، وفرط الحمضية هو علامة مبدئية غير محددة.
العلاج
[عدل]العلاج المُوصى به للأشخاص خارج الولايات المتحدة هي ألبندازول جنبا إلى جنب مع ايفرمكتين.[6][6][7][8] مزيج من ثنائي إيثيل كاربامازين وألبيندازول فعال أيضا. تشمل الآثار الجانبية للأدوية الغثيان، والتقيؤ، والصداع.[9] كل هذه العلاجات تستخدم ضد الميكروفيلاريا. وليس لديها أي تأثير على الديدان البالغة. في حين أن الأدوية مهمة جدا لعلاج الفرد، فإن النظافة والعناية الصحية الشخصية على قدر من الأهمية كذلك.[10]
جرت تجارب مختلفة لاستخدام الأدوية المعروفة بطاقتها القصوى في غياب الأدوية الجديدة. في دراسة من الهند، فقد تبين أن تركيبة ألبيندازول كانت ذات فعالية أكبر ضد الفيلاريا من الألبيندازول نفسه.[11] في عام 2003، اقتُرح المضاد الحيوي الشهير دوكسيسيكلين كعلاج لداء الفيل.[12] الطفيليات الخيطية لها صفات تعايشية تكافلية مع البكتيريا الولبخية، التي تعيش داخل الدودة ويبدو أنها تلعب دورا رئيسيا في كلا من التكاثر وتطور المرض. أظهرت هذه الأدوية علامات تثبيط لتكاثر البكتيريا، مما يسبب لها العقم.[13] أفادت التجارب السريرية في يونيو 2005 من قبل مدرسة ليفربول للطب الاستوائي أن فترة علاج لمدة ثمانية أسابيع تقريبا كفيلة بالقضاء تماما على الميكروفيلاريا.[14]
المجتمع والثقافة
[عدل]فِرق البحث
[عدل]في عام 2015 تشارك وليام جيم كامبل وساتوشي أومورا كلا منهما نصف جائزة نوبل في الفسيولوجيا أو الطب في تلك السنة لاكتشاف عقار أفيرميكتين، الذي يمثل تطوير الإيفرمكتين للتقليل من حدوث داء الخيطيات اللمفاوية.[15]
في الحيوانات الأخرى
[عدل]داء الخيطيات يمكن أن يؤثر أيضا على الحيوانات المستأنسة مثل الأبقار والأغنام والكلاب.
التهاب الجلد النزفي الديداني هو مرض في الماشية تسببه بوفيكولا نظيرة الفيلارية . داء كلابية الذنب في الأدمة الماشية يسبب خسائر في الجلد بسبب كلابية الذنب، «أو.أوشنجي»، و «أو . دوكاي». ترتبط «أو.أوشنجى» ارتباطا وثيقا بـ«أو. المتلوية» عند البشر (المسببة للعمى النهري)، وتتشاركان نفس الحشرة الناقلة، ويمكن أن تكون مفيدة في بحوث الطب البشري. تسبب الاستينوفلاريا أسامينسيز وغيرها العديد من الأمراض في آسيا، في الماشية والزيبو .
«نزيف الصيف» هو عقد دموية تحت الجلد في الرأس والأطراف الأمامية العلوية، والناجمة عن نظيرة الفيلارية الحلماء في (شمال أفريقيا وجنوب وشرق أوروبا وآسيا وأمريكا الجنوبية).[16]
يحدث داء الخيطيات القلبية عن طريق الخيطاء اللدودة.
انظر أيضا
[عدل]المصادر
[عدل]- ^ المعجم الموحد لمصطلحات علم الأحياء، سلسلة المعاجم الموحدة (8) (بالعربية والإنجليزية والفرنسية)، تونس: مكتب تنسيق التعريب، 1993، ص. 142، OCLC:929544775، QID:Q114972534
- ^ Center for Disease Control and Prevention. "Lymphatic Filariasis". مؤرشف من الأصل في 2010-10-14. اطلع عليه بتاريخ 2010-07-18.
- ^ ا ب "Lymphatic filariasis". Health Topics A to Z. Source: The World Health Organization. مؤرشف من الأصل في 2018-09-25. اطلع عليه بتاريخ 2013-03-24.
- ^ Brugia Timori Infection نسخة محفوظة 07 نوفمبر 2017 على موقع واي باك مشين.
- ^ "Seva Fila" (PDF). JB Tropical Disease Research Centre & Department of Biochemistry, Mahatma Gandhi Institute of Medical Sciences. مؤرشف من الأصل (PDF) في 2012-03-04.
- ^ ا ب The Carter Center، Lymphatic Filariasis Elimination Program، مؤرشف من الأصل في 2019-11-15، اطلع عليه بتاريخ 2008-07-17
- ^ U.S. Centers for Disease Control، Lymphatic Filariasis Treatment، مؤرشف من الأصل في 2010-05-04، اطلع عليه بتاريخ 2008-07-17
- ^ Bockarie، Moses؛ Hoerauf، Achim؛ Taylor، Mark J. (08 أكتوبر 2010). "Lymphatic filariasis and onchocerciasis". The Lancet. ج. 376 ع. 9747: 1175-1185.
{{استشهاد بدورية محكمة}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة) - ^ Turkington، Carol A. "Filariasis". The Gale Encyclopedia of Public Health. ج. 1: 351-353.
{{استشهاد بدورية محكمة}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة) - ^ Hewitt، Kirsten؛ Whitworth، James AG (1 أغسطس 2005). "Filariasis". Medicine. ج. 33 ع. 8: 61–64.
{{استشهاد بدورية محكمة}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة) - ^ Gaur RL، Dixit S، Sahoo MK، Khanna M، Singh S، Murthy PK (2007). "Anti-filarial activity of novel formulations of albendazole against experimental brugian filariasis". Parasitology. ج. 134: 537–44. DOI:10.1017/S0031182006001612. PMID:17078904.
- ^ Hoerauf A، Mand S، Fischer K، Kruppa T، Marfo-Debrekyei Y، Debrah AY، Pfarr KM، Adjei O، Buttner DW (2003)، "Doxycycline as a novel strategy against bancroftian filariasis-depletion of Wolbachia endosymbionts from Wuchereria bancrofti and stop of microfilaria production"، Med Microbiol Immunol (Berl)، ج. 192، ص. 211–6، DOI:10.1007/s00430-002-0174-6، PMID:12684759
- ^ Bockarie، Moses؛ Hoerauf، Achim؛ Taylor، Mark J. (8 أكتوبر 2010). "Lymphatic filariasis and onchocerciasis". The Lancet. ج. 376 ع. 9747: 1178.
{{استشهاد بدورية محكمة}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة) - ^ Taylor MJ، Makunde WH، McGarry HF، Turner JD، Mand S، Hoerauf A (2005)، "Macrofilaricidal activity after doxycycline treatment of Wuchereria bancrofti: a double-blind, randomised placebo-controlled trial"، Lancet، ج. 365، ص. 2116–21، DOI:10.1016/S0140-6736(05)66591-9، PMID:15964448
- ^ Jan Andersson؛ Hans Forssberg؛ Juleen R. Zierath؛ The Nobel Assembly at Karolinska Institutet (5 أكتوبر 2015)، Avermectin and Artemisinin - Revolutionary Therapies against Parasitic Diseases (PDF)، مؤرشف من الأصل (PDF) في 2017-09-09، اطلع عليه بتاريخ 2015-10-05
- ^ Pringle، Heather (3 مارس 2011)، The Emperor and the Parasite، مؤرشف من الأصل في 2019-12-06، اطلع عليه بتاريخ 2011-03-09
وصلات خارجية
[عدل]- Filariasis Research at the University of Tuebingen
- The Carter Center Lymphatic Filariasis Elimination Program
- Brugia malayi Filarial worms. Video by R. Rao. Washington University in St. Louis
| داء الخيطيات في المشاريع الشقيقة: | |
