وهن عضلي وبيل
تحتاج هذه المقالة كاملةً أو أجزاءً منها إلى تدقيق لغوي أو نحوي. |
| وهن عضلي وبيل | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب الجهاز العصبي |
| من أنواع | اضطراب مناعي، ومرض مناعي ذاتي في الجهاز العصبي الطرفي ، ومرض |
| الإدارة | |
| أدوية | |
| الوبائيات | |
| انتشار المرض | 0.00015 [1] |
| التاريخ | |
| وصفها المصدر | الموسوعة السوفيتية الكبرى |
| تعديل مصدري - تعديل | |
الوهن العضلي الوبيل[2] (بالإنجليزية: Myasthenia gravis) هو اضطراب عصبي عضلي مناعي ذاتي يؤدي إلى ضعف العضلات. يحدث بسبب ارتباط الأجسام المضادة على مستقبلات الأستيل كولين الخلف مشبكية في الموصل العصبي العضلي،[3] وبذلك تمنع التأثير المنشط لأستيل كولين. يُعالج الوهن العضلي الوبيل بمثبطات الاستيل كولينستراز أو مثبطات المناعة، وفي حالات خاصة تُستأصل التوتة. يتراوح معدل وقوع المرض بين 200 و 400 حالة لكل مليون نسمة، وهي واحدة من أقل اضطرابات المناعة الذاتية شيوعاً. يجب تمييز الوهن العضلي الشديد عن المتلازمة الوهنية الخلقية التي يمكن أن يكون لها أعراض مماثلة لكنها لا تستجيب لمثبطات المناعة.
التصنيف
[عدل]التصنيف الأكثر قبولا للوهن العضلي الشديد هو تصنيف المؤسسة الأمريكية السريرية للوهن العضلي الشديد:[4]
- النوع الأول: ضعف في عضلات العين واحتمال تدلي الجفون، ولا أدلة أخرى على ضعف العضلات في أماكن أخرى
- النوع الثاني: ضعف عضلات العين مع ضعف خفيف في العضلات الأخرى
- أطرافهم أو محوري العضلات
- النوع 2-ب: على الأغلب السبيل القشري البصلي و/ أو عضلات الجهاز التنفسي
- النوع الثالث: ضعف عضلات العين مع ضعف متوسط في العضلات الأخرى .
- النوع 3-أ: على الأغلب أطرافهم أو العضلات المحورية
- النوع 3-ب: يغلب السبيل القشري البصلي و/ أو عضلات الجهاز التنفسي
- النوع الرابعة: ضعف عضلات العين في أي شدة، وضعف شديد في العضلات الأخرى
- فئة ا): تغلب على الأطراف أو العضلات المحورية
- الفئة ب: يغلب السبيل القشري البصلي و/ أو عضلات الجهاز التنفسي (يمكن أن تشمل أيضا أنبوب تغذية دون استخدام الأنابيب)
الأعراض
[عدل]
السمة المميزة للوهن العضلي الشديد هي الإعياء. تصبح العضلات أضعف بصورة تدريجية خلال فترات النشاط وتتحسن بعد فترات الراحة، خاصة العضلات التي تتحكم في حركة العين والجفن وتعبيرات الوجه والمضغ والكلام والبلع. كما أن العضلات التي تتحكم في التنفس وحركات الأطراف يمكن أيضاً أن تتأثر. وغالباً ما يكون الفحص البدني ضمن الحدود الطبيعية.[5]
قد تبدأ أعراض المرض بصورة مفاجئة، وفي كثير من الأحيان تأتي الأعراض على فترات متقطعة مما يؤدي إلى تأخر تشخيص مرض الوهن العضلي الوبيل وخاصة إذا كانت الأعراض خفية أو متغيرة. يكون العرض الأول في معظم الحالات ضعف عضلات العين. كما قد يصاحبه في عدد من الحالات صعوبة في البلع والكلام. تختلف درجة ضعف ونوعية العضلات المتأثرة بالمرض من مريض إلى آخر، حيث يقتصر المرض عند البعض على عضلات العين (الوهن العضلي الوبيل العيني)، بينما -في بعض الأحيان- قد يشمل المرض معضم عضلات الجسم بما في ذلك تلك التي تتحكم في التنفس. تختلف الأعراض في نوعها وشدتها وتشمل تدلي الجفون (تدلى أحد أو كلا الجفنين) وازدواج الرؤية (و ذلك بسبب ضعف العضلات التي تحكم حركات العين)، عدم استقرار المشي والضعف في الذراعين واليدين والأصابع والسيقان والرقبة، وتغير في تعابير الوجه وعسر البلع ووضيق التنفس وعسر التلفظ.
تسبب نوبة الوهن العضلي شلل في عضلات الجهاز التنفسي، مما يستلزم وصل المريض بجهاز تنفس صناعي للمحافظة على حياته. يصاب المرضى الذين تكون عضلات جهازهم التنفسي ضعيفة بالنوبات بصورة أكبر خصوصا عند أصابتهم بالعدوى أو الحمى أو رد فعل سلبي على دواء أو بسبب الضغوط النفسية.[6] لا تتأثر عضلة القلب بمرض الوهن كونها تحت تحكم الجهاز العصبي الذاتي.
التغيرات الفسيولوجية الناتجة عن المرض
[عدل]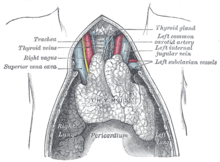
الوهن العضلي الوبيل هو مرض مناعي ذاتي حيث يقوم الجهاز المناعي بإنتاج أجسام مضادة موجهة ضد بروتينات الجسم الخاصة. على الرغم من أن مختلف أمراض المناعة الذاتية المشابهة تُربط بمسبب مرضي معين بينما لا يُعرف العامل الممرض الذي يمكن أن يفسر الوهن العضلي. وجد أن هناك قابلية وراثية طفيفة حيث أن أنواع معينة من مستضدات الكريات البيضاء البشرية(HLA) تزيد احتمالية الإصابة بالوهن العضلي (B8 وDR3 مع DR1 الأكثر تحديداً للوهن العضلي الوبيل العيني). ما يصل إلى 75 ٪ من المرضى لديهم خلل في الغدة التوتية، و 10 ٪ لديهم ورم التوتة (إما حميد أو خبيث)، كما توجد تشوهات أخرى في التوتة. وبشكل عام فإن نشاط المرض يبقى ثابتاً بعد إزالة الغدة التوتية.

في الوهن العضلي، الأجسام المضادة الذاتية الأكثر شيوعا هي الموجهة ضد مستقبلات الأسيتيل كولين أو يُطلق عليها أحيانًا مستقبلا النيكوتين (nAChR).[7] بعض أشكال الأجسام المضادة تعيق قدرة الناقل العصبي أسيتيل كولين من الارتباط على المستقبل . و أخرى يمكن أن تؤدي إلى تدمير المستقبلات ، إما عن طريق استكمال تثبيت أو بالتحريض على الخلايا العضلية للقضاء على المستقبلات من خلال الادخال الخلوي.
يرتبط الوهن العضلي الوبيل ارتباطًا وثيقا بورم الغدة الزعترية.
في الحالات الطبيعية يؤدي ارتباط الناقل العصبي أسيتيل كولين بمستقبلاته في الغشاء بعد التشابكي إلى تدفق ايونات الصوديوم والذي بدوره يؤدي الى ازالة استقطاب الخلية العضلية و حدوث جهد فعل يسري في غشاء الخلية العضلية و بالتالي يعمل هذا التغير في جهد الفعل الى فتح قنوات الكالسيوم الذي يؤدي الى تقلص العضلة لكن في حالة الوهن العضلي الوبيل يؤدي ارتباط الأجسام المضادة بمستقبلات الأسيتيل كولين الى تعطيل عمل الناقل العصبي و بالتالي يحدث ضعف في العضلات.
ينتشر الوهن العضلي في الأسر التي بها أمراض المناعة الذاتية . وهناك نزعة العائلية وجدت في 5 ٪ من الحالات. ويرتبط هذا مع وجود اختلافات وراثية معينة مثل زيادة وتيرة HLA-B8 - وDR3. يعاني المرضي بالوهن العضلي من وجود أمراض المناعة الذاتية بنسبة أعلى من عامة السكان. وعلى وجه الخصوص وجود مرض في الغدة الدرقية حيث قد تؤدي نوبات الغدة الدرقية إلى حدوث تفاقم حاد.
مستقبلات أستيل يتم عنقودية وراسية من البروتين Rapsyn، والبحوث التي قد تؤدي في النهاية إلى خيارات العلاج الجديدة.[8]
التشخيص
[عدل]يمكن أن يكون تشخيص الوهن العضلي صعبا، لأن الأعراض يمكن أن تكون خفية ويصعب تمييزها عن الاختلافات العادية وغيرها من الاضطرابات العصبية.[9] ولكن الدراسة البدنية المستفيضة يمكن أن تكشف عن الإعياء مع تحسن الضعب بعد الراحة وتدهوره مرة أخرى مع تكرار اختبار الجهد. وضع الثلج على العضلات الضعيفة يؤدي إلى تحسن العضلات. وغالبا ما تجرى اختبارات إضافية، كما هو مذكور أدناه.
الفحص البدني
[عدل]يمكن أن يختبر تعب العضلات للعديد من العضلات.[10] وهناك تحقيق شامل يشمل:
- النظر لأعلى وللجوانب لمدة 30 ثانية: تدلي والحول.
- النظر إلى القدمين والرقود على الظهر لمدة 60 ثانية
- إبقاء الأذرع ممتدة إلى الأمام لمدة 60 ثانية
- 10 الانحناءات عميقة على الركبة
- المشي 30 خطوة على كل من أصابع القدم والكعب
- الوقوف 5 مرات، الاستلقاء والجلوس التام
- «نظرة خاطفة توقيع»: بعد عطف بيان الأولي كاملة من هامش الغطاء، وسرعان ما (في غضون 30 ثانية) بداية لفصل ويبدأ الصلبة العينية لاظهار.[5]
اختبار للدم
[عدل]إذا كان يشتبه في التشخيص، يمكن أن تعطي أمصال في اختبار للدم لتحديد أضداد معينة:
- اختبار واحد هو لأجسام مضادة ضد مستقبلات الأستيل كولين أستريز.[5] اختبار لديه حساسية معقولة من 80-96 ٪، ولكن في جين يقتصر على عضلات العين (الوبيل البصري) الاختبار قد تكون سلبية في ما يصل إلى 50 ٪ من الحالات.
- وهناك نسبة من المرضى دون الأجسام المضادة للمستقبلات أستيل أجسام مضادة ضد بروتين المسك.[11]
- في حالات محددة (تناقص ردود الفعل التي تزيد على التيسير، وتتعايش ميزات اللاإرادي، يشتبه في وجود الأورام، وخصوصا في الرئة، وجود زيادة أو التيسير على تكرار التجارب فريق الإدارة البيئية) اختبار تتم لامبرت، متلازمة ايتون، الذي أضداد أخرى (ضد الجهد - بوابات قنوات الكالسيوم) ويمكن الاطلاع.
الفسيولوجيا العصبية
[عدل]ألياف العضلات في المرضى الذين يعانون من المجموعات بسهولة أنهكتهم، وبالتالي لا تستجيب كذلك العضلات في أشخاص أصحاء لالتحفيز المتكرر. مرارا وتكرارا عن طريق تنشيط العضلات مع نبضات كهربائية، يمكن قياس fatiguability لتكون العضلات. وهذا ما يسمى في تكرار تجربة تحفيز الأعصاب. الكهربائي في واحد من الألياف، والتي تعتبر الأكثر حساسية (وإن لم يكن الأكثر تحديدا) لاختبار جيزن، [5] رقيقة كهربائي يتم إدخال الإبرة في العضل لتسجيل الإمكانات الكهربائية للألياف العضلات الفردية. من العثور على اثنين من ألياف العضلات الذين ينتمون إلى نفس الوحدة المحرك وقياس التغيرات الزمنية في أنماطها إطلاق النار (أي أن 'غضب') التي يمكن أن يكون التشخيص.
Edrophonium الاختبار
[عدل]
و«edrophonium اختبار» من النادر إجراء لتحديد المجموعات الرئيسية؛ تطبيقه يقتصر على الوضع عند غيرها من التحقيقات لم تسفر عن تشخيص قاطع. هذا الاختبار يتطلب من الوريد من كلوريد edrophonium (Tensilon، Reversol) أو النيوستيغمين (Prostigmin)، والأدوية التي تعمل على منع انهيار أستيل الكولين من قبل (مثبطات الكولينستريز يالي مؤقتا ويزيد من مستويات أستيل عند تقاطع العصبية والعضلية. في الناس مع الوهن العضلي الوبيل تنطوي على عضلات العين، وسوف كلوريد edrophonium لفترة وجيزة تخفيف الضعف.[12]
التصوير
[عدل]
كثيرا ما يجرى الصدر بالأشعة السينية كثيرا ما يكون أداؤها، بل قد يشير إلى تشخيص بديلة (على سبيل المثال، لامبرت ايتون بسبب ورم في الرئة) والاعتلال المشترك. فإنه يمكن أيضا تحديد اتساع منصف (تشريح) توحي ورم الغدة الزعترية، ولكن الصور المقطعية أو التصوير بالرنين المغناطيسي (التصوير بالرنين المغناطيسي) تكون أكثر حساسية لتحديد سبل thymomas، وبصورة عامة القيام به لهذا السبب.[13]
اختبار أداء الرئتين
[عدل]قياس التنفس (اختبار وظائف الرئة) قد يكون لتقييم أداء وظيفة الجهاز التنفسي إذا كانت هناك مخاوف بشأن قدرة المريض على التنفس بشكل كاف. وقد اضطر وقدرة حيوية يمكن رصدها على فترات لكي لا يغيب عن تدهور تدريجي للضعف العضلات. الوبيل الشديد قد يسبب فشل في التنفس بسبب الإرهاق من عضلات الجهاز التنفسي.[14]
النتائج المرضية
[عدل]خزعة العضلات هو فقط تنفيذ إذا كان هناك شك في التشخيص وحالة يشتبه في العضلات. المناعي يظهر مفتش الأضداد على الموصل العصبي العضلي. (لاحظ أنه ليس من الأجسام المضادة التي تسبب الوهن العضلي الوبيل أن يستشع، وإنما والثانوية للأجسام المضادة الموجهة ضدها.) الإلكترون العضلات المجهري يظهر مستقبلات الطوي وفقدان للنصائح من طيات، جنبا إلى جنب مع اتساع الشقوق متشابك. كل هذه التقنيات المستخدمة حاليا لأغراض البحث وليس في التشخيص.[8]
الجمعيات
[عدل]يترافق الوهن العضلي الوبيل مع أمراض المناعة الذاتية المختلفة بما في ذلك:
- أمراض الغدة الدرقية، بما في ذلك هاشيموتو في الغدة الدرقية ومرض غرايفس.
- مرض السكري من النمط الثاني
- التهاب المفاصل الروماتويدي
- الذئبة
مصاب بالفيروس و«المزدوج مرضى» سلبيين وغالبا ما يكون ورم الغدة الزعترية أو تضخم الغدة الصعترية. ومع ذلك، المضادة للالمسك المرضى ايجابية لا تملك أدلة على أمراض الغدة الصعترية.
في فترة الحمل
[عدل]لا يؤثر الوهن العضلي الوبيل على الحمل. تصل إلى 10 ٪ من الرضع مع الآباء والأمهات المتضررين من حالة يولدون مع عابر (الدوري) الوبيل حديثي الولادة (TNM) التي عادة ما تنتج التغذية وصعوبات في التنفس.[15] TNM تتظاهر عادة مص الفقراء وhypotonia المعمم (منخفضة العضلات). ذكرت أعراض أخرى تشمل صرخة ضعيفة، شلل مزدوج الوجه (شلل في جزء واحد من الجسم)، أو الجزئي (ضعف أو انعدام الحركة) ومعتدل ضيق في التنفس. فالطفل مع TNM وعادة ما يستجيب بشكل جيد للغاية لأستيل s. مثبط والأمهات أنفسهم يعانون من تفاقم الوبيل في ثلث الحالات وبالنسبة لأولئك الذين أنها لا تزداد سوءا، وعادة ما يحدث في الأشهر الثلاثة الأولى من الحمل. العلامات والأعراض في الأمهات الحوامل تميل إلى التحسن خلال الربع الثاني والثالث. مغفرة كاملة يمكن أن يحدث في بعض الأمهات.[16] وينبغي أن يكون الحفاظ على مناعة العلاج طوال فترة الحمل وهذا يقلل من فرصة ضعف العضلات الأطفال حديثي الولادة، فضلا عن السيطرة على الأم الوبيل.[15]
في حالات نادرة جدا، يمكن أن يولد طفل رضيع مع متعدد arthrogryposis الخلقي، والثانوي إلى ضعف عميق داخل الرحم. هذا ومن المقرر أن الأجسام المضادة التي تستهدف الأمهات والأطفال الرضع في مستقبلات أستيل. في بعض الحالات، والأم لا تزال غير متناظرة.[15]
طرق العلاج
[عدل]عن طريق الأدوية
[عدل]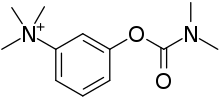
- يمكن السيطرةُ على الوهن العضلي الوبيل بواسطة الأدوية، حيث تساعد بعضُ الأدوية على تحسين النقل العصبي العضلي وزيادة قوَّة العضلات.
تُسمَّى هذه الأدويةُ مضادات الكولين أستيراز، ومن الأمثلة عليها النيوستجمين والبيريدوستجمين. تعمل هذه الأدوية عن طريق تثبيط إنزيم الأسيتيل كولين أستريز الذي يحطم الناقل العصبي أسيتيل كولين على مستوى الموصل العصبي العضلي. وبهذا يكون أمام الأسيتيل كولين وقت أطول وفرصة أكبر كي يقومَ بتنبيه المستقبلات.عادة ما يبدأ الأطباء بجرعة منخفضة، ثم يتم زيادة الجرعة ببطء حتى يتم تحقيق النتيجة المرجوة.
- الكورتيكوستيرويدات. تعمل الكورتيكوستيرويدات مثل بريدنيزون (Rayos) على تثبيط الجهاز المناعي، ما يحد من إنتاج الأجسام المضادة. لكن الاستخدام المطول للكورتيكوستيرويدات يمكن أن يؤدي إلى آثار جانبية خطيرة، مثل ترقق العظام وزيادة الوزن وداء السكري وزيادة خطر الإصابة ببعض أنواع العدوى.
- كابتات المناعة تقوم بالحد من إنتاج الأجسام المضادَّة مثلسيكلوسبورين، الميثوتريكسيت، تاكروليموس لكنها تستغرق عدة أشهر لتبدأ بالعمل.
قد يكون لمثبطات جهاز المناعة آثار جانبية خطيرة، مثل زيادة احتمالية الإصابة بالعدوى وتلف الكبد أو الكلى.[17]
عن طريق المعالجة الوريدية
[عدل]- فصادة البلازما. يَستخدِم هذا الإجراء عملية ترشيح تُماثِل الغسيل الكلوي. وفيها يوجه الدم عبر آلة تعمل على إزاله الأجسام المضادة التي تعوق نقل الإشارات من النهايات العصبية إلى مواقع المستقبِلات بالعضلات. ومع ذلك، عادةً لا تستمرُّ التأثيرات الجيدة سوى بضعة أسابيع.
تتضمن المخاطر المرتبطة بفصادة البلازما انخفاضًا في ضغط الدم أو نزيفًا أو مشاكل عدم انتظام ضربات القلب أو التشنج العضلي. كما يُصاب بعض الأشخاص برد فعل تحسسي تجاه المحاليل المستخدَمة في عملية استبدال البلازما.
- حقن الغلوبولين المناعي وريديًّا (IVIg).
وهي طريقة أخرى في المعالجة تتمثَّل في إعطاء المريض جرعة عالية الغلوبيولين المناعي عن طريق الوريد، الأمر الذي يعدِّل الجهاز المناعي مؤقتا ويزود جسم المريض بأجسام مضادَّة طبيعية تبدّل طبيعة استجابة جهاز المناعة. وتظهر النتائج عادًة في أقل من أسبوع، وقد تستمر لمدة من 3 إلى 6 أسابيع. عادةً ما تكون الآثار الجانبية خفيفة، وقد تشمل قشعريرة ودوخة وصداعًا واحتباس السوائل.[18]
عن طريق الجراحة
[عدل]إن بعض الأشخاص المصابين بالوهن العضلي الوبيل يظهر لديهم ورم في الغدة التُّوتَية وبالتالي قد يكون استئصال الغدة التُّوتَية جراحيًا هو الحل الأمثل.
وحتى إن لم يكن هناك ورم في الغدة التوتية فإن إزالتها قد يُحسن من أعراض الوهن العضلي الوبيل. ومع ذلك فإن منافع استِئصال الغدة التوتية قد تأخذ أعوامًا حتى تظهر.
يمكن إجراء عملية استئصال الغدة التوتية كعملية جراحية مفتوحة أو تدخل جراحي طفيف التوغل. في العملية الجراحية المفتوحة، يشقّ الجرّاح عظمة القص لفتح الصدر وإزالة الغدة التوتية ، بينما في التدخل الجراحي طفيف التوغل فهو لإزالة الغدة التوتية بعمل شقوق أصغر وقد تتضمن الأتي:
- استِئصال الغدة التوتية بمساعدة المنظار.في هذا النوع من الجراحة يصنع الجراح شقًا صغيرًا في الرقبة أو شقوقًا أصغر في أحد جوانب الصدر. ثم يستخدم منظار فيديو داخلي وأدوات صغيرة لمشاهدة الغدة التوتية وإزالتها.
- استِئصال الغدة التوتية بالروبوت الآلي. وفي هذا النوع من استئصال التوتة، يُحدِث الجراح عدة شقوق صغيرة في جانب الصدر ويستأصل الغدة التوتية باستخدام نظام روبوتي به ذراع كاميرا وأذرع ميكانيكية.[19]
التكهن العلاجي
[عدل]مع العلاج، والمرضى الذين لديهم متوسط عمر متوقع طبيعي، باستثناء تلك التي لها ورم الغدة الزعترية الخبيثة (والذي هو أقل من متوسط العمر المتوقع على حساب من thymoma نفسها وعلى خلاف ذلك لا علاقة لها الوبيل). نوعية الحياة يمكن أن تختلف تبعا لشدة وسبب. الأدوية المستخدمة للسيطرة على المجموعات إما تقليص فعاليتها بمرور الوقت (مضادات الكولين) أو تتسبب في آثار جانبية حادة من تثبيط مناعي (الخاصة). وهناك نسبة ضئيلة (حوالي 10 ٪) من المرضى جيزن توجد لديهم اورام في الغدد والغدة الصعترية، وفي هذه الحالة استئصال الغدة الزعترية هو العلاج الفعال للغاية مع مغفرة طويلة الأجل. ومع ذلك، فإن معظم المرضى الذين يحتاجون إلى علاج للفترة المتبقية من حياتهم، وقدراتهم تختلف اختلافا كبيرا. وتجدر الإشارة إلى أن المجموعات لا يعتبر عادة مرض التدريجي. الأعراض قد تأتي وتذهب، ولكن الأعراض لا تحصل دائما على النحو أسوأ العصور المريض. بالنسبة للبعض، وانخفاض الأعراض بعد فترة زمنية من 3-5 سنوات.
علم الأوبئة والوهن العضلي في الأطفال
[عدل]الوهن العضلي الوبيل يحدث في جميع المجموعات العرقية وكلا الجنسين. وهو الأكثر شيوعا يصيب النساء تحت 40—والناس من 50 إلى 70 سنة من كلا الجنسين، ولكن كان من المعروف أن تحدث في أي عمر. المرضى الأصغر سنا الذين نادرا ما يكون thymoma. انتشار في الولايات المتحدة يقدر ب 20 حالة لكل 100,000.[20] عوامل الخطر هي نوع الجنس مع النساء الذين تتراوح أعمارهم 20—40، الوهن العضلي الوبيل العائلية، مد البنسيلامين ابتلاع (الناجمة عن المخدرات الوبيل)، وغيرها من الأمراض ذات المناعة الذاتية.
ثلاثة أنواع من أعراض الوهن العضلي في الأطفال يمكن تمييزها:[10]
- حديثي الولادة: في 12 ٪ من حالات الحمل مع والدة مع المجموعات الرئيسية، وقالت انها تمر الأجسام المضادة للطفل عبر المشيمة مما تسبب الوهن العضلي الوبيل الأطفال حديثي الولادة. الأعراض تبدأ في أول يومين وتختفي في غضون بضعة أسابيع بعد الولادة. مع الأم أنه ليس من غير المألوف لتحسين الأعراض حتى أثناء فترة الحمل، ولكنها قد تتفاقم بعد الولادة.
- الخلقي: الأطفال من أم صحية يمكن، في حالات نادرة جدا، وتطوير myasthenic بداية الأعراض عند الولادة. وهذا ما يسمى متلازمة myasthenic الخلقية أو الوظيفية. بخلاف الوهن العضلي الوبيل، اتفاقية الأنواع المهاجرة ليست ناجمة عن عملية المناعة الذاتية، ولكن نظرا لتشوه متشابك، والتي بدورها هي التي تسببها طفرات جينية. وبالتالي، اتفاقية الأنواع المهاجرة هو مرض وراثي. أكثر من 11 الطفرات المختلفة التي تم تحديدها ونمط الإرث هو عادة مقهورة.
- الوهن العضلي الوبيل الأحداث: الوبيل الذي يحدث في مرحلة الطفولة ولكن بعد فترة peripartum.
وmyasthenias الخلقية يسبب ضعف العضلات وfatigability مشابهة لتلك المجموعات. من اعراض سم وعادة ما يبدأ في غضون العامين الأولين من الحياة، على الرغم من المرضى في أشكال عدة يمكن تنميتها الأعراض الأولى في وقت متأخر من العقد السابع من العمر. والتشخيص من اتفاقية الأنواع المهاجرة هي التي اقترحها على ما يلي :
- بداية ظهور الأعراض في سن الرضاع أو الطفولة.
- ومما يزيد من ضعف عضلات الاطارات.
- وبتناقص عدد المشتركين استجابة الإدارة البيئية، على التردد المنخفض، من المجمع عمل العضلات المحتملة (CMAP).
- لا المضادة للالاتفاقية الأمريكية أو المسك الأضداد.
- أي الاستجابة للعلاج كبت المناعة.
- التاريخ العائلي للالاعراض التي تشبه اتفاقية الأنواع المهاجرة.
من اعراض سم يمكن أن تختلف من معتدلة إلى حادة. ومن الشائع أيضا للمرضى الذين يعانون من نفس الشكل، وحتى أفراد من أسرة واحدة، أن تتأثر بدرجات متفاوتة. في معظم أشكال الضعف الوظيفية لا التقدم، وفي بعض الأشكال، قد يقلل من الأعراض على المريض كما يحصل كبار السن. نادرا ما يفعل سوى أعراض الوظيفية تزداد سوءا مع مرور الوقت.
انظر أيضًا
[عدل]المراجع
[عدل]- ^ Michael K Hehir; Nicholas J Silvestri (1 May 2018). "Generalized Myasthenia Gravis: Classification, Clinical Presentation, Natural History, and Epidemiology". Neurologic Clinics (بالإنجليزية). 36 (2): 253–260. DOI:10.1016/J.NCL.2018.01.002. ISSN:0733-8619. PMID:29655448. QID:Q52588382.
- ^ قاموس المورد، البعلبكي، بيروت، لبنان.
- ^ Conti-Fine BM, Milani M, Kaminski HJ (2006). "Myasthenia gravis: past, present, and future". J. Clin. Invest. ج. 116 ع. 11: 2843–54. DOI:10.1172/JCI29894. PMC:1626141. PMID:17080188.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Jaretzki A, Barohn RJ, Ernstoff RM؛ وآخرون (2000). "Myasthenia gravis: recommendations for clinical research standards. Task Force of the Medical Scientific Advisory Board of the Myasthenia Gravis Foundation of America". Neurology. ج. 55 ع. 1: 16–23. PMID:10891897. مؤرشف من الأصل في 2010-03-04. اطلع عليه بتاريخ أكتوبر 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) وExplicit use of et al. in:|مؤلف=(مساعدة)صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب ج د Scherer K, Bedlack RS, Simel DL. (2005). "Does this patient have myasthenia gravis?". JAMA. ج. 293 ع. 15: 1906–14. DOI:10.1001/jama.293.15.1906. PMID:15840866.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Bedlack RS, Sanders DB. (2000). "How to handle myasthenic crisis. Essential steps in patient care". Postgrad Med. ج. 107 ع. 4: 211–4, 220–2. PMID:10778421. مؤرشف من الأصل في 2008-01-19.
- ^ باتريك جيه، ليندستروم J. الذاتية استجابة لمستقبلات أستيل. العلوم (1973) 180:871-2.
- ^ ا ب Losen M, Stassen MH, Martínez-Martínez P؛ وآخرون (2005). "Increased expression of rapsyn in muscles prevents acetylcholine receptor loss in experimental autoimmune myasthenia gravis". Brain. ج. 128 ع. Pt 10: 2327–37. DOI:10.1093/brain/awh612. PMID:16150851.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Scherer K, Bedlack RS, Simel DL. (2005). "Does this patient have myasthenia gravis?". JAMA. ج. 293 ع. 15: 1906–14. DOI:10.1001/jama.293.15.1906. PMID:15840866.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب Baets، M.H. (1993). Myasthenia gravis. DRD Press. ص. 158. ISBN:3805547366.
{{استشهاد بكتاب}}: الوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة) - ^ Leite MI, Jacob S, Viegas S؛ وآخرون (يوليو 2008). "IgG1 antibodies to acetylcholine receptors in 'seronegative' myasthenia gravis". Brain. ج. 131 ع. Pt 7: 1940–52. DOI:10.1093/brain/awn092. PMC:2442426. PMID:18515870. مؤرشف من الأصل في 2020-03-25.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Seybold ME (1986). "The office Tensilon test for ocular myasthenia gravis". Arch Neurol. ج. 43 ع. 8: 842–3. PMID:3729766.
- ^ de Kraker M, Kluin J, Renken N, Maat AP, Bogers AJ (2005). "CT and myasthenia gravis: correlation between mediastinal imaging and histopathological findings". Interact Cardiovasc Thorac Surg. ج. 4 ع. 3: 267–71. DOI:10.1510/icvts.2004.097246. PMID:17670406.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Thieben MJ, Blacker DJ, Liu PY, Harper CM Jr, Wijdicks EF (2005). "Pulmonary function tests and blood gases in worsening myasthenia gravis". Muscle Nerve. ج. 32 ع. 5: 664–667. DOI:10.1002/mus.20403. PMID:16025526.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب ج Warrell، David A (2003). Oxford Texbook of Medicine — Fourth Edition — Volume 3. Oxford. ص. 1170. ISBN:0-19852787-X.
{{استشهاد بكتاب}}: الوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة) - ^ Téllez-Zenteno JF, Hernández-Ronquillo L, Salinas V, Estanol B, da Silva O (2004). "Myasthenia gravis and pregnancy: clinical implications and neonatal outcome". BMC Musculoskeletal Disorders. ج. 5: 42. DOI:10.1186/1471-2474-5-42. PMC:534111. PMID:15546494. مؤرشف من الأصل في 2015-09-24. اطلع عليه بتاريخ 2008-07-10.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Losen M, Martínez-Martínez P, Phernambucq M, Schuurman J, Parren PW, DE Baets MH (2008). "Treatment of myasthenia gravis by preventing acetylcholine receptor modulation". Ann N Y Acad Sci. ج. 1132: 174–9. DOI:10.1196/annals.1405.034. PMID:18567867.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Juel VC. (2004). "Myasthenia gravis: management of myasthenic crisis and perioperative care". Semin Neurol. ج. 24 ع. 1: 75–81. DOI:10.1055/s-2004-829595. PMID:15229794.
- ^ Calhoun R؛ وآخرون (1999). "Results of transcervical thymectomy for myasthenia gravis in 100 consecutive patients". Annals of Surgery. ج. 230 ع. 4: 555–561. DOI:10.1097/00000658-199910000-00011. PMC:1420904. PMID:10522725.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة) - ^ "What is Myasthenia Gravis (MG)?". Myasthenia Gravis Foundation of America. مؤرشف من الأصل في 2010-09-23.
وصلات خارجية
[عدل]- والوهن العضلي الوبيل المؤسسة الأمريكية
- الوهن العضلي الوبيل للرابطة (أنغام) في المملكة المتحدة وجمهورية أيرلندا
- والوهن العضلي الوبيل التحالف من كندا
| وهن عضلي وبيل في المشاريع الشقيقة: | |
| |
