ورم العصب السمعي
| ورم العصب السمعي | |
|---|---|
| Vestibular schwannoma | |
ورم العصب السمعي ثنائي الجانب في مريض يعاني من النوع الثاني من الورم العصبي الليفي
| |
| معلومات عامة | |
| الاختصاص | طب الأنف والأذن والحنجرة |
| من أنواع | شفاني، ومرض |
| الموقع التشريحي | عصب دهليزي قوقعي |
| تعديل مصدري - تعديل | |
ورم العصب السمعي هو ورمُ حميد داخل قحفي (داخل جمجمة الرأس) ينشأ من الخلايا المكونة لمادة (الميالين) –مادة مغلفة للخلايا العصبية- المحيطة بالعصب الدهليزي القوقعي (العصب القحفي الثامن). هو نوع من أنواع الأورام الشفانية الناشئة عن خلايا (شوان) المنتجة لمادة الميالين التي تحافظ على العزل الكهربائي للخلايا العصبية الطرفية.[1] يتم تشخيص حوالي 3000 حالة سنويا في الولايات المتحدة الأمريكية. معظم الأبحاث المنشورة مؤخرا تشير أن نسبة الإصابة بورم العصب السمعي تزداد بسبب التطورات في تقنيات التصوير بالرنين المغناطيسي. دراسات أجريت في الدنمارك تم نشرها عام 2004 تظهر أن نسبة الإصابة 11.5 لكل مليون. معظم حالات ورم العصب السمعي يتم تشخيصها في المرضى الذين أعمارهم بين 30 و 60 عاما. الرجال والنساء يتأثرون بنفس المقدار.[2] تسمية الورم باسم ورم العصب السمعي تسمية خاطئة حيث أن الورم نادرا ما يؤثر على الجزء السمعي من العصب الثامن، وأيضا لأن الورم ينشأ من خلايا شوان المحيطة بالعصب وليس من خلايا العصب ذاتها. التسمية الصحيحة هي ورم دهليزي شفاني.
الأعراض والعلامات[عدل]
«ورم العصب السمعي ينمو بشكل تدريجي خلال سنوات، بمعدل 1-2 ملم كل سنة. يزداد حجمه في منطقة نشوئه، وعندما يكبر قد يضغط على نسيج الدماغ الطبيعي المحيط به. لا يغزو الورم نسيج الدماغ لكن بفعل الضغط يؤثر عليه، العمليات الحيوية اللازمة للمحافظة عل الحياة قد تتعرض للخطر في حالة الأورام الكبيرة التي قد تؤثر بضغط كبير على جذع الدماغ والمخيخ. ويوصف الورم أنه صغير (أقل من 1.5سم) متوسط (من 1.5 سم إلى 2.5 سم) أو كبير الحجم (أكبر من 2.5 سم).» الأعراض المبكرة قد لا تستدعي الانتباه؛ حيث يتم اعتبارها من التغيرات الاعتيادية مع تقدم العمر، أو تعزى للتعرض للضجيج، مما يؤدي لتأخر التشخيص. في 90% من الحالات يكون أول عرض هو فقدان السمع في أذن واحدة، مترافق مع طنين في تلك الأذن. فقدان السمع بالعادة يكون تدريجي ويسوء ببطئ، مع العلم أنه قد يحصل فجأة في بعض الحالات. قد يصاحب ما سبق شعور بالامتلاء في الأذن المتأثرة. الورم يؤثرعادة على الجزء المسؤول عن التوازن من العصب الثامن، لذلك أعراض عدم التوازن وعدم الثبات أو حتى الشعور بالدوار قد تحصل أثناء نمو الورم، لكن، أحيانا باقي أجزاء جهاز التوازن تعادل الضرر وقد لا يحصل أي من تلك الأعراض. الأورام الكبيرة قد تضغط على العصب القحفي الخامس (العصب ثلاثي التوائم) وذلك قد يؤدي لخدران وتنميل في الوجه، بشكل دائم أو متقطع. أيضاً، قد يضغط الوم على العصب القحفي السابع (العصب الوجهي)، لكن لا يتعرض المرضى بالعادة لضعف أو شلل في الوجه. قد يحصل أحيانا ارتفاع الضغط داخل الدماغ بسبب الورم قد يؤدي إلى صداع، ترنح في المشي واضطراب في التفكير (تشويش) بالإضافة للتقيؤ، هذا قد يكون من المضاعفات المهددة للحياة ويحتاج لعلاج عاجل. الأورام الكبيرة التي تضغط جذع الدماغ قد تؤثر على الأعصاب القحفية المحلية، والعصب القفحي السابع نادرا ما يتم ضغطه. إصابة العصب ثلاثي التوائم قد يؤدي إلى فقدان الإحساس في الوجه والفم في نفس جهة الورم. ونادراً ما يصاب العصبان القحفيان التاسع (العصب البلعومي اللساني) والعاشر (العصب المبهم)، ولكن قد تؤدي إصابتهما إلى فقد بعض ردود الفعل الطبيعية للعصبين. قد تؤدي الأورام الكبيرة لارتفاع الضغط داخل الجمجمة، بما يرتبط به من أعراض مثل الصداع، والقيء، وتغير في الوعي.
فقدان السمع[عدل]
أحد العقبات الضخمة في التعامل مع الورم العصبي السمعي هو الاحتفاظ بالسمع/ أو إعادة التأهيل بعد فقدان السمع. فقدان السمع هو العرض الأكثر شيوعا في المرضى الذين يعانون من ورم عصبي سمعي ويؤثر على جميع الفئات العمرية. فقدان السمع يؤثر على نوعية الحياة بغض النظر عن الخيار المختار للعلاج، ويمكن أن يكون فقدان السمع جزئي أو كلي (قد يتم فقدان السمع من جهة واحدة فقط) يمكن لفقدان السمع تعطيل الحياة الاجتماعية والمهنية للشخص، وقد يساهم في الشعور بالاكتئاب والشعور بالعزلة. يمكن إعادة تأهيل السمع من خلال استخدام المعينات السمعية وأجهزة مساعدة للسمع، مما يساعد على تعزيز قدرة الفرد على التواصل مع الآخرين (عن طريق الهاتف أو شخصيا) وتتحسن حياة الفرد بشكل ملحوظ. وعادة ما يسبب الورم العصبي السمعي فقدان السمع الحسي العصبي، وهذا يعني وجود ضرر في الأذن الداخلية (القوقعة) أو ضرر بالممرات العصبية التي تصل بين الأذن الداخلية والدماغ. وفقدان السمع الحسي العصبي يؤدي إلى انخفاض في مستوى الصوت، وفهم الكلام ووضوح السمع. هناك عدة أنواع من المعينات السمعية التي يمكن أن تساعد فاقدي السمع، وتختلف المعينات باختلاف شدة الحالة. والمعينات السمعية تكون خيارا جيدا إذا تم الحفاظ على بعض السمع في الأذن المتضررة من الورم (فقدان سمعي جزئي). وهذا النوع من المعينات السمعية يشمل جهاز خلف الأذن (BTE)، داخل الأذن (ITE)، في القناة (ITC) وتماما داخل القناة (CIC). هناك أيضا أجهزة سمع متخصصة مفيدة في حالات الصمم من جانب واحد، وتشمل هذه الخيارات CROS، BiCROS وأنظمة phonak CROS، وتعد أجهزة توصيل السمع عن طريق العظم خيار آخر، وتلك الأجهزة تشمل baha، Ponto Pro، Transear، Sound bite، Sophono alpha وTransEar، Sophono، ويمكن أيضا زراعة قوقعة لمن فقد سمعه بشكل كلي في كلتا الأذنين وما زال العصب القوقعي سليما.[3]
التوازن[عدل]
جميع من خضع لمعالجة ورم العصب السمعي يعاني من مشاكل في التوازن و/ أو دوخة إلى حد ما. بالنسبة للبعض، حالة عدم الاستقرار هذه قد تكون معتدلة وملحوظة في ظروف معينة فقط، مثل التجول مع حركات الرأس، أو المشي في الظلام. وبالنسبة لآخرين، قد يكون هناك صعوبة في العمل، أو حتى أداء الأنشطة اليومية العادية مثل القيادة والتسوق والعمل المنزلي وحتى العمل على جهاز الكمبيوتر. يحدث الاتزان نتيجة وظيفة الدماغ المعقدة التي تستخدم ثلاثة أنظمة لإعلام الدماغ أين موضع الجسم في الفضاء، وكيف يتحرك فيما يتعلق بمحيطه. يعمل كل نظام بشكل مستقل وجنبا إلى جنب، لذلك إذا حدث عطل في أحد الأنظمة فإن الأنظمة المتبقية ستساعدك على الحفاظ على التوازن. الحواس الثلاثة الرئيسية التي توفر مدخلات التوازن إلى الدماغ هي: (1) الجهازالدهليزي، وهو جزء التوازن في الأذن الداخلية. يكشف حركة الرأس في الفضاء. (2) الجهاز البصري الذي يوجه الرأس إلى الشيء الذي تقوم برؤيته. (3) استقبال الحس العميق وهو إدراك الجسم بموضع ومحاذاة المفاصل خلال الحركة، وبعبارة أخرى، هل هي ثابتة أم في حركة؟ المعلومات التي يتم إرسالها إلى الدماغ عن طريق أجهزة الاستشعار (proprioceptors) في مفاصل الساقين تساعد الدماغ في انقباض العضلات حول المفاصل لتحقيق الاستقرار. في معظم الوقت، كل أجهزة الاستشعار الثلاثة (النظام الدهليزي في الأذنين، والرؤية والحس العميق) تعمل معا بطريقة متكاملة. عندما يحمّل نظام فوق طاقته (مثل الوقوف على أرض زلقة)، ستكون مستقبلات الحس العميق (proprioceptors) في مفاصل الساقين بلا فائدة، لذلك يقوم الدماغ باستخدام معلومات من النظم البصرية والدهليزية للحفاظ على التوازن (أي انك ستعتمد على نظرك في تحقيق التوازن). أحيانا هذه الأنظمة تعطي معلومات متضاربة، والمثال الأشهر على ذلك هو داء الحركة، فالنظر من النافذة الجانبية للسيارة المتحركة في طريق سريع بسرعة ثابتة، لأن النظام الدهليزي يستشعر التسارع، فإن الأذن الداخلية تخبر الدماغ بأن الجسم لا يتحرك، استقبال الحس العميق ومستشعرات الضغط تخبر الدماغ بأن الجسم لا يتحرك على مقعد السيارة، ولكن الجهاز البصري يقول أن الجسم يتحرك بسرعة 60 ميلا في الساعة، الدماغ يجب أن يكون قادراً على التعامل مع هذا الصراع. إذا لم يحدث ذلك، فإن الشخص يشعر بدوار الحركة. لأن هذه الأنظمة الثلاثة تعطي معلومات متضاربة أحيانا؛ الدماغ يعطي أولوية لبعض الانظمة على حساب الأخرى. عادة النظام الدهليزي في الأذن الداخلية لديه الأولوية القصوى؛ النظام الدهليزي السليم هو دائما على حق ويعطى الاولية الأولى. وتعطى الرؤية الأولوية الثانية في معظم الظروف. ولكن، إذا كانت الأجسام المتحركة تملأ كامل مجال الرؤية، فإن الدماغ يعطي الأولوية الأولى للرؤية.
الطنين[عدل]
الطنين هو إدراك صوت في الأذنين أو الرأس مع عدم وجود مصدر خارجي في الأساس. البعض يسميها «طنين في الأذنين» أو «ضوضاء الرأس». وهذه الحالة شائعة جدا تؤثر على 1من 5 من الناس ولا يوجد لها علاج. ليس كل المرضى الذين يعانون من طنين الأذن لديهم ورم العصب السمعي وليس كل مرضى ورم العصب السمعي يعانون من طنين. ولكن أغلب الحالات تعاني من طنين في الأذن، سواء قبل أو بعد العلاج.[4] ارتفاع الضغط في الأذنين: المرضى بأورام العصب السمعي يشكون أحيانا من شعور بأن آذانهم مسدودة أو «مليئة».[4]
صداع[عدل]
مباشرة بعد عملية جراحة العصب السمعي، من المتوقع الشعور بآلام الرأس في معظم المرضى (المرحلة الحادة) بسبب الشق الذي تم خلال العملية، الاختلافات في ضغط السائل النخاعي، ألم في العضلات، أو حتى ألم التهاب السحايا. ويستجيب عادةً للأدوية المخصصة ويختفي خلال عدة أسابيع. الصداع الذي لا يزال قائما لمدة شهور أو حتى سنوات بعد الجراحة (المرحلة المزمنة) قد يؤثر على حياة الشخص. ويعتبر الصداع أحيانا كعرض لا يقدر الجميع مساوئه عند معالجة الورم العصب السمعي. في المرضى الذين يعانون من الصداع المزمن، الألم في كثير من الأحيان يستمر لفترات طويلة من الزمن، ولا يستجيب دائما بشكل جيد لمختلف العلاجات الطبية والجراحية، نسبة حدوث وأسباب الصداع المزمن بعد العملية الجراحية (POH) غير معروفة، تراوحت الحالات التي تعاني من الصداع بعد العلاج الجراحي للورم العصب السمعي والمبلغ عنها في جمعية المصابين بورم العصب السمعي 2012 ما بين 0٪ إلى 35٪ اعتمادا على نوع نهج الجراحة، التقنية المستخدمة والإبلاغ عن الحالة بعد الجراحة. الصداع المتكرر المصاحب لما بعد العملية قد تمت ملاحظته أكثر عند استخدام نهج تَحْتَ القَذال أو نهج التحت السيني مقارنة بنهج فوق التيهي ونهج الحفرة الوسطى.
آلام في الوجه[عدل]
في الوقت الذي يعرف المريض بان لديه ورم العصب السمعي، يقال له أيضا أن هذا الورم قد يؤثر على العصب الذي يتحكم في حركة الوجه. عمل عضلات الوجه لا يؤخذ بعين الاعتبار في معظم الوقت، وربما يجد المريض صعوبة في فهم العلاقة بين النمو الحميد لورم في العصب السمعي ومقدرته على التاثير على عصب الوجه. في جمعية مرضى ورم العصب السمعي 2012، ذكر 29٪ من المشاركين في الاستبيان ضعف في الوجه أو شلل، والتي كان بعضها قبل والبعض الآخر بعد العلاج. هذا يمثل تحسنا كبيرا مقارنة بالاستبيان الذي تم في عام 1998، والذي كشف أن فقط 59٪ من المرضى كانو راضين عن شكل وجههم. الناس بالكاد يقدرون أهمية عضلات الوجه التي تتيح لهم التعبير عن أنفسهم من خلال الكلام والتعبير العاطفي، طَرْف الأعين وترطيبهما وزيادة نسبة الدموع عند تلقي رسالة أمر من الدماغ بزيادة الدمع، كل هذا من وظائف يتحكم بها العصب الوجهي. الذوق، الإحساس الذي يعكس بدقة الحلو والحامض والمر والخفيف، هو أيضا من وظيفة العصب الوجهي. علاج أورام العصب السمعي قد يؤدي إلى تلف العصب الوجهي - إما بالجراحة أو بالإشعاع. ولكن من الممكن عادة الحفاظ على درجة معينة من وظيفة العصب الوجهي حتى في الحالات التي يكون فيها العصب معني بشكل كبير. بالنسبة لأولئك الذين لديهم تجدد بسيط في العصب، مع وجود بعض الضعف في عضلات الوجه، من الممكن أن يستفيدوا من إعادة التأهيل غير الجراحية لعضلات الوجه.
الأسباب[عدل]


قد يحدث ورم العصب السمعي لأسباب غير معروفة، ولكن هناك مجموعة متزايدة من الأدلة على أن العيوب الفرادية في الجينات الكابتة للورم قد تؤدي إلى ظهور هذه الأورام عند بعض الأفراد. وذكرت دراسات أخرى التعرض للضوضاء الصاخبة كمسبب للورم. وقد أظهرت إحدى الدراسات وجود علاقة بين ورم العصب السمعي وتعرض الرأس والرقبة للإشعاع، وأيضا وجود تاريخ بالإصابة بورم حميد في الغدد جارات الدرق (ورم قريب من الغدة الدرقية والذي يؤثر على عمليات أيض الكالسيوم). هناك خلافات في ناحية تأثير الترددات الراديوية الصادرة عن الهواتف الخلوية على ظهور الورم، ويبقى هذا الامر مبهما. حتى الآن، لم يثبت علميا بأن العوامل البيئية (مثل الهواتف المحمولة أو النظام الغذائي) تسبب هذه الأورام. جمعية أورام العصب السمعي (ANA) توصي مستخدمي الهاتف الخلوي بكثرة باستخدام السماعات لتمكين فصل الجهاز عن الرأس.[5] على الرغم من أن هناك حالة وراثية تسمى الورم العصبي الليفي من النوع الثاني 2 (NF2) التي يمكن أن تؤدي إلى تشكيل أورام العصب السمعي عند بعض الاشخاص، تحدث معظم اورام العصب السمعي بشكل عفوي دون أي دليل للتاريخ العائلي (95٪).[6] ورم العصبي الليفي يحدث في 1 من 30,000 أو 50,000 ولادة. السمة المميزة لهذا الاضطراب هي ورم ثنائي الجانب في العصبين السمعيين. وهذا يخلق إمكانية الصمم الكامل إذا بقيت الأورام تنمو دون أي ردع. منع أو علاج الصمم الكامل الذي قد يصيب هؤلاء الأفراد يتطلب اتخاذ قرارات معقدة. الاتجاه في معظم المراكز الطبية الأكاديمية في الولايات المتحدة هو علاج الورم الأصغر من الاثنين الذي لديه الفرصة الأفضل للحفاظ على السمع. إذا تم الوصول لهذا الهدف، فيمكن أيضا تقديم العلاج للورم الآخر. إذا لم يتم الحفاظ على السمع في العلاج الأولي، يتم مراقبة الورم الثاني فقط، إذا كان الورم ينمو باستمرار، وأصبح مهددا للحياة، أو في حالة فقدان السمع مع مرور الوقت (بسبب نمو الورم)، يتم البدء بالعلاج. هذه الاستراتيجية لديها أعلى فرصة للحفاظ على السمع لأطول وقت ممكن.
التشخيص[عدل]
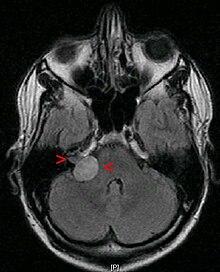

بسبب التقدم الطبي، أصبح لدينا القدرة على تحديد الاورام العصبية السمعية الصغيرة (حتى الأورام المحصورة داخل قناة السمع الداخلية) اختبارات السمع الروتينية قد تكشف عن فقدان السمع والقدرة على تمييز الكلام (المريض قد يسمع الأصوات، ولكن لا يمكنه فهم ما يقال) يجب إجراء تخطيط للسمع لتقييم فعالية السمع في كلتا الأذنين. خسارة السمع في أذن واحدة تدفع الطبيب لاستعمال التصوير بالرنين المغناطيسي. التصوير بالرنين المغناطيسي (MRI) باستخدام الجادولينيوم كمادة لتعزيز التباين هو الاختبار التشخيصي المفضل للكشف عن الورم العصبي السمعي. الصورة المتكونة تكشف بشكل واضح وجود الورم (في حال وجوده)، وهذا الأسلوب بإمكانه تحديد الأورام الصغيرة التي قد تبلغ بضعة ملليمترات في القطر فقط. اختبار استجابة الدماغ السمعية (ويعرف أيضا باسم ABR، BAER، أو BSER) يمكن أن يتم في بعض الحالات. يوفر هذا الاختبار معلومات عن مرور دفعة كهربائية على طول المسار ما بين الأذن الداخلية ومسارات جذع الدماغ. أورام العصب السمعي يمكن أن تتداخل مع مرور هذه النبضات الكهربائية خلال عصب السمع في موقع نمو الورم في القناة السمعية الداخلية، حتى إذا كان السمع في الأساس طبيعيا. هذا يعني إمكانية وجود ورم في العصب السمعي عندما تكون نتيجة الاختبار غير طبيعية. يجب اتباع اختبار استجابة الدماغ السمعية بصورة رنين مغناطيسي في حالة نتيجة فحص غير طبيعية. عند عدم توفر التصوير بالرنين المغناطيسي MRI أو عدم إمكانية تطبيقه، يقترح فحص التصوير المقطعي المحوسب CT لتأكيد التشخيص. الأشعة المقطعية مع تخطيط السمع يقتربان من موثوقية التصوير المغناطيسي في تشخيص أورام العصب السمعي.[7]
العلاج[عدل]
هناك ثلاثة خيارات علاج متاحة للمريض. هذه الخيارات هي المراقبة، إزالة جراحية مجهرية والإشعاع (الجراحة الإشعاعية أو المعالجة بالإشعاع) لتحديد طريقة العلاج يجب أخذ عدة عوامل بعين الاعتبار، بما في ذلك حجم الورم، وموقعه، عمر المريض وصحته الجسدية والأعراض الحالية[7] يعالج حوالي 25٪ من كل الأورام العصبية السمعية عن طريق الإدارة الطبية التي تتألف من الرصد الدوري لحالة المريض العصبية، ودراسات التصوير المسلسل، واستخدام المعينات السمعية عند الحاجة .[8]
المراقبة[عدل]
بما أن الأورام العصبية السمعية أورام حميدة بطيئة النمو، الملاحظة الدقيقة لفترة من الزمن قد تكون مناسبة لبعض من المرضى. عندما يتم اكتشاف ورم صغير عند كبار السن، قد يتطلب مراقبة معدل نمو الورم إذا لم يوجد أعراضاً خطيرة. هناك أدلة من دراسات مبنية على الملاحظة تشير أن العديد من الأورام الصغيرة في كبار السن لا تنمو، مما يسمح بمرقابة تلك الأورام بنجاح. إذا نما الورم، قد يصبح من الضروري العلاج. مثال آخر على مجموعة من المرضى الذين ممكن مراقبتهم هم المرضى الذين يعانون من ورم في أذنهم التي لم تفقد السمع، وخاصة تلك الأورام الذي إذا تم علاجها تفقد السمع لدى الشخص. في هذه المجموعة من المرضى، يستخدم التصوير بالرنين المغناطيسي لمراقبة نمط النمو. يوصى بالعلاج في حالة فقدان السمع أو حجم الورم يصبح مهددا للحياة، مما يسمح للمريض أن يحتفظ بسمعه لأطول فترة ممكنة.[9]
جراحة[عدل]
هناك ثلاثة مناهج جراحية رئيسية لإزالة ورم العصب السمعي:
- خلف السيني/تحت القذال
- الحفرة المتوسطة
- خلال التيهي.
يستند النهج المتبع لكل فرد على عدة عوامل مثل حجم الورم وموقعه ومهارة وخبرة الجراح، وعما إذا كان الحفاظ على السمع هدف. كل نهج جراحي له مزاياه وعيوبه، وحُققت نتائج ممتازة باستخدام كل من التقنيات الثلاث.[9]
الجراحة المجهرية: يتم اللجوء إلى هذه الطريقة عندما نريد: إزالة الورم دون التام، إزالة الورم بشكل قريب من التام أو الإزالة الكلية للورم. تتم إزالة الورم دون التام عندما يصبح مهدداً للحياة أو الوظيفة العصبية. في هذه الحالات يجب مراقبة الورم المتبقي في حال عاد للنمو (حوالي 35٪) إذا نما الورم المتبقي بعد ذلك، فيجب معالجته. تصوير الورم بالرنين المغناطيسي أكثر من مرة على فترات ودراسة تلك الصور مهم لمتابعة معدل النمو المحتمل لأي ورم. إزالة الورم بشكل قريب من التام يتم القيام بهذه العملية في مراكز الخبرة حيث تكون هناك مناطق صغيرة من الورم ملتصقة جدا من العصب الوجهي، والإزالة الكلية للورم تؤدي إلى ضعف في الوجه. القطعة المتبقبية تكون بالعادة اقل من 1٪ من الحجم الأصلي للورم ويشكل خطر إعادة النمو 3٪ تقريبا. الصور الدورية بالرنين المغناطيسي مهمة لمتابعة معدل النمو المحتمل لأي ورم. العديد من الأورام يمكن ازالتها بشكل كامل عن طريق العمليات الجراحية. تقنية العمليات الجراحية المجهرية قللت بشكل كبير من الأخطار المترتبة على الإزالة الكاملة للورم. المحافظة على العصب الوجهي لمنع شلل دائم في الوجه هو المهمة الأساسية لجراحي الاورام العصبية السمعية. الحفاظ على السمع هو هدف مهم للمرضى الذين يعانون من السمع الوظيفي.[10]
نهج خلال التيهي[عدل]
هو النهج المفضل لدى طاقم الجراحة عندما يكون المريض فاقد لسمعه، أو عملية الحفاظ على السمع غير عملية. الشق لهذا النهج يكون خلف الأذن ويكشف القناة السمعية الداخلية والورم بشكل جيد.وهذا يؤدي أيضا إلى فقدان السمع بشكل دائم وكامل في تلك الأذن، ولكن الجراح لديه افضلية وهي معرفة موقع العصب الوجهي قبل تشريح الورم وإزالته. يمكن إزالة أي ورم بغض النظر عن الحجم باستخدام هذا النهج وهذا النهج يتيح أقل احتمال للإصابة بصداع الراس طويل المدى المصاحب لما بعد العمليات.[11]
نهج تحت القذال/خلف السيني[عدل]
الشق لهذا النهج يقع في موقع مختلف قليلا. هذا النهج يخلق فتح في الجمجمة وراء الجزء الخشاء من الأذن، بالقرب من مؤخرة الرأس ومن جانب الورم. الجراح يكشف الورم من الجزء الخلفي، وبالتالي الحصول على رؤية جيدة للورم بالنسبة لجذع الدماغ. عند إزالة أورام كبيرة باستخدام هذا النهج، يمكن أن يكشف العصب الوجهي عن طريق الفتح المبكر للقناة السمعية الداخلية. ويمكن إزالة أي ورم بغض النظر عن حجم ذلك الورم باستخدام هذا النهج. واحدة من المزايا الرئيسية لنهج خلف السيني هو إمكانية الحفاظ على السمع. للأورام الصغيرة، العيب يكمن في الإصابة بصداع الراس طويل المدى المصاحب لما بعد العمليات.[12]
نهج الحفرة المتوسطة[عدل]
هذا النهج هو في موقع شق مختلف بعض الشيء، ويستخدم في المقام الأول لغرض الحفاظ على السمع في المرضى الذين يعانون من أورام صغيرة تقتصر في العادة على القناة السمعية الداخلية. تتم إزالة نافذة صغيرة من العظم فوق قناة الأذن للسماح التعرض للورم من السطح العلوي للقناة السمعية الداخلية، حفاظا على أجزاء الأذن الداخلية.[12]
الإشعاع[عدل]
خيار آخر لعلاج أورام العصب السمعي هو الإشعاع. يمكن تقديم الإشعاع الجسيمي كجلسة واحدة بالجراحة الجسيمية (SRS) أو كمعالجة اشعاعية جسيمية (FSR)مجزأة على عدة جلسات. يتم تنفيذ كل من التقنيات في العيادات الخارجية، التي لا تتطلب التخدير العام أو الإقامة في المستشفى. والغرض من هذه التقنيات هو لوقف نمو الورم مما يتسبب في موت الورم، وهو ما يسمى النخر. هذا العلاج لم يتم دراسته جيدا، وبالتالي فإنه من غير الواضح ما إذا كان أفضل من المراقبة أو الجراحة.[13] في العلاج بجلسة واحدة، يتم توجيه عدة مئات من حزم الاشعاعات الصغيرة إلى الورم، وهذا يؤدي إلى جرعة عالية من الإشعاع إلى الورم وقليلة جدا على هياكل الدماغ المحيطة بها. وقد تمت معالجة العديد من المرضى بهذه الطريقة مع معدلات نجاح عالية. ضعف في الوجه أو خدر على أيدي أطباء الأشعة ذوي الخبرة، يحدث فقط في نسبة صغيرة من الحالات. يمكن الحفاظ على السمع في بعض الحالات مع فرصة أكبر قليلا مع FSR. علاج متعددة الجرعات، FSR، يقدم جرعات صغيرة من الإشعاع على مدى فترة من الزمن، مما يتطلب من المريض العودة إلى مكان العلاج يومياً، من 3 إلى 30 مرة، على مدى عدة أسابيع. كل زيارة تستمر بضع دقائق ومعظم المرضى أحرار في الذهاب إلى أعمالهم اليومية قبل وبعد كل جلسة علاج. وتشير البيانات في وقت مبكر أن FSR قد يؤدي إلى تحسين الحفاظ على السمع بالمقارنة إلى جلسة واحدة SRS. فريق المعالجة يجب أن يتكون من جراح اعصاب و/ أو طبيب اعصاب (جراح الأذن وقاعدة الجمجمة)، واختصاصي الأورام الإشعاعي والفيزيائي. المتابعة بعد SRS وFSR عادة ما تنطوي على التصوير بالرنين المغناطيسي وتخطيط السمع بعد ستة أشهر، سنة واحدة، ثم سنويا لعدة سنوات، ثم كل سنتين أو ثلاث سنوات إلى أجل غير مسمى للتأكد من عدم بدء الورم في النمو مرة أخرى. ينبغي أن يفهم المرضى أن كل أنواع العلاج الإشعاعي للورم العصبي السمعي قد يؤدي إلى «السيطرة على الورم» الذي يؤدي إلى موت الخلايا السرطانية وحدوث النخر. تعني السيطرة على ورم أن نمو الورم قد يبطؤ أو يتوقف، وفي بعض الحالات، الورم قد يتقلص . في الحجم، ولم يتم القضاء التام على الورم في أي من علاجات الورم الاشعاعية، وبعبارة أخرى، الإشعاع لا يقوم بإزالة الورم مثل الجراحة المجهرية. علاوة على ذلك، المرضى يحتاجون إلى متابعة بالتصوير بالرنين المغناطيسي لمدى الحياة . الأورام تحت 2.5 - 3.0 سم، دون اصابة كبيرة لجذع الدماغ، هي أكثر ملاءمة للعلاج الإشعاعي. يمكن أن تحدث آثار جانبية عند تعرض جذع الدماغ للإشعاع، وفي بعض حالات الأورام الكبيرة العلاج الاشعاعي مرفوض . هناك تقارير نادرة من التنكس الخبيث (ورم حميد أصبح خبيث) بعد العلاج الإشعاعي. في بعض الحالات لا يموت الورم ويستمر في النمو، في تلك الحالات، من الضروري اللجوء لعلاج آخر - إما جراحة مجهرية أو أحيانا جرعة أخرى من الإشعاع. ويجب أن يتم إعادة المعالجة كما هو الحال دائما في أيدي الأطباء ذوي الخبرة.
روابط خارجية[عدل]
المراجع[عدل]
- ^ "Acoustic Neuroma". خدمة الصحة الوطنية (المملكة المتحدة). مؤرشف من الأصل في 2017-09-05. اطلع عليه بتاريخ 2013-08-30.
- ^ Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma Basic Overview". ANA Patient Information Booklets: 3.
- ^ Acoustic Neuroma Association (يناير 2013). "Hearing Loss Rehabilitation For Acoustic Neuroma Patients". ANA Patient Information Booklets: 1.
- ^ أ ب Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 4.
- ^ Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 10.
- ^ Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 3.
- ^ أ ب Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 5.
- ^ Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 10–11.
- ^ أ ب Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 6.
- ^ Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 7.
- ^ Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 7–8.
- ^ أ ب Acoustic Neuroma Association (نوفمبر 2013). "Acoustic Neuroma - Basic Overview". ANA Patient Information Booklets: 8.
- ^ Muzevic، D؛ Legcevic، J؛ Splavski، B؛ Cayé-Thomasen، P (16 ديسمبر 2014). "Stereotactic radiotherapy for vestibular schwannoma". The Cochrane database of systematic reviews. ج. 12: CD009897. DOI:10.1002/14651858.CD009897.pub2. PMID:25511415.
| في كومنز صور وملفات عن: ورم العصب السمعي |

