قابلية الجنين للحياة
قابلية الجنين للحياة هي قدرة الجنين على النجاة خارج الرحم.[1]
تعريفات [عدل]
حيث أن المصطلح يستخدم في القانون الدستوري للولايات المتحدة منذ 1973، القابلية للحياة هي قدرة الجنين على البقاء حيًا خارج الرحم بعد الولادة، سواء بشكل طبيعي أو بمساعدة، حين يتم دعمه بالطب الحديث. تعتمد قابلية الجنين للحياة بشكل كبير على نضج أعضاء الجنين، والظروف البيئية.[2] تعرف أخر للقابلية للحياة، هو التوقع بأن جنين ما له فرصة متساوية للنجاة أو عدم النجاة خارج رحم الأم.
وفقًا لموسوعة ويبستر الحرة للقاموس غير المختصر للغة الإنجليزية، تعني قابلية الجنين للحياة الوصول لمرحلة ما من تطور الجنين ليكون قادرا على الحياة خارج الرحم تحت الظروف العادية. تختلف القابلية للحياة بحسب القدرات التكنولوجية والمعدات الطبية والتي تختلف من مكان لآخر في العالم. وبالتالي، لا يوجد عمر حملي موحد لتعريفها.[3]
الحيوية الطبية[عدل]
لا يوجد حد قاطع لنضج الجنين، أو العمر الحملي،أو الوزن الذي يصبح فيه الجنين البشري تلقائياً قابلاً للحياة.
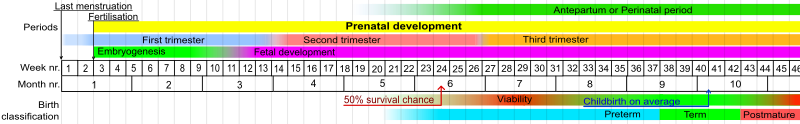
في عام 2013 أجريت دراسة نتج عنها " نسبة قليلة جداً من الولادات تحدث قبل 24 أسبوع من الحمل أي ما يعادل ولادة واحدة من كل 1000 ولادة، و أن النجاة في هذه الحالة نادرة جداً و ينتهي مصير أغلبهم كوفاة جنينية أو ولادة حية متبوعة بوفاة خلال أول 28 يوماً من الولادة، و هو ما يعرف بوفاة الخُدَّج أو وفاة حديثي الولادة ".
أما بالنسبة للولادات التي تحدث خلال أو بعد الاسبوع ال 24 فتبين خلال دراسة أُجريت في عامي 2003 و 2005: " ينجوا ما يعادل (20-35)% من الولادات التي حدثت خلال الاسبوع ال 24 من الحمل ،و 50-70% من الولادات التي حدثت خلال الاسبوع ال 25 من الحمل، و أكثر من 90% ممن يولد في الاسبوع ال 26 و ال 27 من الحمل ".[4]
من النادر أن يعيش طفل وزنه أقل من 500 جرام (17.6 أونصة). تزيد فرصة نجاة الطفل 3-4% كل يوم بين الأسبوعين 23 و24 من الحمل، و2-3 % كل يوم بين الأسبوع 24 والأسبوع 26. بعد الأسبوع 26 تزيد فرص النجاة بمعدل أبطأ بكثير لأن الفرصة تكون مرتفعة بالفعل.[5]
| الأسابيع المكتملة من الحمل عند الولادة | 21 وأقل | 22 | 23 | 24 | 25 | 26 | 27 | 30 | 34 |
|---|---|---|---|---|---|---|---|---|---|
| فرصة النجاة | 0% | 0-10% | 10-35% | 40-70% | 50-80% | 80-90% | >90% | >95% | >98% |
تعريفات قانونية[عدل]
تدمج التعريفات القانونية وزن المولود مع العمر الحملي أحياناً.[6][7][8]
المحكمة العليا للولايات المتحدة[عدل]
نصت المحكمة العليا للولايات المتحدة في 1973 أن القابلية للحياة (أي النقطة الزمنية التي ربما يصبح الجنين عندها قادر على الحياة خارج رحم الأم وإن كان بمساعدات صناعية)[9] تحدث تقريبًا عند 7 شهور من الحمل (28 أسبوع) ولكنها قد تحدث مبكرًا، حتى عند الأسبوع 24. أصبح تعريف الأسبوع 28 جزءًا من "هيكل أثلاث الحمل" حيث يرمز للنقطة التي أصبحت عندها "مصلحة الدولة الملزمة" (في ظل مذهب التدقيق الصارم) في الحفاظ على الحياة المحتملة يمكن السيطرة عليها، مما يسمح للدولة بحرية بتنظيم وحتى حظر الإجهاض بعد الأسبوع الثامن والعشرون. عدلت المحكمة التالية في 1992 "هيكل أثلاث الحمل"، بما يسمح للدولة بتنظيم الإجهاض بطرق لا تضع "عبء لا داعي له" على حق الأم في الإجهاض في أي وقت قبل وصول الجنين لقابلية الحياة، بناءً على التطور التكنولوجي بين 1973 و1992، تم فصل مصطلح القابلية للحياة قانونيًا عن الخط المتشدد بـ28 أسبوع، تاركا المجال مفتوحًا بالاعتماد على التكنولوجيا المتاحة في وقت الولادة وحكم تشريعات الولاية.
قانون حماية الرضع المولودين على قيد الحياة 2002[عدل]
في 2002، أصدرت الحكومة الأمريكية قانون حماية الرضع المولودين على قيد الحياة. فبينما قد يكون الجنين حيًا أو غير حي في الرحم، يوفر هذا القانون تعريفًا قانونيًا لحياة الإنسان عندما لا يكون في الرحم. حيث يعرف "المولود على قيد الحياة" كما يلي "الخروج أو الاستخراج الكامل لذلك الطفل من الأم، في أي مرحلة من مراحل تطوره، على أن يتنفس بعد خروجه أو استخراجه أو لديه قلب ينبض، أو نبض في الحبل السري، أو حركة واضحة للعضلات الإرادية"[10] ويؤكد أن أي مما سبق هي تصرفات الشخص البشري الحي. في حين أن الآثار المترتبة على هذا القانون في تحديد قابلية الحياة قد لا يتم استكشافها بالكامل،[11] في الممارسة الفعلية يُنصح الأطباء والممرضات بعدم إنعاش الأطفال المولودين عند الأسبوع 22 أو أقل، أو وزنهم أقل من 400 جرام، أو لديهم انعدام الدماغ، أو تم تشخيصهم بشكل مؤكد بمتلازمة باتو أو متلازمة إدوارد.[12][13]
قانون الولايات الأمريكية[عدل]
تمتلك 43 ولاية قوانين تمنع الإجهاض بعد الوصل للعمر الحملي القابلية للحياة. بعض الولايات تسمح للأطباء التحديد بأنفسهم إذا كان الجنين حيًا. تطلب بعض الولايات من الأطباء إجراء اختبارات لإثبات أن الجنين لم يصل للقابلية للحياة بعد وتطلب من العديد من الأطباء توثيق النتائج. أصبح إجراء التوسيع السليم والاستخراج نقطة محورية في الخلاف حول الإجهاض،[14] بسبب الاعتقاد بأنه يتم استخدامه غالبا بعد الوصول للقابلية للحياة.[15] تم تجريم ذلك الإجراء في أغلب الظروف بقانون الإجهاض في 2003، الذي أيدته المحكمة العليا للولايات المتحدة.
حد البقاء[عدل]
حد البقاء هو العمر الحملي الذي يمتلك فيه الطفل المولود مبكرًا فرصة 50% للنجاة على المدى الطويل خارج الرحم. بدعم وحدات العناية المركزة لحديثي الولادة، انخفض حد البقاء منذ 50 عامًا، إلا أنه لم يتغير في الـ12 سنة الأخيرة.[16][17] حاليًا يعتبر حد البقاء عند حوالي 24 أسبوع رغم أن نسبة وقوع إعاقات كبيرة تظل مرتفعة عند هذه النقطة.[18][19] لا يقوم أطباء الأطفال حديثي الولادة عمومًا بتوفير العناية المركزة للأطفال المولودين عند 23 أسبوع، وإنما بدءًا من 26 أسبوع.[20][21][22]
اعتبارًا من 2006، يُعتقد أن أصغر طفلين نجوا من الولادة المبكرة هما جيمس إلغين جيل (المولود في 20 مايو 1987 في أوتاوا، أونتاريو، كندا، عند عمر حملي 21 أسبوع و5 أيام)،[23][24] وأميليا تايلور (الناتجة عن تلقيح صناعي، والمولودة في 24 أكتوبر 2006 في ميامي، فلوريدا، عند عمر حملي 21 أسبوع و6 أيام).[25][26] ولد الطفلان بعد أقل بقليل من 20 أسبوع من التخصيب (أو عمر حملي 22 أسبوع). عند الولادة، كان طول تايلور 9 بوصة (22.86 سم) ووزنها 283 جرام (10 أونصات).[25] وعانت من مشاكل هضمية وتنفسية، إلى جانب نزف دماغي وخرجت من المستشفي في 20 فبراير 2007.[25] في 2013، كانت تايلور في روضة الأطفال وعند النهاية الصغرى لمنحنى النمو الطبيعي مع بعض التأخر في النمو.[27]
تُعرّف الولادة المبكرة على أنها ولادة أطفال أحياء قبل اكتمال 37 أسبوع من الحمل.[28] توجد 3 أنواع من الولادات المبكرة: مبكرة للغاية (أقل من 28 أسبوعًا)، ومبكرة جدًا (28 إلى 32 أسبوعًا)، وولادة مبكرة معتدلة إلى متأخرة (32 إلى 37 أسبوعًا).[28]
العوامل التي تؤثر على فرصة النجاة[عدل]
توجد العديد من العوامل التي تؤثر على فرصة نجاة الطفل. العاملان الجديران بالذكر هما السن والوزن.العمر الحملي للطفل (عدد الأسابيع المكتملة من الحمل) وقت الولادة ووزن الطفل (يستخدم أيضًا كمقياس للنمو) يؤثران على قدرة الطفل على النجاة. عوامل أخرى مهمة تشمل العرق والجنس. لوزن معين، يملك الأطفال السود فرصة نجاة أكبر بقليل من الأطفال البيض، فيما يملك الأطفال من باقي العروق فرص نجاة تقع بين الاثنين. الرضع الذكور أقل نضجًا بقليل ولديهم خطورة أكبر بقليل للموت مقارنة بالإناث
مشاكل صحية عديدة تؤثر كذلك على قدرة الجنين على النجاة. على سبيل المثال، مشاكل التنفس، والتشوهات الخلقية، ووجود أمراض أخرى شديدة بالأخص العدوى، تهدد نجاة الطفل حديث الولادة.
تلعب صحة الأم دورًا هامًا في قدرة الطفل على النجاة. يبطئ مرض السكري في الأم (إذا لم يكن تحت السيطرة) من نضج الأعضاء، أبناء مثل أولئك الأمهات لديهم نسبة وفاة أكبر. ارتفاع ضغط الدم الشديد قبل الشهر الثامن من الحمل قد يسبب تغيرات في المشيمة، ما يقلل وصول التغذية و/أو الأكسجين إلى الجنين مسببًا مشاكل قبل وبعد الولادة
تمزق الأغشية الباكر قبل الأسبوع 24 من الحمل مع فقدالسائل السلوي يقلل بشدة فرص الطفل في النجاة، حتى إذا وُلد بعدها بكثير.
كفاءة المؤسسة التي يولد فيها الطفل - إذا كانت المستشفى توفر خدمات العناية الحرجة لحديثي الولادة، وإذا كانت مؤسسة من المستوى الأول في العناية بصدمات الأطفال، وتوافر الكورتيكوستيرويد والأدوية الأخرى في المؤسسة، وخبرة وعدد الأطباء والممرضات في قسمي الولادة والأطفال حديثي الولادة. كل ذلك له تأثير محدود ولكن هام على قابلية الجنين للحياة.[29][30][31][32]
انظر أيضًا[عدل]
مراجع[عدل]
- ^ Moore, Keith L.; Persaud, T. V. N. (1998). "Prematurity+is+one+of+the+most+common+causes+of+morbidity"&dq="Prematurity+is+one+of+the+most+common+causes+of+morbidity"&ei=lPzISYHyK4mqMqTGzOwN&pgis=1&redir_esc=y The Developing Human: Clinically Oriented Embryology (بالإنجليزية). Saunders. ISBN:9780721669748. Archived from the original on 2020-08-08.
- ^ (2012). Fetal Viability. [ONLINE] Available at: http://www.reference.md/files/D005/mD005328.html. [Last Accessed 15 November 2012]. [وصلة مكسورة] نسخة محفوظة 2018-10-05 على موقع واي باك مشين.
- ^ Breborowicz، G. H. (2001). "Limits of fetal viability and its enhancement". Early pregnancy (Online). ج. 5 ع. 1: 49–50. PMID:11753511.
- ^ March of Dimes --> Neonatal Death Retrieved on November 10, 2014. In turn citing: نسخة محفوظة 12 سبتمبر 2015 على موقع واي باك مشين.
- ^ (). What are the chances that my baby will survive?. [ONLINE] Available at: http://www.spensershope.org/chances_for_survival.htm. [Last Accessed 14 November 2012]. [وصلة مكسورة] نسخة محفوظة 2019-12-14 على موقع واي باك مشين.
- ^ Li، Z؛ Zeki, R؛ Hilder, L؛ Sullivan, EA (2012). "Australia's Mothers and Babies 2010". Perinatal statistics series no. 27. Cat. no. PER 57. Australian Institute of Health and Welfare National Perinatal Statistics Unit, Australian Government. مؤرشف من الأصل في 2017-03-25. اطلع عليه بتاريخ 2013-07-04.
- ^ Mohangoo AD, Blondel B, Gissler M, Velebil P, Macfarlane A, Zeitlin J (2013). Wright، Linda (المحرر). "International comparisons of fetal and neonatal mortality rates in high-income countries: should exclusion thresholds be based on birth weight or gestational age?". PLoS ONE. ج. 8 ع. 5: e64869. DOI:10.1371/journal.pone.0064869. PMC:3658983. PMID:23700489.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) صيانة الاستشهاد: دوي مجاني غير معلم (link)CS1 maint: Multiple names: authors list (link) - ^ Royal College of Obstetricians؛ Gynaecologists UK (أبريل 2001). "Further Issues Relating to Late Abortion, Fetal Viability and Registration of Births and Deaths". Royal College of Obstetricians and Gynaecologists UK. مؤرشف من الأصل في 2013-11-05. اطلع عليه بتاريخ 2013-07-04.
- ^ Roe v. Wade, 410 U.S. 113, 160, 93 S.Ct. 705, 730 (1973).
- ^ House Report 107-186 - BORN-ALIVE INFANTS PROTECTION ACT OF 2001
- ^ Sayeed، SA (أكتوبر 2005). "Baby doe redux? The Department of Health and Human Services and the Born-Alive Infants Protection Act of 2002: a cautionary note on normative neonatal practice". Pediatrics. ج. 116 ع. 4: e576–85. DOI:10.1542/peds.2005-1590. PMID:16199687.
- ^ Powell، Traci (2012). "Decisions and Dilemmas Related to Resuscitation of Infants Born on the Verge of Viability". NAINR. ج. 12 ع. 1: 27–32. DOI:10.1053/j.nainr.2011.12.004. مؤرشف من الأصل في 2017-07-15. اطلع عليه بتاريخ 2015-10-08.
- ^ Kattwinkel، J (2010). "Neonatal resuscitation: 2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care". Pediatrics. ج. 126 ع. 400: e1400–e1413. DOI:10.1542/peds.2010-2972E. مؤرشف من الأصل في 2018-06-21. اطلع عليه بتاريخ 2015-10-08.
- ^ Guttmacher.org Abortion Incidence and Services in the United States in 2000 نسخة محفوظة 18 مارس 2016 على موقع واي باك مشين.
- ^ Franklin Foer (1997). Fetal Viability. [ONLINE] Available at: http://www.slate.com/articles/news_and_politics/the_gist/1997/05/fetal_viability.html. [Last Accessed 14 November 2012]. نسخة محفوظة 2018-09-11 على موقع واي باك مشين.
- ^ Fergus Walsh (11 أبريل 2008). "Prem baby survival rates revealed". BBC News. مؤرشف من الأصل في 2009-02-14. اطلع عليه بتاريخ 2008-05-11.
- ^ "Early baby survival 'unchanged'". BBC News. 9 مايو 2008. مؤرشف من الأصل في 2009-02-13. اطلع عليه بتاريخ 2008-05-11.
- ^ Kaempf JW، Tomlinson M، Arduza C، وآخرون (2006). "Medical staff guidelines for periviability pregnancy counseling and medical treatment of extremely premature infants". Pediatrics. ج. 117 ع. 1: 22–9. DOI:10.1542/peds.2004-2547. PMID:16396856. مؤرشف من الأصل في 2011-03-24. - in particular see TABLE 1 Survival and Neurologic Disability Rates Among Extremely Premature Infants
- ^ Morgan MA، Goldenberg RL، Schulkin J (2008). "Obstetrician-gynecologists' practices regarding preterm birth at the limit of viability". J. Matern. Fetal. Neonatal. Med. ج. 21 ع. 2: 115–21. DOI:10.1080/14767050701866971. PMID:18240080.
- ^ Vavasseur C، Foran A، Murphy JF (2007). "Consensus statements on the borderlands of neonatal viability: from uncertainty to grey areas". Ir Med J. ج. 100 ع. 8: 561–4. PMID:17955714.
All would provide intensive care at 26 weeks and most would not at 23 weeks. The grey area is 24 and 25 weeks gestation. This group of infants constitute 2 per 1000 births.
- ^ Kaempf et al. (2006) Table of neo-natologists resuscitation advice showing gestation ages at which they have neutral positions whether they would or would not recommend resuscitation. نسخة محفوظة 29 سبتمبر 2012 على موقع واي باك مشين.
- ^ Roe v. Wade, 410 U.S. 113 (1973) ("viability is usually placed at about seven months (28 weeks) but may occur earlier, even at 24 weeks.") Retrieved 2007-03-04. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-03-29. اطلع عليه بتاريخ 2020-09-22.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ "Powell's Books - Guinness World Records 2004 (Guinness Book of Records) by". مؤرشف من الأصل في 2018-12-02. اطلع عليه بتاريخ 2007-11-28.
- ^ "Miracle child". مؤرشف من الأصل في 2007-12-09. اطلع عليه بتاريخ 2007-11-28.
- ^ أ ب ت "Most-premature baby allowed home". بي بي سي نيوز. 21 فبراير 2007. مؤرشف من الأصل في 2017-09-10. اطلع عليه بتاريخ 2007-05-05.
- ^ Baptist Hospital of Miami, Fact Sheet نسخة محفوظة 2009-03-26 على موقع واي باك مشين. (2006).
- ^ Kirkey، Sharon (29 مارس 2013). "Fate of the fetus: As politicians debate, science reveals more and more about what happens during pregnancy". Postmedia News. مؤرشف من الأصل في 2018-06-21. اطلع عليه بتاريخ 2013-06-05.
- ^ أ ب Preterm birth نسخة محفوظة 06 مارس 2018 على موقع واي باك مشين.
- ^ NIH Study Reveals Factors That Influence Premature Infant Survival, Disability, April 16, 2008 News Release - National Institutes of Health (NIH) نسخة محفوظة 20 يونيو 2018 على موقع واي باك مشين.
- ^ Glass، H. C.؛ Costarino، A. T.؛ Stayer، S. A.؛ Brett، C؛ Cladis، F؛ Davis، P. J. (2015). "Outcomes for Extremely Premature Infants". Anesthesia & Analgesia. ج. 120 ع. 6: 1337–1351. DOI:10.1213/ANE.0000000000000705.
- ^ Mortality and Acute Complications in Preterm Infants - Preterm Birth - NCBI Bookshelf نسخة محفوظة 2020-04-30 على موقع واي باك مشين.
- ^ "Premature Babies May Survive at 22 Weeks if Treated, Study Finds" (بالإنجليزية الأمريكية). Archived from the original on 2020-04-16. Retrieved 2020-08-08.
