ولادة مبكرة
| ولادة مبكرة | |
|---|---|
 طفل مبتسر على جهاز التنفس الاصطناعي في وحدة عناية مركزة لحديثي الولادة
| |
| تسميات أخرى | طفل مبتسر، طفل خديج، ولادة سابقة لأوانها |
| معلومات عامة | |
| الاختصاص | طب التوليد، طب الأطفال |
| من أنواع | ولادة |
| الأسباب | |
| الأسباب | غالبا غير معروف[1] |
| عوامل الخطر | السكري، ارتفاع ضغط الدم، ولادات متعددة، سمنة، نحافة، عدد من الالتهابات المهبيلة، داء بطني،التدخين، التوتر[1][2][3] |
| المظهر السريري | |
| الأعراض | ولادة طفل في عمر حملي أقل من 37 أسبوعا[4] |
| المضاعفات | شلل دماغي، إعاقة النمو، صمم، ضعف البصر[4] |
| الإدارة | |
| الوقاية | بروجستيرون[5] |
| العلاج | كورتيكوستيرويد، التدفئة بتلامس جلد الأم الدافئ، رضاعة طبيعية، دعم التنفس، علاج العدوى[1][6] |
| حالات مشابهة | إجهاض، وولادة جنين ميت |
| الوبائيات | |
| انتشار المرض | ~15 million a year (12% of deliveries)[1] |
| الوفيات | 805,800[7] |
| التاريخ | |
| وصفها المصدر | الموسوعة السوفيتية الأرمينية، المجلد الأول |
| تعديل مصدري - تعديل | |
الولادة المبكرة والمعروفة أيضًا باسم الولادة المبتسرة(بالإنجليزية: preterm birth) هي ولادة طفل في عمر حملي أقل من 37 أسبوعًا.[4] ويُعرف هؤلاء الأطفال بالمبتسرين أو الخُدّج.[4] وتشمل أعراض الولادة المبكرة تقلصات الرحم، ضغط بمنطقة الحوض، ظهور دموي و اندفاع سائل من المهبل.[8] ويكون الأطفال المُبتسرين أو الخدج عُرضة بشكل أكبر للإصابة بالشلل الدماغي، والتأخر في النمو، ومشاكل في السمع والبصر.[4] وتزداد هذه المخاطر كلما كانت الولادة أكثر تبكيرا.[4]
غالبا ما يكون سبب الولادة المبكرة غير معروف.[1] إلا أن عوامل الخطر تشمل إصابة الأم بمرض السكري، ارتفاع ضغط الدم، السمنة، النحافة، الحمل بأكثر من طفل، وجود عدد من الالتهابات المهبلية، التدخين، التوتر النفسي وغيرها.[1][2] ومن المستحسن طبيا عدم تحريض المخاض قبل 39 أسبوعا إلا في حالة وجود أسباب طبية تستدعي ذلك،[1] ونفس الأمر ينطبق على العمليات القيصرية.[1] ومن بين الأسباب الطبية التي تستدعي تحريض المخاض مقدمات تسمم الحمل.[9]
بالنسبة للأمهات المعرضات لخطر الولادة المبكرة فإن تناول البروجسترون أثناء الحمل قد يمنع من حدوث الولادة المبكرة.[5] ولا تدعم الأدلة الحالية فائدة الراحة في الفراش.[5][10] وتشير التقديرات إلى أن 75٪ من المبتسرين سيقون على قيد الحياة إذا ما تلقوا العلاجات المناسبة، ويزداد أمل النجاة كلما تأخر الطفل في الرحم (أي زاد العمر الحملي).[1] كما أن الكورتيكوستيرويد قد تحسن من النتائج في حالة النساء اللواتي يلدن بين 24 و37 أسبوع.[6][11]
هناك عدد من الأدوية، مثل النيفيدبين، قد تؤخر الولادة بحيث يمكن نقل الأم إلى أماكن تتوفر فيها المزيد من الرعاية الطبية، وذلك يوفر وقت أكبر لعمل الكورتيكوستيرويدات .[12] وبمجرد ولادة الطفل تتضمن رعايته إبقائه دافئا من خلال ملامسة جلد بشري دافئ، ودعم الرضاعة الطبيعية، ومعالجة الالتهابات، ودعم التنفس.[1]
تُعتبر الولادة المبكرة سبب الوفاة الأكثر شيوعا في الرضع في جميع أنحاء العالم.[4] فهناك حوالي 15 مليون طفل مبتسر كل عام (ما يُمثل 5٪-18٪ من حالات الولادة).[1] وما يقرب من 0.5٪ من الولادات تكون ولادات مبكرة للغاية، وهي السبب في معظم وفيات المواليد.[13] وقد ارتفعت معدلات الولادة المبكرة في العديد من البلدان بين التسعينات وعام 2010.[1] وقد تسببت مضاعفات الولادة المبكرة وفاة 0.81 مليون رضيع في 2015 مقارنة بـ 1.57 مليون عام 1990.[7][14] وتبلغ فرصة نجاة الطفل المبتسر المولود في عمر حملي 22 أسبوعا إلى حوالي 6٪، بينما تصل إلى 26٪ في الأسبوع 23، و 55% في الأسبوع 24 و 72% في الأسبوع 25.[15] وتقل فرص النجاة بدون أي صعوبات طويلة الأجل.[16]
العلامات والأعراض[عدل]
تتسبب الولادة المبكرة في مجموعة من المشاكل.[17] وتتلخص الفئتان الرئيسيتان لأسباب الولادة المبكرة في: التحريض المبكر للمخاض والمخاض المبكر التلقائي الحدوث. وتشمل علامات وأعراض الولادة المبكرة تقلصات الرحم، وعلى نقيض المخاض الكاذب، فإن المخاض الحقيقي يصاحبه توسع وتلاشي في عنق الرحم، وظهور دموي، وضغط شديد في الحوض، وآلام في البطن أو الظهر، وكلها مؤشرات على أن الولادة باتت وشيكة الحدوث. وقد يشير اندفاع السائل من المهبل إلى تمزق الأغشية التي تحيط بالطفل، وفي حين أن تمزق الأغشية قد لا يعقبه ولادة، إلا أنه يتعين تحريض الولادة في هذه الحالة بسبب الخوف من العدوى (التهاب المشيماء والسلى) التي تُمثل تهديدًا خطيرًا لكل من الجنين والأم. وفي بعض الحالات يتمدد عنق الرحم في وقت مبكر دون وجود ألم أو إحساس بتقلصات في الرحم، وبالتالي لا يكون لدى الأم علامات تحذير بقرب حدوث المخاض حتى وقت متأخر جدًا من عملية الولادة.
وجدت أحد المراجعات حول استخدام مراقبات الرحم المنزلية الهادفة للكشف عن تقلصات الرحم واحتمالية الولادة المبكرة عند النساء الأكثر عرضة لها أن هذه المراقبات لم تقلل من عدد الولادات المبكرة.[18] وبرغم من أن البحث المتضمن في هذه المراجعة كان ضعيف الجودة إلا أنه أظهر أن المراقبة المنزلية قد تزيد من عدد الزيارات السابقة للوضع الغير مخطط لها وقد تقلل من عدد الأطفال المحجوزين في الرعاية الخاصة مقارنة بالنساء اللاتي يتلقين الرعاية السابقة للولادة.[18]
مضاعفات[عدل]
الوفيات والمراضة[عدل]
تُمثل الولادة المبكرة السبب الرئيسي لوفيات الرضع بمعدل 25٪ في الولايات المتحدة، التي انخفض فيها وبشكل ملحوظ عدد كبير من حالات عدوى الأطفال حديثي الولادة وغيرها من أسباب وفيات الرُضع.[19] كما يتعرض الأطفال المبتسرين لخطر الإصابة بمشاكل صحية مزمنة وخطيرة في حياتهم اللاحقة (كما هو موضح أدناه).
يشار إلى العمر الحملي المبكر الذي تكون فيه فرصة نجاة الرضيع على الأقل 50٪ بما يُعرف باسم "قابلية الجنين للحياة". وبالنظر إلى تحسن وحدات العناية المركزة لحديثي الولادة على مدى السنوات الأربعين الماضية، فقد انخفض حد قابلية الجنين للحياة إلى ما يقرب من 24 أسبوعا.[20][21] ويُلاحظ أن معظم حالات وفيات حديثي الولادة وأن 40٪ من وفيات الرُضع الأكبر سنا قد حدتث في المبتسرين ذوي عمر حملي يتراوح من 20 لإلى 25.9 أسبوع، أي خلال الأثلوث الثاني.[13]
بالنظر إلى زيادة خطر تلف الدماغ وتأخر النمو في حالة ما إذا بقى الطفل المبتسر على قيد الحياة، فإن هناك جدل أخلاقي حول شراسة الرعاية المقدمة لهؤلاء المبتسرين، كما أن قابلية الجنين للحياة أصبحت عاملاً مهما في النقاشات حول موضوع الإجهاض.[22]
مخاطر محددة للأطفال المبتسرين[عدل]
يُظهر المبتسرين عادة علامات ابتسار أو خِداج (عدم اكتمال النضج) جسدية تتناسب عكسيًا مع العمر الحملي، ونتيجة لذلك فهم معرضون لخطر العديد من المشاكل الطبية التي تؤثر على أنظمة الأعضاء المختلفة.
- تشمل المشاكل العصبية انقطاع النفس الخداجي، اعتلال الدماغ الإقفاري ناقص التأكسج، اعتلال الشبكية الخداجي،[23] الإعاقة النمائية، فرط أمونيا الدم العابر في حديثي الولادة، الشلل الدماغي والنزيف داخل البطين، ويؤثر الأخير على 25٪ من الأطفال المبتسرين المولودين عادة قبل الأسبوع 32 من الحمل.[24] وعادةً لا يؤدي نزيف الدماغ البسيط إلى مضاعفات دائمة، إلا أن النزيف الشديد غالباً ما يؤدي إلى تلف في الدماغ أو حتى الموت.[24] ارتبطت مشاكل النمو العصبي بنقص هرمونات الغدة الدرقية لدى الأم، في وقت لا تتمكن فيه الغدة الدرقية للمولود من تلبية احتياجاته بعد الولادة.[25]
- تنشأ المضاعفات المتعلقة بجهاز الدوران نتيجة فشل القناة الشريانية في الإغلاق بعد الولادة، وهو ما يُعرف باسم القناة الشريانية المفتوحة.
- تشيع أيضا مشاكل الجهاز التنفسي لا سيما متلازمة الضائقة التنفسية لدى الرضع (والتي كانت تسمى سابقاً مرض غشاء الهيالين) في المبتسرين، وهناك مشكلة أخرى تتمثل في خلل التنسج القصبي الرئوي (والذي كان يُعرف سابقا بمرض الرئة المزمن في الطفولة).
- كذلك يمكن أن تنشأ مشكلات هضمية واستقلابية في شكل نقص سكر الدم في حديثي الولادة، صعوبات التغذية، كساح المبتسرين، نقص كالسيوم الدم، الفتق المغبني، والالتهاب المعوي القولوني الناخر.
- تشمل مضاعفات الدم كل من فقر الدم الخداجي، نقص الصفيحات، وفرط بيليروبين الدم (اليرقان) الذي يمكن أن يؤدي إلى اليرقان النووي .
- العدوى لاسيما الإنتان، وذات الرئة، وعدوى الجهاز البولي
وجدت دراسة أجريت على 241 طفلا ولدوا في عمر حملي يترواح بين 22 و 25 أسبوعا وهم حاليا في سن المدرسة أن 46% منهم يعانون من إعاقات شديدة أو متوسطة مثل فقدان البصر أو مشاكل التعلم. وأن 34% منهم معاقون بشكل بسيط و20% منهم لا يعانون من أية إعاقات، في حين أن 12% منهم كانوا يعانون من شلل دماغي مدمر.[26][27]
عوامل الخطر[عدل]
من الصعب تحديد الأسباب الدقيقة للولادة المبكرة حيث أنها قد تكون متعددة الأسباب، فالولادة بشكل عام هي عملية معقدة تتضمن عدد من العوامل، وقد تم تحديد أربعة مسارات مختلفة مدعومة بالأدلة يمكن أن تؤدي إلى الولادة المبكرة: التنشيط المبكر لغدد الجنين الصماء، فرط تمدد الرحم (انفصال المشيمة المبكر)، النزيف المستمر، والتهابات/عدوى داخل الرحم.[28]
يُعتبر تحديد النساء اللاتي يواجهن خطر الولادة المبكرة أمرًا مهما بهدف تمكين الخدمات الصحية من توفير الرعاية المخصصة لهؤلاء النساء لتأخير الولادة حتي يتم التأكد من أنهن في أفضل الأماكن المجهزة لإتمام عملية الولادة (مثل مستشفى ملحق بها وحدة رعاية خاصة لحديثي الولادة). وقد تم اقتراح أنظمة لتقييم المخاطر كطريقة ممكنة لتحديد هؤلاء النساء، ومع ذلك فلا يوجد أي بحث في هذا المجال، لذا ليس من الواضح ما إذا كانت هذه الأنظمة ستطيل من فترة الحمل وتخفّض أعداد الولادات المبكرة أم لا.[29]
عوامل الأمومة[عدل]
| عامل الخطر | خطر نسبي <br/> أو نسبة الأرجحية [30] |
مجال ثقة 95 ٪ <br/> [30] |
|---|---|---|
| العرق الأسود | 2.0 | 1،8-2،2 |
| أصل فليبيني [31] | 1.7 | 1،5-2،1 |
| زيادة أو نقصان مؤشر كتلة الجسم | 0.96 | ،66-1،4 |
| زيادة كبيرة أو صغيرة في وزن الحمل | 1.8 | 1،5-2،3 |
| قصر الأم | 1.8 | 1،3-2،5 |
| تاريخ سابق لولادة مبكرة تلقائية | 3.6 | 3،2-4،0 |
| التهاب المهبل البكتيري | 2.2 | 1،5-3،1 |
| ترجثم البول | 1.1 | 0،8-1،5 |
| التهاب اللثة | 1.6 | 1،1-2،3 |
| تدني الوضع الاجتماعي والاقتصادي | 1.9 | 1،7-2،2 |
| قصر عنق الرحم | 2.9 | 2،1-3،9 |
| الكلاميديا | 2.2 | 1،0-4،8 |
| الداء البطني | 1.4 [32] | 1.2-1.6 [32] |
تم تعيين عدد من العوامل المصاحبة لخطر الولادة المبكرة كأن تكون الأم أقل من 18 سنة، [33] كذلك يمكن لطول الأم ووزنها أن يكون لهما دورا.[34]
علاوة على ذلك فإن النساء السود في الولايات المتحدة والمملكة المتحدة تزداد فيهن معدلات الولادة المبكرة بنسبة تتراوح بين 15 و 18٪، أي أكثر من الضعف مقارنة بالنساء البيض، كما يواجه الفلبينيون زيادة مخاطر احتمالية الولادة المبكرة، ويُعتقد أن ما يقرب من 11-15٪ من الفلبينيين الذين ولدوا في الولايات المتحدة قد ولدوا مبكرا (مقارنة بـ 7.6% للآسيويين الآخرين و7.8% للبيض).[35] ويمكن الاستدلال على زيادة خطر الولادة المبكرة لدى الفلبينيينات باحتلال الفلبين المرتبة الثامنة بين أعلى معدلات الولادة المبكرة في العالم، وهي الدولة الوحيدة الغير أفريقية بين هذه الدول العشر.[36] ولا يُرى هذا التعارض خلال المقارنة مع المجموعات الآسيوية الأخرى أو المهاجرين من أصل أسباني ويبقى الأمر غير مفسر.[33]
تُشكل المدة الفاصلة بين حمل وآخر فرقا محسوبا، حيث أن النساء اللواتي يحملن خلال فترة ستة أشهر أو أقل من تاريخ الولادة السابقة يزداد لديهن احتمال الولادة المبكرة ضعفين.[37] وقد أعطت الدراسات حول طبيعة العمل والمجهود البدني نتائج متضاربة، ولكن يُحتمل أن ترتبط الولادة المبكرة بحالات الإجهاد والعمل الشاق ذو الساعات الطويلة.[33]
ارتبط تاريخ الإجهاض التلقائي أو الإجهاض الجراحي بزيادة صغيرة في احتمالة الولادة المبكرة، مع ارتفاع خطر حدوثها بزيادة حالات الإجهاض، على الرغم من أنه من غير الواضح ما إذا كانت الزيادة ناتجة عن الإجهاض أم عن طريق زيادة عوامل الخطر المربكة (مثل الوضع الاجتماعي والاقتصادي).[38] ولم يظهر ارتفاع خطر ملحوظ في النساء اللاتي أنهين الحمل بشكل طبي .[39] كما أن الحمل الغير مرغوب فيه أو الغير مرتب له يُمثل أيضا عامل خطر في الولادة المبكرة.[40]
تُعتبر تغذية الأم الكافية أمرا بالغ الأهمية، فالنساء المتدنيات في مؤشر كتلة الجسم يكن في خطر متزايد للولادة المبكرة.[41] بجانب أنهن قد يعانين من نقص في الفيتامينات والمعادن، ويُنظر إلى أن التغذية الكافية ضرورية لنمو الجنين، كما أن اتباع نظام غذائي منخفض الدهون المشبعة والكوليسترول قد يساعد في تقليل خطر الولادة المبكرة.[42] لا تؤدي السمنة مباشرة إلى الولادة المبكرة، [43] إلا أنها ومع ذلك ترتبط بمرض السكري وارتفاع ضغط الدم، وهي أمراض تُمثل عوامل خطر في حد ذاتها.[33] كما أنه في بعض الحالات قد يعاني هؤلاء النسوة من حالات طبية كامنة (مثل تشوهات الرحم وارتفاع ضغط الدم والسكري) طويلة الأمد.
لدى النساء المصابات بالداء البطني زيادة في خطر حدوث الولادة المبكرة، [32] كما يزداد ارتفاع هذا الخطر عندما يكون المرض غير مشخّص وبالتالي غير مُعَالج.[3]
كذلك ترتبط الحالة الاجتماعية بخطر حدوث الولادة المبكرة، وقد كشفت دراسة أجريت على 25373 حالة حمل في فنلندا أن الأمهات الحوامل بدون زواج كانت لديهن ولادات مبكرة أكثر من الأمهات المتزوجات (P = 0.001).[44] وقد ارتبط الحمل خارج الزواج بشكل عام بزيادة 20٪ من إجمالي النتائج السلبية، حتى خلال الوقت الذي قدمت فيه فنلندا رعاية الأمومة والطفولة بشكل مجاني، كما كشفت دراسة أجريت في كيبيك على 720،586 مولود من عام 1990 إلى عام 1997 عن تراجع مخاطر الولادة المبكرة في الرضع الذين كانت أمهاتهم متزوجات قانونيا مقارنة بالرضع الذين كانت أمهاتهم غير متزوجات.[45]
كذلك يُعتبر التعديل الوراثي عاملا في سببية الولادة المبكرة، وقد ساعد علم الوراثة على فهم لماذا تزداد الولادات المبكرة في الفلبين، حيث أن لدى الفلبينيين انتشارًا كبيرًا للطفرات التي تساعدهم على الاستعداد للولادة المبكرة.[35] وقد تم إثبات زيادة خطر الولادة المبكرة خلال وعبر الأجيال، [46] دون أن يتم تحديد أي جين.
يرتبط ضعف الخصوبة بالولادة المبكرة، فالأزواج الذين تأخر الحمل لديهم لأكثر من عام (مقابلة بأولئك الذين كان لديهم حمل خلال أقل من عام من الزواج) كان لديهم نسبة أرجحية معدلة للولادة المبكرة 1.35 ( 95% من مجال الثقة 1.22-1.50).[47] وفي الحمل بعد إجراء التلقيح الصناعي تزداد مخاطر الولادة المبكرة أكثر من الحمل التلقائي بعد أكثر من سنة من المحاولة، مع نسبة أرجحية معدلة 1.55 (95٪ من مجال الثقة 1.30-1.85).[47]
عوامل أثناء الحمل[عدل]
اعتبرت أدوية الخصوبة التي تحفز المبيض على إطلاق العديد من البويضات والتلقيح الصناعي ونقل الأجنة المتعددة عوامل مهمة في الولادة المبكرة، كما تزيد الحالة الطبية للأم من خطر الولادة المبكرة، ويحدث تحريض للمخاض في كثير من الأحيان لأسباب طبية، مثل ارتفاع ضغط الدم الحملي، [48] مقدمات الارتعاج،[49] مرض السكري في الأم، [50] الربو، أمراض الغدة الدرقية، وأمراض القلب.
في بعض الحالات تمنع العيوب التشريحية لدى الأم من إكتمال فترة الحمل، فمثلا بعض النساء لديهن عنق رحم ضعيف أو قصير[48] (أقوى مؤشرات الولادة المبكرة) [51][52][53] كما أن النساء اللواتي يعانين من نزيف مهبلي أثناء الحمل معرضات بشكل أكبر للولادة المبكرة، في حين أن النزيف في الأشهر الثلاثة الأخيرة من الحمل قد يكون علامة على الانفصال المبكر للمشيمة أو حالات المشيمة المنزاحة، وهي حالات غالبا ما تحدث مبكرا، حتى أن النزيف المبكر الذي لا ينتج عن هذه الحالات يرتبط أيضا بمعدل ولادة مبكرة أعلى.[54] كذلك النساء اللواتي لديهن كميات غير طبيعية من السائل الأمنيوسي، سواء بالزيادة (استسقاء سلوي) أو النقصان (قلة السائل السلوي) معرضات أيضا للخطر.[33] كما أن الحالة الذهنية للمرأة لها أهمية أيضا، فقد تم ربط القلق [55] والاكتئاب بالولادة المبكرة.[33]
يزيد الاستخدام المفرط أثناء الحمل لكل من التبغ والكوكايين والكحول من فرصة الولادة المبكرة. ويُعتبر التبغ أكثر المخدرات تعاطيا خلال فترة الحمل ويسهم بشكل كبير في انخفاض الوزن عند الولادة.[56] كما أن الأطفال الذين يعانون من العيوب الخلقية هم أكثر عرضة للولادة المبكرة.[57] ويؤثرالتدخين المباشر أو السلبي قبل الحمل على احتمالية الولادة المبكرة. وقد نشرت منظمة الصحة العالمية دراسة دولية حول ذلك في مارس 2014.[58] كما يرتبط وجود الأجسام المضادة للغدة الدرقية بارتفاع خطورة الولادة المبكرة بنسبة احتمالات 1.9 و 95٪ فاصل ثقة قدره 1.1-3.5.[59]
توصلت مراجعة منهجية أجريت عام 2004 لـ30 دراسة حول الارتباط بين عنف الشريك الحميم ونتائج الولادة إلى أن الولادة المبكرة وغيرها من النتائج الضارة كوفاة الرضيع كانت أعلى بين النساء الحوامل اللواتي تعرضن للإيذاء مقارنة بالنساء اللاتي لم يتعرضن له.[60] كذلك تبين أن الطريقة الثقافية النيجيرية للتدليك البطني تتسبب في الولادة المبكرة لـ 19٪ بين النساء الحوامل في نيجيريا، بالإضافة إلى العديد من النتائج السلبية الأخرى للأم والطفل.[61] ولا ينبغي الخلط بين هذا التدليك وبين التدليك الذي يجريه معالج تدليك مدرّب ومُرخّص بالكامل أو من قبل أشخاص مهمين مدرّبين على توفير التدليك أثناء الحمل، وقد ثبت أن لهذا النوع من التدليك أثناء الحمل العديد من النتائج الإيجابية، بما في ذلك الحد من الولادة المبكرة، وانخفاض الاكتئاب والكورتيزول والقلق.[62]
العدوى[عدل]
يتناسب تواتر العدوى في المبتسرين تناسبا عكسيًا مع العمر الحملي، وترتبط عدوى المفطورة التناسلية بزيادة خطر الولادة المبكرة والإجهاض التلقائي.[63] تنشأ العدوي بالكائنات المعدية الدقيقة إما بصعودها من المهبل أو قدومها عبر الدم أو أن تكون علاجية المنشأ (عن طريق إجراءات طبيه كفحص الجهاز التناسلي دون تعقيم جيد) أو مرتدة من قناة فالوب، وقد تصل إلى المساحة الموجودة بين السلى والمشيماء، والسائل السلوي والجنين. وقد يؤدي التهاب المشيماء والسلى أيضا إلى الإنتان، وترتبط عدوى الجنين بالولادة المبكرة وبالتسبب في إعاقة كبيرة على المدى الطويل بما في ذلك الشلل الدماغي.[64]
نظرا لانتشار معدل الولادة المبكرة بين النساء السود في الولايات المتحدة والمملكة المتحدة، فقد اُقترح أن يكون هناك تفسيرًا لذلك، فمن المفترض أن التهابات المهبل البكتيرية قبل أو أثناء الحمل قد تؤثر على الاستجابة الالتهابية التي تؤدي إلى الولادة المبكرة. كما يُمكن للحالة المعروفة باسم التهاب المهبل بالهوائيات أن تُشكل عامل شديد الخطورة في الولادة المبكرة؛ هذا وقد فشلت العديد من الدراسات السابقة في الاعتراف بالفرق بين التهاب المهبل بالهوائيات والبكتيريا المهبلية، وهو ما قد يفسر بعض التناقض في النتائج.[65] كما ترتبط عدوى داء المبيضات الغير معالجة بالولادة المبكرة.[66]
وجدت مراجعة حول تناول المضادات الحيوية الوقائية (التي تعطى للوقاية من العدوى) في الأثلوث (الثُلث) الثاني والثالث من الحمل (من 13إلى 42 أسبوعاً) انخفاضًا في عدد الولادات المبكرة لدى النساء المصابات بالتهاب المهبل البكتيري، كما قللت هذه المضادات الحيوية أيضا من اندفاع السائل قبل المخاض في حالة الحمل المكتمل، وقللت أيضا من خطر عدوى بطانة الرحم بعد الولادة (التهاب بطانة الرحم)، ومعدلات الإصابة بالمكورات البنية. ومع ذلك لم يكن هناك أي انخفاض لمعدل الولادة المبكرة في النساء الغير مصابات بالتهاب المهبل البكتيري.
ارتبط عدد من العدوى البكتيرية في الأم بالولادة المبكرة، ومن بينها التهاب الحويضة والكلية، تجرثم البول العديم الأعراض، والالتهاب الرئوي، والتهاب الزائدة الدودية، وقد وجدت مراجعة لإعطاء المضادات الحيوية أثناء الحمل لعلاج تجرثم البول العديم الأعراض (عدوى الجهاز البولي بدون أعراض ظاهرة) أن البحث كان منخفض الجودة ولكن ذلك يشير إلى أن تناول المضادات الحيوية قد قلل من أعداد الولادة المبكرة والرضع منخفضي وزن الولادة.[67]
وجدت مراجعة مختلفة انخفاض معدل الولادات المبكرة في الحوامل اللواتي خضعن للفحص الروتيني لعدوى الجهاز التناسلي السفلي مقارنة بأؤلئك اللواتي خضعن للفحص فقط عندما ظهرت عليهن أعراض الالتهابات.[68] كما انخفض عدد الموالد ذوي الوزن المنخفض عند الولادة في النساء اللواتي خضعن للفحص بشكل روتيني. وبالرغم من أن هذه النتائج تبدو واعدة، إلا أن المراجعة كانت مبنية على دراسة واحدة فقط، لذا يلزم إجراء المزيد من الأبحاث في الفحص الروتيني لعدوى الجهاز التناسلي السفلي.[68]
كذلك ظهر ارتباط متكرر بين التهابات دواعم السّن والولادة المبكرة.[69][70] وفي المقابل لا تعتبر العدوى الفيروسية عاملا رئيسيا متسببا في الولادة المبكرة، ما لم يصاحبها استجابة مناعية حُمية كبيرة.[33]
علم الوراثة[عدل]
يعتقد أن هناك مكونًا وراثيًا في الأم يُحدد الولادة المبكرة.[71] وقد بلغت نسبة التوارث التقديري لميعاد الولادة لدى النساء تقريبا 34٪، ومع ذلك فإن حدوث الولادة المبكرة في الأسر لا يتبع نموذج وراثي واضح، وبالتالي دُعمت فكرة أن الولادة المبكرة هي سمة غير مندلية ذات طبيعة متعددة الجينات.[72]
التشخيص[عدل]
بروتين ألفا مكروغلوبولين-1 المشيمي[عدل]
شكل بروتين ألفا مكروغلوبولين-1 المشيمي موضوعا للعديد من التحقيقات التي سعت لتقييم قدرته على التنبؤ بالولادة المبكرة الوشيكة الحدوث في النساء اللاتي يظهر عليهن علامات وأعراض أو شكاوى توحي بالولادة المبكرة.[73][74][75][76][77][78][79] وفي أحد التحقيقات التي قارنت هذا الاختبار باختبار الفيبرونكتين الجنيني وقياس طول عنق الرحم عبر الموجات فوق الصوتية خلال المهبل، فقد تم الإبلاغ عن أن اختبار ألفا ميكروغلوبولين-1 المشيمي هو أفضل مؤشر على الولادة المبكرة الوشيكة الحدوث خلال 7 أيام من شعور المريضة بعلامات أو أعراض أو شكاوى الولادة المبكرة، وعلى وجه التحديد فقد كانت القيمة التنبؤية الإيجابية للاختبارات هي 76٪ ، 29٪ ، و 30٪ لكل من ألفا ميكروغلوبولين-1 المشيمي والفيبرونكتين الجنيني وقياس طول عنق الرحم على التوالي.[80]
الفيبرونكتين الجنيني[عدل]
أصبح الفيبرونكتين الجنين أيضا علامة حيوية مهمة، ويشير وجوده في إفرازات عنق الرحم أو المهبل إلى أن الحدود بين المشيماء وبطانية الرحم قد تمزقت. وتشير إيجابية الاختبار إلى زيادة خطر الولادة المبكرة، كما أن سالبية الاختبار لها قيمة تنبؤية عالية.[33] وقد تبين أن 1٪ فقط من الحالات المشكوك فيها بالولادة المبكرة يلدن في الأسبوع التالي عندما كان الاختبار سلبي.[81]
الموجات فوق الصوتية[عدل]
أصبح الموجات فوق الصوتية التوليدية مفيدة في تقييم عنق الرحم لدى النساء المعرضات لخطر الولادة المبكرة. فطول عنق الرحم الأقل من 25 مم أثناء أو قبل 24 أسبوعا من عمر الحمل يُعتبر التعريف الأكثر شيوعا لضعف عنق الرحم .[82]
التصنيف[عدل]
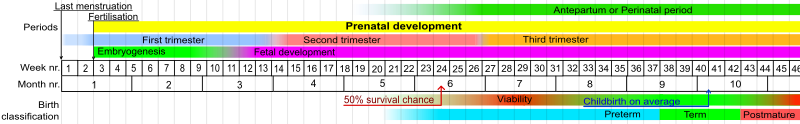
يُمثل التعريف المعتاد للولادة المبكرة في البشر بأنها الولادة في عمر حملي أقل من 37 أسبوعًا كاملاً.[83] ففي الجنين البشري الطبيعي تنضج العديد من أجهزة جسمه ما بين 34 و 37 أسبوعًا، ويصل الجنين إلى مرحلة النضج الكافي بنهاية هذه الفترة. وأحد أهم الأعضاء الرئيسية التي تتأثر تأثرا كثيرا بالولادة المبكرة هي الرئتين، فالرئتان هما من آخر الأعضاء التي تنضج في الرحم، وبسبب ذلك يقضي العديد من الأطفال المبتسرين أول أياهم بعد الولادة على أجهزة التنفس الاصطناعية. لذلك يوجد تداخل كبير بين الولادة المبكرة والابتسار أو الخِداج (عدم اكتمال النضج). وبشكل عام فإن الأطفال المولودين مبكرا يكونون مبتسرين، في حين أن الأطفال المكتملي العمر الحملي يكونون ناضجين. كما أن الأطفال المبتسرين الذين يولدون قبل 37 أسبوعاً لا يعانون من مشاكل ابتسار إذا كانت رئتاهم قد صنّعت مادة الفاعل بالسطح الرئوي بشكل كافي، مما يسمح للرئتين بالتمدد خلال التنفس، ويمكن خفض عواقب الابتسار إلى حدٍّ ما باستخدام العقاقير لتسريع نضج الجنين وكذلك من خلال منع الولادة المبكرة.
الوقاية[عدل]
تهدف الجهود التاريخية في المقام الأول إلى تحسين صحة ونجاة الخدج، لكن هذه الجهود لم تقلل من حدوث الولادة المبكرة. ويُنظر إلى التدخلات الأولية المتزايدة الموجهة نحو جميع النساء، والتدخلات الثانوية الموجهة نحو تقليل المخاطر القائمة على أنها إجراءات تحتاج إلى تطوير وتنفيذ لمنع المشاكل الصحية للرضع والأطفال المبتسرين.[84] ويُعتبر حظر التدخين أمر فعال في خفض عدد الولادات المبكرة.[85]
قبل الحمل[عدل]
يُمكن أن يقلل اعتماد سياسات مهنية محددة من خطر الولادة المبكرة طبقا لما أظهرته التجربة في تقنيات التلقيح بالمساعدة عندما كان عدد الأجنة المنقولة قليلاً.[84] وقد وضعت العديد من البلدان برامج محددة لحماية النساء الحوامل من الأعمال الخطرة أو النوبات الليلية، وتزويدهن بالوقت اللازم للزيارات السابقة للولادة وإجازة الحمل المدفوعة الأجر. وأظهرت إحدى الدراسات أن الولادة المبكرة لا ترتبط بنوع العمل بل بطول ساعات العمل (أكثر من 42 ساعة في الأسبوع) أو الوقوف لفترات طويلة (أكثر من 6 ساعات في اليوم).[86] كما وُجد أيضا ارتباط بين العمل الليلي والولادة المبكرة.[87] ويُتوقع أن تقلل السياسات الصحية التي تأخذ هذه النتائج بعين الاعتبار من معدل الولادات المبكرة.[84] ويُنصح بتناول حمض الفوليك قبل الحمل للحد من العيوب الخلقية. وهناك دليل كبير على أن الاستخدام المطول لحمض الفوليك (أكثر من عام) قد يقلل فرصة حدوث الولادة المبكرة.[88][89][90] ومن المتوقع أن يفيد الحد من التدخين النساء الحوامل وذريتهم.[84]
أثناء الحمل[عدل]
يمكن أن يبدأ تناول الطعام الصحي في أي مرحلة من مراحل الحمل بما في ذلك التعديلات الغذائية واستخدام مكملات الفيتامينات والإقلاع عن التدخين.[84] كما أن استخدام مكملات الكالسيوم من قِبل النساء اللواتي لديهن نقص في الكالسيوم يقلل من عدد النتائج السلبية بما في ذلك الولادة المبكرة، وتسمم الحمل، ووفيات الأمهات.[91] [ يحتاج التحديث] وتقترح منظمة الصحة العالمية من 1.5إلى 2 غرام يوميا من مكملات الكالسيوم للنساء الحوامل اللواتي لديهن نقص في مستوى الكالسيوم في نظامهن الغذائي.[91] ولم يثبت أن التناول الإضافي لفيتامين سي أو إي يحد من معدلات الولادة المبكرة.[92] وبالرغم أن العدوى اللثوية مرتبطة بالولادة المبكرة، إلا أن التجارب العشوائية لم تظهر أن الرعاية باللثة أثناء الحمل تقلل من معدلات الولادة المبكرة.[84]
فحص النساء منخفضة المخاطر[عدل]
الكشف عن البيلة الجرثومية عديمة الأعراض واتباعه بالعلاج المناسب يقلل من التهاب الحويضة والكلية ويقلل من خطر الولادة المبكرة.[93] وأجريت دراسات مستفيضة لتحديد ما إذا كانت الأشكال الأخرى من الفحص في النساء ذوات الاختطار المنخفض متبوعة بالتدخل المناسب مفيدة ، بما في ذلك: الكشف عن اليوريليتكوما البولية وعلاجها والعقاقير من الفئة ب والبكتريا العقدية المهبلية والتهاب المهبل الجرثومي لم يخفض المعدل الولادة المبكرة.[94]أما الفحص الروتيني بالموجات فوق الصوتية لطول عنق الرحم يحدد المرضى المعرضين للخطر ، ولكن لم يتم إثبات فائدة التطويق ، وتطبيق البروجستيرون قيد الدراسة. ولا ينصح بالكشف عن وجود فيبرونكتين في إفرازات المهبل في هذا الوقت لدى النساء المعرضات لخطر منخفض.[95]
العناية بالنفس[عدل]
تشمل طرق الرعاية الذاتية لتقليل خطر الولادة المبكرة كل من: التغذية المناسبة ، وتجنب الإجهاد ، والبحث عن الرعاية الطبية المناسبة ، وتجنب العدوى ، والتحكم في عوامل خطر الولادة المبكرة (مثل العمل والوقوف لساعات طويلة، والتعرض لأول أكسيد الكربون ، والإساءة المنزلية وغيرها). مراقبة الأس الهيدروجيني المهبلي يتبعه علاج الزبادي أو كليندامايسين إذا كان الرقم الهيدروجيني مرتفعًا جدًا، كلها أشياء تبدو فعالة في تقليل خطر الولادة المبكرة.[96][97] ويبدو أن الدعم الإضافي أثناء الحمل لا يمنع انخفاض الوزن عند الولادة أو الولادة المبكرة.[98]
التقليل من عوامل الخطر الموجودة[عدل]
الحمل المتعدد[عدل]
في حالات الحمل المتعددة ، والتي غالباً ما تنتج عن استخدام تقنية الإنجاب المساعدة ، هناك خطر كبير من الولادة قبل الأوان. يستخدم الحد الانتقائي للحد من عدد الأجنة إلى اثنين أو ثلاثة.[99][100][101]
الحد من الولادة المبكرة العفوية[عدل]
انخفاض نشاط الأم - الراحة في الحوض ، العمل المحدود ، الراحة في الفراش قد يوصى بها رغم عدم وجود دليل على أنها مفيدة مع بعض المخاوف ولكن يمكن أن تصبح ضارة.[102] إن زيادة الرعاية الطبية من خلال زيارات أكثر توتراً وتعليمًا أكبر لم تثبت انخفاض معدلات المواليد قبل الأوان.[95] استخدام المكملات الغذائية مثل أحماض أوميغا 3 الدهنية المتعددة غير المشبعة تعتمد على ملاحظة أن السكان الذين يتناولون كميات كبيرة من هذه العوامل يكون خطر الولادة المبكرة لديهم منخفض ، ويفترض أن هذه العوامل تمنع إنتاج السيتوكينات الالتهابية. أظهرت تجربة عشوائية انخفاضًا كبيرًا في معدلات المواليد المبتسرين ، وهناك مزيد من الدراسات قيد الإعداد.
المضادات الحيوية[عدل]
في حين أن المضادات الحيوية يمكن أن تقضي على التهاب المهبل البكتيري في الحمل، إلا أن هذا لا يبدو أنه يغير من خطر الولادة المبكرة.[103]
البروجستيرونات[عدل]
يمكن لمركبات البروجستيرونات أن ترخي عضلات الرحم وتحافظ على طول عنق الرحم، كما أن لها خصائص مضادة للالتهابات وبالتالي فإن لها آثار يُتوقع أن تكون مفيدة في تقليل الولادة المبكرة. وقد أظهرت تحليلات انخفاض في خطر الولادة المبكرة في نساء خضن ولادات مبكرة بشكل متكررة بنسبة 40-55 ٪.[104][105]
تطويق عنق الرحم[عدل]
يقصر عنق الرحم في المرأة استعدادًا للولادة. ويرتبط القِصر المبكر لعنق الرحم بالولادة المبكرة ويمكن اكتشاف ذلك من خلال التصوير بالموجات فوق الصوتية. ويُمثل تطويق عنق الرحم تدخل جراحي حيث تُوضع خياطة حول عنق الرحم لمنع قصره وتوسعه. أُجريت العديد من الدراسات لتقييم تطويق عنق الرحم، وتبدو العملية مفيدة بشكل أساسي للنساء ذوات عنق الرحم القصير ولديهن تاريخ الولادة المبكرة.[106][107] وبدلا من التطويق الوقائي فإن النساء المعرضات للخطر يمكن مراقبتهن خلال الحمل عن طريق التصوير فوق الصوتي، وعند ملاحظة قصر عنق الرحم يمكن إجراء التطويق.[84]
العلاج[عدل]

يُمكن لحوالي 75 ٪ من مليون حالة وفاة بسبب الولادة المبكرة أن تنجو إذا زودت بالدفء والرضاعة الطبيعية وعلاجات العدوى ودعم التنفس.[108] وإذا كان الطفل يعاني من السكتة القلبية عند الولادة بعمر أقل من 23 أسبوعًا أو وزن أقل من 400 جرام فإنه لا يستدعي القيام بمحاولات لإنعاشه.[109]
تستهدف التدخلات الثالثية النساء اللواتي على وشك الدخول في الولادة المبكرة، أو تمزق الأغشية أو النزيف المبكر. وقد حسن اختبار الفبرونيكتين الجنيني والموجات فوق الصوتية من التشخيص والتقليل من التشخيص الزائف الإيجابية. وفي الوقت الذي تكون فيه العلاجات عاجزة عن إيقاف الولادة المبكرة، حيث يكون هناك توسع متزايد لعنق الرحم بشكل لا يسمح للجنين بالنمو والنضج بشكل أكبر، فإن هذه العلاجات قد تؤجل الولادة بما فيه الكفاية للسماح بإحضار الأم إلى مركز متخصص مجهز وموظفين أكفاء للتعامل مع الولادات المبكرة.[110] وفي المستشفى يتم تزويد النساء بالسوائل الوريدية (لأن الجفاف يمكن أن يؤدي إلى تقلصات الرحم المبكرة).[111]
الستيرويدات[عدل]
قد يمتلك الرضع شيد الابتسار رئة غير مكتملة النضج لأن مادة المؤثر السطحي لا تنتج ، وهذا بدوره يمكن أن يؤدي مباشرة إلى متلازمة الضائقة التنفسية لدي الرضع، وتسمى أيضا مرض غشاء الهيالين. وفي محاولة للحد من هذه النتيجة الخطرة، فغالباً ما يتم إعطاء الأمهات الحوامل اللواتي يعانين من خطر الولادة المبكرة قبل 34 أسبوعاً دورة واحدة من الهرمون القشري السكري، وهو ستيرويد يعبر الحاجز المشيمي ويحفز إنتاج المؤثر السطحي في رئتي الجنين.[11] وينصح الكونغرس الأمريكي لأخصائيي التوليد وأمراض النساء باستخدام الستيرويد حتي 37 أسبوعًا.[11] وتشمل الستيرويدات النموذجية التي يمكن تناولها كل من بيتاميثازون أو ديكساميثازون، في كثير من الأحيان عندما يكون الحمل قد وصل إلى قابلية الجنين للحياة خلال الأسبوع 23.
يمكن إعطاء دورة "انقاذ" ثانية من الستيرويدات قبل 12-24 ساعة من ميعاد الولادة المتوقع وذلك في الحالات التي تكون فيها الولادة المبكرة وشيكة الحدوث. ولا تزال هناك بعض المخاوف بشأن فعالية والآثار الجانبية لهذه الدورة الثانية، لكن عواقب متلازمة الضائقة التنفسية تكون شديدة لدرجة أن الدورة الثانية غالبا ما ينظر إليها على أنها تستحق المخاطرة. تدعم مراجعة كوكرين لعام 2015 استخدام الجرعة المتكررة من الكورتيكوستيرويدات السابقة للولادة في النساء اللواتي ما زلن معرضات لخطر الولادة قبل الأوان سبعة أيام أو أكثر من الدورة الأولى.[112]
تتضائل المضاعفات الوليدية الأخرى بانب الحد من ضمتلازمة الائقة التنفسينة عطريق استخدام الجلستيرويدات ،مثل نزف داخل البطيني ،والتهاب الأمعاء والقولون الناخر ،والقناة الشريانية السالكة .[113] يومكن اعتبار دالورة والاحدة من اللستيرويدات أمرل روتينيا في الولادات المبكرة وإلا أن ناك بعض المخاوف بشأن قابلية تطبيق هذه التوصية للإعدادات منخفضة الموارد ذات المعدلات العالية من العدوى.[113] لوا يزال من غير الواضح ما إذا كان أحد كالستيرويدات و نطريق حقظها ه امزايا على أخرى.[114]
تشمل المخاوف المتعلقة بالآثار الضارة للستيرويدات زيادة خطر العدوى في الأم، وصعوبة السيطرة على مرض السكري، والتأثيرات المحتملة طويلة الأجل على النتائج النمائية العصبية في الرضع. وهناك نقاش مستمر حول الوقت الذي يجب أن تعطى فيه الستيرويدات وطول المدة، وعلى الرغم من عدم وجود إجابة إلا أن هناك إجماع على أن فوائد دورة واحدة من الستيرويدات ما قبل الولادة تفوق إلى حد كبير المخاطر المحتملة.[115][116][117]
المضادات الحيوية[عدل]
يقلل العلاج الروتيني بالمضادات الحيوية لجميع النساء اللاتي يعانين من الولادة المبكرة من خطر إصابة الطفل بالبكتيريا العقدية من الفئة ب ، وقد ثبت أنه يقلل من معدلات الوفيات ذات الصلة.[118]
عندما تتمزق الأغشية بشكل مبكر فإن القائم على عملية التوليد يبحث عن تطور المخاض وعلامات العدوى. وقد تبين أن إعطاء المضادات الحيوية الاتقائية يطيل فترة الحمل ويقلل من المراضة الوليدية مع تمزق الأغشية قبل 34 أسبوعًا.[119] وتوصي الارشادات بتناول أموكسيسيلين أو الاريثروميسين بسبب القلق من التهاب الأمعاء والقولون الناخر (دون أموكيسيلين/حمض الكلافولانيك).[119]
مضادات المخاض[عدل]
هناك عدد من الأدوية التي قد تكون مفيدة في تأخير الولادة من بينها أدوية لاستيرويدية مضادة للالتهابات، وحاصرات قنوات الكالسيوم، وناهضات مستقبلات بيتا 2 [120] ونادرا ما تؤخر مضادات المخاض الولادة أكثر من 24-48 ساعة.[121] ومع ذلك ، قد يكون هذا التأخير كافياً للسماح بنقل الحامل إلى مركز متخصص في إدارة الولادات المبكرة وإعطاء الستيرويدات للحد من عدم نضج الأعضاء في الطفل المبتسر. وتشير التحليلات التلوية إلى أن حاصرات قنوات الكالسيوم ومضاد الأوكسيتوسين يمكن أن تؤخر الولادة بواقع 2-7 أيام، فيما يمكن لناهضات مستقبلات بيتا 2 أن تأخر الولادة مدة 48 ساعة ولكنها تتسبب في لمزيد من الآثار الجانبية.[84][122] ويبدو أنه لا فائدة من كبريتات المغنسيوم في منع الولادة المبكرة.[123] إلا أن استخدامها قبل الولادة يقلل من خطر الإصابة بالشلل الدماغي .[124]
طريقة الولادة[عدل]
إن الاستخدام الروتيني للعمليات القيصرية في الولادات المبكرة وتوقع أن يكون وزن المولود منخفض جدا هو أمر مثير للجدل ، [84][125] ، وربما يتطلب الأمر اتخاذ قرار بشأن طريقة ووقت الولادة على أساس كل حالة على حدة.
رعاية حديثي الولادة[عدل]
تُفيد اللفافات البلاستيكية أو المراتب الدافئة عقب الولادة في إبقاء الرضيع دافئًا خلال طريقه إلى وحدة العناية المركزة لحديثي الولادة.[126] [ يحتاج التحديث] حيث يتم رعايتهم. و يُعرف الأطباء المتخصصون في رعاية الأطفال المرضى جداً أو المبتسرين باسم أخصائي حديثي الولادة. ويتم الاحتفاظ بالأطفال المبتسرين تحت تدفئة مشع أو في حاضنات، وهي أسرة أطفال مغلقة في بلاستيك ومعها معدات تحكم في مناخ الحاضنة مصممة لإبقائها دافئة والحد من تعرضهم للجراثيم. تتضمن الرعاية المركزة لحديثي الولادة قياسًا متطورًا لدرجة الحرارة والتنفس ووظيفة القلب والتشبع بالأكسجين ونشاط الدماغ. وقد تشمل العلاجات السوائل والتغذية من خلال المسار الوريدي ، والتزويد بالأكسجين ، ودعم التهوية الميكانيكية، والأدوية. في البلدان النامية التي قد لا يكون لديها المعدات المتطورة أو حتى الكهرباء اللزمة لتشغيلها، فإنه يمكن للتدابير البسيطة مثل رعاية الكنغر (تسخين جلد الرضيع بتلامسه مع جلد الأم) وتشجيع الرضاعة الطبيعية وتدابير مكافحة العدوى الأساسية أن تقلل بشكل كبير من معدلات المراضة والوفيات قبل الأوان. يمكن أيضًا استخدام مصابيح بيلي لعلاج اليرقان لحديثي الولادة.
يمكن تزويد الرضيع بالماء بعناية لمنع الجفاف مع تجنب الكمات الغير مناسبة لأنها لها مخاطر وآثار جانبية.[127]
أوصت الأكاديمية الأمريكية لطب الأطفال في بيان 2102 بتغذية المبتسرين بحليب طبيعي، وإيجاد "الآثار المفيدة سواء طويلة أو قصيرة الأمد" ، بما في ذلك تدني معدلات الالتهاب المعوي القولوني الناخر.[128] من غير الواضح ما إذا كان إغناء حليب الثدي يحسن النتائج عند الأطفال المبتسر، على الرغم من أنه قد يسرع النمو.[129] وهناك أدلة محدودة لدعم وصف صيغة المبتسرين بعد الخروج من المستشفى.[130]
المآل[عدل]
تبلغ فرصة البقاء على قيد الحياة عند 22 أسبوعًا حوالي 6٪ ، بينما تصل إلى 23 أسبوعًا بنسبة 26٪ و 24 أسبوعًا و 55٪ و 25 أسبوعًا إلى حوالي 72٪. فرص البقاء على قيد الحياة دون صعوبات طويلة الأجل أقل. في العالم المتقدم ، يبلغ معدل البقاء على قيد الحياة حوالي 90 ٪ ، في حين أن معدلات البقاء على قيد الحياة في البلدان منخفضة الدخل تبلغ حوالي 10 ٪.[131]
على الرغم من أن الإعاقة أقرب إلى حدود قابلية البقاء على قيد الحياة ، إلا أن بعض الأطفال سيتكيفون بشكل جيد أثناء الطفولة والمراهقة. تتبعت دراسة كبيرة الأطفال الذين تتراوح أعمارهم بين 22 و 25 أسبوعًا حتى عمر 6 سنوات. ومن بين هؤلاء الأطفال ، كان 46 في المائة منهم يعانون من إعاقات متوسطة إلى حادة مثل الشلل الدماغي أو ضعف البصر أو السمع أو صعوبات التعلم ، و 34 في المائة يعانون من إعاقات خفيفة ، و 20 في المائة لا يعانون من إعاقات. وكان 12 في المئة تعطيل الشلل الدماغي.
مع تحسن البقاء على قيد الحياة ، تحول تركيز التدخلات الموجهة إلى المواليد الجدد إلى الحد من الإعاقات طويلة الأجل ، وخاصة تلك المتعلقة بإصابة الدماغ. بعض المضاعفات المتعلقة بالخداج قد لا تكون واضحة إلا بعد سنوات من الولادة. أظهرت دراسة طويلة الأجل أن مخاطر الإعاقات الطبية والاجتماعية تمتد إلى مرحلة البلوغ وتزداد مع انخفاض سن الحمل عند الولادة وتشمل الشلل الدماغي والإعاقة الذهنية واضطرابات النمو النفسي والسلوك والعاطفة والإعاقة في الرؤية والسمع ، والصرع.[132] وأظهرت اختبارات الذكاء القياسية أن 41 في المائة من الأطفال الذين تتراوح أعمارهم بين 22 و 25 أسبوعًا يعانون من صعوبات في التعلم معتدلة أو شديدة مقارنةً بنتائج الاختبارات لمجموعة من زملاء الدراسة الذين ولدوا في فترة الدراسة كاملة. كما تبين أن مستويات التعليم الأعلى كانت أقل احتمالًا للحصول عليها مع انخفاض عمر الحمل عند الولادة. قد يكون الأشخاص الذين يولدون قبل الأوان أكثر عرضة للإصابة بالاكتئاب عندما يكونون مراهقين.[133] يمكن وصف بعض هذه المشكلات بأنها ضمن المجال التنفيذي وقد تم التكهن بالظهور بسبب نقص الميالين في الفص الجبهي.[134] تُظهر الدراسات التي أجريت على أشخاص ولدوا قبل الأوان وتم التحقيق معهم في وقت لاحق من خلال تصوير الدماغ بالرنين المغناطيسي ، الشذوذ النوعي في بنية الدماغ ونقص المواد الرمادية داخل هياكل الفص الصدغي والمخيخ الذي يستمر حتى سن المراهقة.[135] طوال الحياة ، من المرجح أن يطلبوا الخدمات التي يقدمها المعالجون الفيزيائيون أو المعالجون المهنيون أو معالجو الكلام.
علم الأوبئة[عدل]
تؤدي الولادة قبل الأوان إلى تعقيد ولادة الأطفال في جميع أنحاء العالم والتي تؤثر على 5 ٪ إلى 18 ٪ من الولادات. في أوروبا والعديد من الدول المتقدمة ، يتراوح معدل المواليد قبل الأوان بشكل عام بين 5 و 9٪ ، وفي الولايات المتحدة الأمريكية ارتفع حتى 12-13٪ في العقود الماضية.[136]
نظرًا لأن تحديد الوزن أسهل من عمر الحمل ، تتبع منظمة الصحة العالمية معدلات انخفاض الوزن عند الولادة (أقل من 2500 غرام) ، والتي حدثت في 16.5 بالمائة من الولادات في المناطق الأقل نمواً في عام 2000.[137] وتشير التقديرات إلى أن ثلث هذه المواليد منخفضين الوزن بسبب الولادة المبكرة. يرتبط الوزن عمومًا بسن الحمل ، ومع ذلك ، قد يكون وزن الأطفال ناقصي الوزن لأسباب أخرى غير الولادة المبكرة. إن الولدان ذوي الوزن المنخفض عند الولادة يقل وزنهم عن 2500 غرام (5 رطل 8 أوقية) ومعظمهم من الأطفال الخدج ، لكن ليسوا من الخدج فقط لأنهم يشتملون أيضًا على صغار الأطفال في سن الحمل. يتعرف التصنيف القائم على الوزن أيضًا على وزن الولادة المنخفض جدًا الذي يقل عن 1500 غرام ، ووزن الولادة المنخفض للغاية الذي يقل عن 1000[138] غرام. يولد كل حديثي الولادة تقريبًا في هاتين الفئتين الأخيرتين.
وقد أدت مضاعفات الولادات قبل الأوان إلى وفاة 740،000 في عام 2013 ، انخفاضًا من 1.57 مليون في عام 1990.
المجتمع والثقافة[عدل]
تُمثل الولادة المبكرة عامل تكلفة مهم في الرعاية الصحية بغض النظر عن نفقات الرعاية الطويلة الأجل للأفراد ذوي الإعاقة بسبب الولادة المبكرة. وقد حددت دراسة أجريت عام 2003 في الولايات المتحدة تكاليف حديثي الولادة بمبلغ 224،400 دولار للمولود عند وزن 500-700 غرام مقابل 1000 دولار أمريكي عند وزن 3000 غرام. وتزيد التكاليف بشكل كبير مع انخفاض عمر الحمل والوزن.[139] ووجد تقرير الأكاديمية الوطنية للطب عن الأطفال المبتسرين عام 2007 [140] أن الأطفال المبتسرين المولودين كل عام في الولايات المتحدة والبالغ عددهم 550.000 طفل، يكلفون نحو 26 مليار دولار من التكاليف السنوية، ومعظمها يتعلق بالرعاية في وحدات الرعاية المركزة لحديثي الولادة، لكن الرقم الحقيقي قد يبلغ 50 مليار دولار.[141]
حالات ملحوظة[عدل]
كان جيمس الجين جيل (المولود في 20 مايو 1987 في أوتاوا ، أونتاريو ، كندا) أصغر طفل مبتسر في العالم، حتى حُطم هذا الرقم القياسي عام 2014، وكان عمر جيمس 128 يومًا (21 أسبوعًا و 5 أيام من الحمل) ووزنه 624 غرام (1 رطل 6.0 أونصة)، وقد ظل على قيد الحياة.[142][143]
في عام 2014 ، أصبحت ليلى ستنسرود ، المولودة في سان أنطونيو ، تكساس ، أصغر طفل مبتسر في العالم. حيث ولدت بعمر 21 أسبوعا 4 أيام ووزن 410 غرام (أقل من رطل). وقام كاشف أحمد بإنعاش الطفلة بعد ولادتها. وبحلول نوفمبر 2018 كانت ليلى في مرحلة ما قبل المدرسة وليس لديها أي إعاقات أو مشاكل طبية، باستثناء تأخير بسيط في الكلام.[144]
غالبا ما يشار إلى أميليا تايلور على أنها أكثر طفلة مبتسرة.[145] وقد ولدت في 24 أكتوبر 2006 في ميامي ، فلوريدا ، الولايات المتحدة بعمر 21 أسبوعًا و 6 أيام.[146] وقد خلف هذا التقرير بعض الارتباك حيث أنه تم قياس عمرها الحملي من تاريخ حدوث الحمل (من خلال الإخصاب في المختبر) بدلا من تاريخ آخر دورة شهرية لوالدتها، مما يجعلها تقل أسبوعين من العمر إذا تم حساب الحمل بالطريقة الأكثر شيوعا.[147] وعند ولادتها كان طول أميليا 9 بوصة (22.9 سـم) ووزنها 280 جرام [145] وقد عانت من مشاكل في الجهاز التنفسي والهضمي، جنبا إلى جنب مع نزيف في الدماغ. وقد صُرح لها بالخروج من مستشفى الأطفال المعمداني في 20 فبراير 2007.[145]
احتفظ مادلين مان المولود في عام 1989 بعمر 26 أسبوعًا ووزن 280 جرام وطول 241.3 مم بالرقم القياسي لأصغر طفل مبتسر باق على قيد الحياة.[148] إلا أن كُسر هذا الرقم القياسي في سبتمبر 2004 من قبل روميساء الرحمن، التي وُلدت في نفس المستشفى [149] بعمر 25 أسبوعا، وطول 200 مم ووزن 244 جرام. وقد كانت شقيقتها التوأم أيضا صغيرة بوزن 563 جرام عند الولادة. وقد عانت أمهما خلال فترة الحمل من مقدمات الارتعاج، مما أدى إلى ارتفاع ضغط دمها بشكل خطير تسبب في وضع الجنين في حالة من الإجهاد وتطلب الولادة العاجلة بعملية قيصرية. وقد غادرت التوأم الكبرى المستشفى في نهاية ديسمبر، في حين بقيت الصغرى محجوزة حتى 10 فبراير 2005 وقد زاد وزنها إلى 1.18 كيلو جرام.[150] وفي ما يتعلق بالحالة الصحية بشكل عام، فقد كان على التوأمين الخضوع لعملية جراحية للعيون بالليزر لتصحيح مشاكل الرؤية، وهو أمر شائع بين الأطفال المبتسرين.
نجا أصغر طفل مبتسر في العالم في شباط / فبراير 2009 في مستشفيات وعيادات الأطفال بولاية مينيسوتا في مدينة منيابولس الأمريكية، وهو جوناثان وايتهيل المولود بعمر 25 أسبوعا ووزن قدره 310 جرام، وأُدخل إلى المستشفى في وحدة العناية المركزة لحديثي الولادة لمدة خمسة أشهر، ثم خرج منها.[151]
تشمل الشخصيات التاريخية المبتسرة كل من يوهانس كيبلر (ولد عام 1571 بعمر سبعة أشهر)، إسحاق نيوتن (عام 1642، ووفقا لأمه فقد كان صغيرا بما يكفي ليحتويه كأس كوارت)، ونستون تشرشل (عام 1874 بعمر سبعة أشهر)، وآنا بافلوفا (عام 1885 بعمر سبعة أشهر).[152]
انظر أيضًا[عدل]
- موسمية الولادة
- قتل رحيم للأطفال
- اليوم العالمي للولادات المبكرة
- الجمعية الأوروبية لطب أطفال والعناية المركزة لحديثي الولادة
- ولادة في النعش
- نقص الأكسجين داخل الرحم
- طب حديثي الولادة
- حرز بيشوب
مراجع[عدل]
- ^ أ ب ت ث ج ح خ د ذ ر ز س World Health Organization (نوفمبر 2014). "Preterm birth Fact sheet N°363". who.int. مؤرشف من الأصل في 2015-03-07. اطلع عليه بتاريخ 2015-03-06.
- ^ أ ب "What are the risk factors for preterm labor and birth?". معاهد الصحة الوطنية الأمريكية. 3 نوفمبر 2014. مؤرشف من الأصل في 2015-04-05. اطلع عليه بتاريخ 2015-03-07.
- ^ أ ب "Celiac disease and obstetric complications: a systematic review and metaanalysis". Am J Obstet Gynecol. ج. 214 ع. 2: 225–34. 9 أكتوبر 2015. DOI:10.1016/j.ajog.2015.09.080. PMID:26432464.
- ^ أ ب ت ث ج ح خ "Preterm Labor and Birth: Condition Information". معاهد الصحة الوطنية الأمريكية. 3 نوفمبر 2014. مؤرشف من الأصل في 2015-04-02. اطلع عليه بتاريخ 2015-03-07.
- ^ أ ب ت "What treatments are used to prevent preterm labor and birth?". معاهد الصحة الوطنية الأمريكية. 3 نوفمبر 2014. مؤرشف من الأصل في 2015-04-02. اطلع عليه بتاريخ 2015-03-07.
- ^ أ ب "What treatments can reduce the chances of preterm labor & birth?". معاهد الصحة الوطنية الأمريكية. 11 يونيو 2013. مؤرشف من الأصل في 2015-04-02. اطلع عليه بتاريخ 2015-03-07.
- ^ أ ب GBD 2015 Mortality and Causes of Death، Collaborators. (8 أكتوبر 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. ج. 388 ع. 10053: 1459–1544. DOI:10.1016/s0140-6736(16)31012-1. PMC:5388903. PMID:27733281.
{{استشهاد بدورية محكمة}}:|الأول=باسم عام (مساعدة)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - ^ "What are the symptoms of preterm labor?". معاهد الصحة الوطنية الأمريكية. 11 يونيو 2013. مؤرشف من الأصل في 2015-04-02. اطلع عليه بتاريخ 2015-03-07.
- ^ "What causes preterm labor and birth?". معاهد الصحة الوطنية الأمريكية. 3 نوفمبر 2014. مؤرشف من الأصل في 2015-04-02. اطلع عليه بتاريخ 2015-03-07.
- ^ Sosa، CG؛ Althabe، F؛ Belizán، JM؛ Bergel، E (30 مارس 2015). "Bed rest in singleton pregnancies for preventing preterm birth". The Cochrane Database of Systematic Reviews. ج. 3 ع. 3: CD003581. DOI:10.1002/14651858.CD003581.pub3. PMID:25821121.
- ^ أ ب ت "Antenatal Corticosteroid Therapy for Fetal Maturation". ACOG. أكتوبر 2016. مؤرشف من الأصل في 2016-09-29. اطلع عليه بتاريخ 2016-09-27.
- ^ Haram، K؛ Mortensen، JH؛ Morrison، JC (3 يوليو 2014). "Tocolysis for acute preterm labor: does anything work". The Journal of Maternal-fetal & Neonatal Medicine : The Official Journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstetricians. ج. 28 ع. 4: 1–8. DOI:10.3109/14767058.2014.918095. PMID:24990666.
- ^ أ ب American College of Obstetricians and Gynecologists؛ Society for Maternal-Fetal Medicine (أكتوبر 2017). "Obstetric Care consensus No. 6: Periviable Birth". Obstetrics and Gynecology. ج. 130 ع. 4: e187–e199. DOI:10.1097/AOG.0000000000002352. ISSN:1873-233X. PMID:28937572.
- ^ GBD 2013 Mortality and Causes of Death، Collaborators (17 ديسمبر 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. ج. 385 ع. 9963: 117–171. DOI:10.1016/S0140-6736(14)61682-2. PMC:4340604. PMID:25530442.
{{استشهاد بدورية محكمة}}:|الأول=باسم عام (مساعدة)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - ^ Cloherty and Stark's Manual of Neonatal Care (ط. 8). Lippincott Williams & Wilkins. 2016. ص. 161. ISBN:9781496367495.
- ^ Jarjour، IT (فبراير 2015). "Neurodevelopmental Outcome After Extreme Prematurity: A Review of the Literature". Pediatric Neurology. ج. 52 ع. 2: 143–152. DOI:10.1016/j.pediatrneurol.2014.10.027. PMID:25497122.
- ^ "An overview of mortality and sequelae of preterm birth from infancy to adulthood". The Lancet. ج. 371 ع. 9608: 261–269. 2008. DOI:10.1016/S0140-6736(08)60136-1. ISSN:0140-6736. PMID:18207020.
- ^ أ ب Urquhart، Christine؛ Currell، Rosemary؛ Harlow، Francoise؛ Callow، Liz (15 فبراير 2017). "Home uterine monitoring for detecting preterm labour". The Cochrane Database of Systematic Reviews. ج. 2: CD006172. DOI:10.1002/14651858.CD006172.pub4. ISSN:1469-493X. PMID:28205207.
- ^ "Infant Mortality Statistics from the 2003 Period Linked Birth/Infant Death Data Set". National Vital Statistics Reports. ج. 54 ع. 16. 2006.
- ^ "Medical staff guidelines for periviability pregnancy counseling and medical treatment of extremely premature infants". Pediatrics. ج. 117 ع. 1: 22–29. 2006. DOI:10.1542/peds.2004-2547. PMID:16396856. مؤرشف من الأصل في 2008-03-18. — in particular see TABLE 1 Survival and Neurologic Disability Rates Among Extremely Premature Infants نسخة محفوظة 12 June 2008 على موقع واي باك مشين.
- ^ "Obstetrician-gynecologists' practices regarding preterm birth at the limit of viability". مجلة طب الأمومة والجنين وحديثي الولادة. ج. 21 ع. 2: 115–121. 2008. DOI:10.1080/14767050701866971. PMID:18240080.
- ^ "Limits of Human Viability in the United States: A Medicolegal Review". Pediatrics. ج. 128 ع. 6: 1047–1052. 2011. DOI:10.1542/peds.2011-1689. PMID:22065266.
- ^ Lambert، Scott R.؛ Lyons، Christopher J. (31 أكتوبر 2016). Taylor and Hoyt's pediatric ophthalmology and strabismus. Lambert, Scott R.,, Lyons, Christopher J. (ط. Fifth). Edinburgh. ISBN:9780702066160. OCLC:960162637.
{{استشهاد بكتاب}}: صيانة الاستشهاد: مكان بدون ناشر (link) - ^ أ ب March of Dimes --> Neonatal Death نسخة محفوظة 24 October 2014 على موقع واي باك مشين. Retrieved on November 11, 2014
- ^ "Role of late maternal thyroid hormones in cerebral cortex development: an experimental model for human prematurity". Cerebral Cortex. ج. 20 ع. 6: 1462–75. يونيو 2010. DOI:10.1093/cercor/bhp212. PMC:2871377. PMID:19812240. مؤرشف من الأصل في 2020-03-13.
- ^ "Neurologic and Developmental Disability at Six Years of Age after Extremely Preterm Birth". The New England Journal of Medicine. ج. 352 ع. 1: 9–19. 6 يناير 2005. DOI:10.1056/NEJMoa041367. PMID:15635108. مؤرشف من الأصل في 2013-11-03.
- ^ "Extreme preemies face long-term disabilities". مؤرشف من الأصل في 2010-12-02.
- ^ Behrman, Richard E.; Butler, Adrienne Stith; Outcomes, Institute of Medicine (US) Committee on Understanding Premature Birth and Assuring Healthy (2007). Biological Pathways Leading to Preterm Birth (بالإنجليزية). National Academies Press (US). Archived from the original on 2020-02-13.
- ^ Davey، MA؛ Watson، L؛ Rayner، JA؛ Rowlands، S (22 أكتوبر 2015). "Risk-scoring systems for predicting preterm birth with the aim of reducing associated adverse outcomes". The Cochrane Database of Systematic Reviews. ج. 10 ع. 10: CD004902. DOI:10.1002/14651858.CD004902.pub5. PMID:26490698.
- ^ أ ب Unless otherwise given in boxes, reference is: Van Os، M.؛ Van Der Ven، J.؛ Kazemier، B.؛ Haak، M.؛ Pajkrt، E.؛ Mol، B. W.؛ De Groot، C. (2013). "Individualizing the risk for preterm birth: An overview of the literature". Expert Review of Obstetrics & Gynecology. ج. 8 ع. 5: 435–442. DOI:10.1586/17474108.2013.825481.
- ^ "Archived copy" (PDF). مؤرشف (PDF) من الأصل في 2014-08-08. اطلع عليه بتاريخ 2014-08-08.
{{استشهاد ويب}}: صيانة الاستشهاد: الأرشيف كعنوان (link) - ^ أ ب ت Tersigni، C.؛ Castellani، R.؛ de Waure، C.؛ Fattorossi، A.؛ De Spirito، M.؛ Gasbarrini، A.؛ Scambia، G.؛ Di Simone، N. (2014). "Celiac disease and reproductive disorders: meta-analysis of epidemiologic associations and potential pathogenic mechanisms". Human Reproduction Update. ج. 20 ع. 4: 582–593. DOI:10.1093/humupd/dmu007. ISSN:1355-4786. PMID:24619876.
- ^ أ ب ت ث ج ح خ د "Epidemiology and causes of preterm birth". ذا لانسيت. ج. 371 ع. 9606: 75–84. 2008. DOI:10.1016/S0140-6736(08)60074-4. PMID:18177778.
- ^ Merck. "Risk factors present before pregnancy". Merck Manual Home Edition. Merck Sharp & Dohme. مؤرشف من الأصل في 2010-08-17.
- ^ أ ب "Preterm birth by Filipino women linked to genetic mutational change". مؤرشف من الأصل في 2014-08-11. اطلع عليه بتاريخ 2014-08-08.
- ^ "Smart Parenting: The Filipino Parenting Authority". مؤرشف من الأصل في 2014-08-14. اطلع عليه بتاريخ 2014-08-09.
- ^ "Interpregnancy interval and risk of preterm birth and neonatal death: retrospective cohort study". المجلة الطبية البريطانية. ج. 327 ع. 7410: 313–0. 2003. DOI:10.1136/bmj.327.7410.313. PMC:169644. PMID:12907483.
- ^ "The Care of Women Requesting Induced Abortion" (PDF). Evidence-based Clinical Guideline No. 7. الكلية الملكية لأطباء النساء والتوليد. نوفمبر 2011. ص. 44, 45. مؤرشف من الأصل (PDF) في 2012-05-29. اطلع عليه بتاريخ 2013-05-31.
- ^ "Medical Abortion and the Risk of Subsequent Adverse Pregnancy Outcomes". نيو إنغلاند جورنال أوف ميديسين. ج. 357 ع. 7: 648–653. 2007. DOI:10.1056/NEJMoa070445. PMID:17699814.
- ^ "Intention to become pregnant and low birth weight and preterm birth: a systematic review". Maternal and Child Health Journal. ج. 15 ع. 2: 205–16. فبراير 2011. DOI:10.1007/s10995-009-0546-2. PMID:20012348.
- ^ "The preterm prediction study: association between maternal body mass index (BMI) and spontaneous preterm birth". المجلة الأمريكية لطب النساء والتوليد. ج. 192 ع. 3: 882–886. 2005. DOI:10.1016/j.ajog.2004.09.021. PMID:15746686.
- ^ "Cholesterol Lowering Diet for Pregnant Women May Help Prevent Preterm Birth". المجلة الطبية البريطانية. ج. 331 ع. 7525: 0–e. 2005. DOI:10.1136/bmj.331.7525.0-e. PMC:1283258.
- ^ Tsur، A.؛ Mayo، J. A.؛ Wong، R. J.؛ Shaw، G. M.؛ Stevenson، D. K.؛ Gould، J. B. (27 يوليو 2017). "'The obesity paradox': a reconsideration of obesity and the risk of preterm birth". Journal of Perinatology. ج. 37 ع. 10: 1088–1092. DOI:10.1038/jp.2017.104. ISSN:1476-5543. PMID:28749482.
- ^ "Marriage still protects pregnancy". الكلية الملكية لأطباء النساء والتوليد. ج. 112 ع. 10: 1411–6. 2005. DOI:10.1111/j.1471-0528.2005.00667.x. PMID:16167946.
- ^ "Disparities in pregnancy outcomes according to marital status and cohabitation status". أمراض النساء والتوليد (مجلة). ج. 103 ع. 6: 1300–7. 2004. DOI:10.1097/01.AOG.0000128070.44805.1f. PMID:15172868.
- ^ "Inherited Predisposition to Spontaneous Preterm Delivery". Obstetrics & Gynecology. ج. 115 ع. 6: 1125–33. 2010. DOI:10.1097/AOG.0b013e3181dffcdb. PMID:20502281.
- ^ أ ب "Why do singletons conceived after assisted reproduction technology have adverse perinatal outcome? Systematic review and meta-analysis". Human Reproduction Update. ج. 19 ع. 2: 87–104. 2012. DOI:10.1093/humupd/dms044. PMID:23154145.
- ^ أ ب "The preterm prediction study: the value of new vs standard risk factors in predicting early and all spontaneous preterm births. NICHD MFMU Network". American Journal of Public Health. ج. 88 ع. 2: 233–238. 1998. DOI:10.2105/AJPH.88.2.233. PMC:1508185. PMID:9491013.
- ^ "Pregnancy complications and birth outcomes of pregnant women with urinary tract infections and related drug treatments". Scandinavian Journal of Infectious Diseases. ج. 39 ع. 5: 390–397. 2007. DOI:10.1080/00365540601087566. PMID:17464860.
- ^ "Maternal obesity and diabetes as risk factors for adverse pregnancy outcomes: differences among 4 racial/ethnic groups". American Journal of Public Health. ج. 95 ع. 9: 1545–1551. 2005. DOI:10.2105/AJPH.2005.065680. PMC:1449396. PMID:16118366.
- ^ "Prediction of patient-specific risk of early preterm delivery using maternal history and sonographic measurement of cervical length: a population-based prospective study". Ultrasound in Obstetrics & Gynecology. ج. 27 ع. 4: 362–367. 2006. DOI:10.1002/uog.2773. PMID:16565989.
- ^ "Progesterone and the risk of preterm birth among women with a short cervix". نيو إنغلاند جورنال أوف ميديسين. ج. 357 ع. 5: 462–469. 2007. DOI:10.1056/NEJMoa067815. PMID:17671254.
- ^ Romero R (2007). "Prevention of spontaneous preterm birth: the role of sonographic cervical length in identifying patients who may benefit from progesterone treatment". Ultrasound in Obstetrics & Gynecology. ج. 30 ع. 5: 675–686. DOI:10.1002/uog.5174. PMID:17899585. مؤرشف من الأصل في 2013-01-05.
- ^ "Predictors of preterm birth". International Journal of Gynecology & Obstetrics. ج. 94 ع. 1: 5–11. 2006. DOI:10.1016/j.ijgo.2006.03.022. PMID:16730012.
- ^ "Maternal stress and preterm birth". المجلة الأمريكية لعلم الأوبئة. ج. 157 ع. 1: 14–24. 2003. DOI:10.1093/aje/kwf176. PMID:12505886. مؤرشف من الأصل في 2007-10-08.
- ^ "Moderate Alcohol Drinking and Risk of Preterm Birth". المجلة الأوروبية للتغذية الطبية. ج. 57 ع. 10: 1345–9. 2003. DOI:10.1038/sj.ejcn.1601690. PMID:14506499.
- ^ "The Contribution of Birth Defects to Preterm Birth and Low Birth Weight". أمراض النساء والتوليد (مجلة). ج. 110 ع. 2, Part 1: 318–324. 2007. DOI:10.1097/01.AOG.0000275264.78506.63. PMID:17666606.
- ^ ذا لانسيت 28. März 2014: تأثير التشريعات الخالية من التدخين على صحة الأم والطفل: مراجعة منهجية وتحليل تلوي . تم تسجيل هذه الدراسة مع PROSPERO ، رقم CRD42013003522 نسخة محفوظة 18 يوليو 2014 على موقع واي باك مشين.
- ^ "Significance of (sub)clinical thyroid dysfunction and thyroid autoimmunity before conception and in early pregnancy: A systematic review". Human Reproduction Update. ج. 17 ع. 5: 605–619. 2011. DOI:10.1093/humupd/dmr024. PMID:21622978.
- ^ "Intimate partner violence and birth outcomes: a systematic review". Int J Fertil Womens Med. ج. 49 ع. 4: 159–64. 2004.
- ^ "Abdominal massage: another cause of maternal mortality". Niger J Med. ج. 13 ع. 3: 259–62. 2004. PMID:15532228.
- ^ "Benefits of combining massage therapy with group interpersonal psychotherapy in prenatally depressed women". J Bodyw Mov Ther. ج. 13 ع. 4: 297–303. 2009. DOI:10.1016/j.jbmt.2008.10.002. PMC:2785018. PMID:19761951.
- ^ Lis، R.؛ Rowhani-Rahbar، A.؛ Manhart، L. E. (2015). "Mycoplasma genitalium Infection and Female Reproductive Tract Disease: A Meta-Analysis". Clinical Infectious Diseases. ج. 61 ع. 3: 418–26. DOI:10.1093/cid/civ312. ISSN:1058-4838. PMID:25900174.
- ^ Schendel، D. E. (2001). "Infection in pregnancy and cerebral palsy". Journal of the American Medical Women's Association (1972). ج. 56 ع. 3: 105–108. ISSN:0098-8421. PMID:11506145.
- ^ Donders, G; Bellen, G; Rezeberga, D (2011). "Aerobic vaginitis in pregnancy". BJOG [S.l.: s.n.] 118 (10): 1163–70. دُوِي:10.1111/j.1471-0528.2011.03020.x. ببمد: 21668769
- ^ Roberts، Christine L؛ Algert، Charles S؛ Rickard، Kristen L؛ Morris، Jonathan M (2015). "Treatment of vaginal candidiasis for the prevention of preterm birth: a systematic review and meta-analysis". Systematic Reviews. ج. 4 ع. 1: 31. DOI:10.1186/s13643-015-0018-2. ISSN:2046-4053. PMC:4373465. PMID:25874659.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Smaill، FM؛ Vazquez، JC (7 أغسطس 2015). "Antibiotics for asymptomatic bacteriuria in pregnancy". The Cochrane Database of Systematic Reviews. ج. 8 ع. 8: CD000490. DOI:10.1002/14651858.CD000490.pub3. PMID:26252501.
- ^ أ ب Sangkomkamhang، US؛ Lumbiganon، P؛ Prasertcharoensuk، W؛ Laopaiboon، M (1 فبراير 2015). "Antenatal lower genital tract infection screening and treatment programs for preventing preterm delivery". The Cochrane Database of Systematic Reviews. ج. 2 ع. 2: CD006178. DOI:10.1002/14651858.CD006178.pub3. PMID:25922860.
- ^ "Periodontal Infection and Preterm Birth". مجلة الجمعية الأمريكية لطب الأسنان. ج. 132 ع. 7: 875–880. 2001. DOI:10.14219/jada.archive.2001.0299. PMID:11480640.
- ^ "Pregnancy and Oral Health - United Concordia Dental". مؤرشف من الأصل في 2015-01-20. اطلع عليه بتاريخ 2015-01-19.
- ^ "Heritability of parturition timing: an extended twin design analysis". المجلة الأمريكية لأمراض النساء والولادة. ج. 199 ع. 1: 43.e1–5. 2008. DOI:10.1016/j.ajog.2007.12.014. PMID:18295169. مؤرشف من الأصل في 2020-03-13.
- ^ "Genetic Associations with Gestational Duration and Spontaneous Preterm Birth". نيو إنغلاند جورنال أوف ميديسين. ج. 377 ع. 22: 1156–67. 2017. DOI:10.1056/NEJMoa1612665. PMC:5561422. PMID:28877031.
- ^ Lee SE، Park JS، Norwitz ER، Kim KW، Park HS، Jun JK. قياس 1-microglobulin المشيمة في تفريغ الرحم عنق الرحم لتشخيص تمزق الأغشية " Obstet Gynecol 2007 ؛ 109: 634-640.
- ^ Mittal P، Romero R، Soto E، Cordoba M، Chang CL، Vaisbuch E، Bieda J، Chaiworapongsa T، Kusanovic JP، Yeo L، et al. وهناك دور لميكروجلوبولين -1 المشيمي في تحديد النساء المصابات بعنق الرحم القصير بالموجات فوق الصوتية في خطر حدوث تمزق عفوي للأغشية. Am J Obstet Gynecol، Supplement to December 2009.Vol 201، n86، pp S196–197.
- ^ Lee SM, Lee J, Seong HS, Lee SE, Park JS, Romero R, Yoon BH (2009). "The clinical significance of a positive Amnisure test TM in women with term labor with intact membranes". J Matern Fetal Neonatal Med. ج. 22 ع. 4: 305–310. DOI:10.1080/14767050902801694. PMC:2744034. PMID:19350444.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Lee SM, Yoon BH, Park CW, Kim SM, Park JW (2011). "Intra-amniotic inflammation in patients with a positive Amnisure test in preterm labor and intact membranes". Am J Obstet Gynecol. ج. 204 ع. 1: S209. DOI:10.1016/j.ajog.2010.10.543.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Lee MS, Romero R, Park JW, Kim SM, Park CW, Korzeniewski S, Chaiworapongsa T, Yoon BH (سبتمبر 2012). "The clinical significance of a positive Amnisure test(™) in women with preterm labor". J Matern Fetal Neonatal Med. ج. 25 ع. 9: 1690–8. DOI:10.3109/14767058.2012.657279. PMC:3422421. PMID:22280400.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Sukchaya K, Phupong V (أغسطس 2013). "A comparative study of positive rate of placental alpha-microglobulin-1 test in pre-term pregnant women with and without uterine contraction". J Obstet Gynaecol. ج. 33 ع. 6: 566–8. DOI:10.3109/01443615.2013.807786. PMID:23919851.
- ^ Nikolova T، Bayev O، Nikolova N، Di Renzo GC. تقييم اختبار ألفا microglobulin-1 (PAMG-1) المشيمي الجديد للتنبؤ بالتسليم المبكر للخدج. J Perinat Med. 2013 13 ديسمبر: 1-5.
- ^ Nikolova T، Bayev O، Nikolova N، Di Renzo GC. مقارنة اختبار جديد لميكروجلوبولين ألفا المشيمي مع فبرونيكتين الجنين وقياس طول عنق الرحم للتنبؤ بوفاة الخدج الوشيكة الوشيك في مرضى الولادة المبكرة المهددة. J Perinat Med. 2015 يناير 6. [نشر سابقًا للطباعة]
- ^ "Vaginal fetal fibronectin levels and spontaneous preterm birth in symptomatic women". أمراض النساء والتوليد (مجلة). ج. 97 ع. 2: 225–228. 2001. DOI:10.1016/S0029-7844(00)01130-3. PMID:11165586.
- ^ Cervical incompetence نسخة محفوظة 7 March 2014 على موقع واي باك مشين. from راديوبيديا . Authors: Dr Praveen Jha and Dr Laughlin Dawes et al. Retrieved Feb 2014
- ^ Steer P (2005). "The epidemiology of preterm labour". الكلية الملكية لأطباء النساء والتوليد. ج. 112 ع. Suppl 1: 1–3. DOI:10.1111/j.1471-0528.2005.00575.x. PMID:15715585.
- ^ أ ب ت ث ج ح خ د ذ "Primary, secondary, and tertiary interventions to reduce the morbidity and mortality of preterm birth". ذا لانسيت. ج. 371 ع. 9607: 164–175. 2008. DOI:10.1016/S0140-6736(08)60108-7. PMID:18191687.
- ^ "Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis". Lancet. ج. 383 ع. 9928: 1549–60. 3 مايو 2014. DOI:10.1016/S0140-6736(14)60082-9. PMID:24680633.
- ^ "Employment, working conditions, and preterm birth: results from the Europop case-control survey". علم الأوبئة وصحة المجتمع. ج. 58 ع. 5: 395–401. 2004. DOI:10.1136/jech.2003.008029. PMC:1732750. PMID:15082738.
- ^ المضاعفات الأخرى تشمل:
- ^ "Preconceptional folate supplementation and the risk of spontaneous preterm birth: a cohort study". PLoS Med. ج. 6 ع. 5: e1000061. 2009. DOI:10.1371/journal.pmed.1000061. PMC:2671168. PMID:19434228.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^
(Press release).
{{استشهاد ببيان صحفي}}: الوسيط|title=غير موجود أو فارغ (مساعدة) - ^ "Polymorphisms in folate metabolizing genes and risk for spontaneous preterm and small-for-gestational-age birth". المجلة الأمريكية لطب النساء والتوليد. ج. 195 ع. 5: 1231.e1–11. 2006. DOI:10.1016/j.ajog.2006.07.024. PMID:17074544.
- ^ أ ب Hofmeyr، G. Justus؛ Lawrie، Theresa A.؛ Atallah، Alvaro N.؛ Duley، Lelia؛ Torloni، Maria R. (24 يونيو 2014). "Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems". The Cochrane Database of Systematic Reviews. ج. 6 ع. 6: CD001059. DOI:10.1002/14651858.CD001059.pub4. ISSN:1469-493X. PMID:24960615.
- ^ "Vitamins C and E and the risks of preeclampsia and perinatal complications" (PDF). نيو إنغلاند جورنال أوف ميديسين. ج. 354 ع. 17: 1796–1806. 2006. DOI:10.1056/NEJMoa054186. PMID:16641396. مؤرشف من الأصل في 2020-10-06.
- ^ Romero، R.؛ Oyarzun، E.؛ Mazor، M.؛ Sirtori، M.؛ Hobbins، J. C.؛ Bracken، M. (1989-4). "Meta-analysis of the relationship between asymptomatic bacteriuria and preterm delivery/low birth weight". Obstetrics and Gynecology. ج. 73 ع. 4: 576–582. ISSN:0029-7844. PMID:2927852. مؤرشف من الأصل في 2020-01-11.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Iams, Jay D.; Romero, Roberto; Culhane, Jennifer F.; Goldenberg, Robert L. (12 Jan 2008). "Primary, secondary, and tertiary interventions to reduce the morbidity and mortality of preterm birth". The Lancet (بالإنجليزية). 371 (9607): 164–175. DOI:10.1016/S0140-6736(08)60108-7. ISSN:0140-6736. PMID:18191687. Archived from the original on 2013-01-22.
- ^ أ ب East، Christine E؛ Biro، Mary A؛ Fredericks، Suzanne؛ Lau، Rosalind (1 أبريل 2019). "Support during pregnancy for women at increased risk of low birthweight babies". Cochrane Database of Systematic Reviews. DOI:10.1002/14651858.cd000198.pub3. ISSN:1465-1858. PMC:6443020. PMID:30933309. مؤرشف من الأصل في 2020-10-06.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) - ^ "Emerging drug therapies for preventing spontaneous preterm labor and preterm birth". Expert Opinion on Investigational Drugs. ج. 16 ع. 3: 337–345. 2007. DOI:10.1517/13543784.16.3.337. PMID:17302528.
- ^ "Efficient prematurity prevention is possible by pH-self measurement and immediate therapy of threatening ascending infection". European Journal of Obstetrics & Gynecology and Reproductive Biology. ج. 115 ع. 2: 148–153. 2004. DOI:10.1016/j.ejogrb.2004.02.038. PMID:15262346.
- ^ Hodnett، Ellen D.؛ Fredericks، Suzanne؛ Weston، Julie (16 يونيو 2010). "Support during pregnancy for women at increased risk of low birthweight babies". The Cochrane Database of Systematic Reviews ع. 6: CD000198. DOI:10.1002/14651858.CD000198.pub2. ISSN:1469-493X. PMID:20556746.
- ^ "Opinion Number 719: Multifetal Pregnancy Reduction". American College of Obstetricians and Gynecologists’ Committee on Ethics. سبتمبر 2017. مؤرشف من الأصل في 2019-04-04.
- ^ Zipori، Y؛ Haas، J؛ Berger، H؛ Barzilay، E (سبتمبر 2017). "Multifetal pregnancy reduction of triplets to twins compared with non-reduced triplets: a meta-analysis". Reproductive Biomedicine Online. ج. 35 ع. 3: 296–304. DOI:10.1016/j.rbmo.2017.05.012. PMID:28625760.

- ^ Evans، MI؛ Andriole، S؛ Britt، DW (2014). "Fetal reduction: 25 years' experience". Fetal Diagnosis and Therapy. ج. 35 ع. 2: 69–82. DOI:10.1159/000357974. PMID:24525884.

- ^ McCall, Christina; Grimes, David; Lyerly, Anne (2013-6). ""Therapeutic" Bed Rest in Pregnancy: Unethical and Unsupported by Data". Obstetrics & Gynecology (بالإنجليزية). 121 (6): 1305–1308. DOI:10.1097/AOG.0b013e318293f12f. ISSN:0029-7844. PMID:23812466. Archived from the original on 2020-03-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ "Antibiotics for treating bacterial vaginosis in pregnancy". Cochrane Database of Systematic Reviews. ج. 1 ع. 1: CD000262. 2013. DOI:10.1002/14651858.CD000262.pub4. PMC:4164464. PMID:23440777.
- ^ "Prenatal administration of progesterone for preventing preterm birth". Cochrane Database of Systematic Reviews. ج. 7 ع. 7: CD004947. 2013. DOI:10.1002/14651858.CD004947.pub3. PMID:23903965.
- ^ "Progesterone for the prevention of preterm birth among women at increased. A systematic review and meta-analysis of randomized controlled trials". المجلة الأمريكية لطب النساء والتوليد. ج. 194 ع. 5: 1234–1242. 2006. DOI:10.1016/j.ajog.2005.06.049. PMID:16647905.
- ^ Iams JD (2014). "Prevention of Preterm Parturition". New England Journal of Medicine. ج. 370 ع. 3: 254–61. DOI:10.1056/NEJMcp1103640. PMID:24428470.
- ^ "Cerclage for short cervix on ultrasonography; meta-analysis of trials using individual patient data". أمراض النساء والتوليد (مجلة). ج. 106 ع. 1: 181–189. 2005. DOI:10.1097/01.AOG.0000168435.17200.53. PMID:15994635.
- ^ "World Health Organization". نوفمبر 2015. مؤرشف من الأصل في 2016-07-18.
- ^ Mancini، ME؛ Diekema، DS؛ Hoadley، TA؛ Kadlec، KD؛ Leveille، MH؛ McGowan، JE؛ Munkwitz، MM؛ Panchal، AR؛ Sayre، MR (3 نوفمبر 2015). "Part 3: Ethical Issues: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care". Circulation. ج. 132 ع. 18 Suppl 2: S383–96. DOI:10.1161/cir.0000000000000254. PMID:26472991.
- ^ "Level and volume of neonatal intensive care and mortality in very-low-birth-weight infants". نيو إنغلاند جورنال أوف ميديسين. ج. 356 ع. 21: 2165–2175. 2007. DOI:10.1056/NEJMsa065029. PMID:17522400.
- ^ Stan، Catalin M.؛ Boulvain، Michel؛ Pfister، Riccardo؛ Hirsbrunner-Almagbaly، Pascale (4 نوفمبر 2013). "Hydration for treatment of preterm labour". The Cochrane Database of Systematic Reviews ع. 11: CD003096. DOI:10.1002/14651858.CD003096.pub2. ISSN:1469-493X. PMID:24190310. مؤرشف من الأصل في 2020-10-06.
- ^ Crowther، Caroline A.؛ McKinlay، Christopher J. D.؛ Middleton، Philippa؛ Harding، Jane E. (5 يوليو 2015). "Repeat doses of prenatal corticosteroids for women at risk of preterm birth for improving neonatal health outcomes". The Cochrane Database of Systematic Reviews ع. 7: CD003935. DOI:10.1002/14651858.CD003935.pub4. ISSN:1469-493X. PMC:4170912. PMID:26142898.
- ^ أ ب Roberts، Devender؛ Brown، Julie؛ Medley، Nancy؛ Dalziel، Stuart R. (21 مارس 2017). "Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth". The Cochrane Database of Systematic Reviews. ج. 3: CD004454. DOI:10.1002/14651858.CD004454.pub3. ISSN:1469-493X. PMID:28321847.
- ^ Brownfoot، Fiona C.؛ Gagliardi، Daniela I.؛ Bain، Emily؛ Middleton، Philippa؛ Crowther، Caroline A. (29 أغسطس 2013). "Different corticosteroids and regimens for accelerating fetal lung maturation for women at risk of preterm birth". The Cochrane Database of Systematic Reviews ع. 8: CD006764. DOI:10.1002/14651858.CD006764.pub3. ISSN:1469-493X. PMC:4164475. PMID:23990333.
- ^ "The National Institutes of Health (NIH) Consensus Development Program: The Effect of Corticosteroids for Fetal Maturation on Perinatal Outcomes". مؤرشف من الأصل في 2017-07-09. اطلع عليه بتاريخ 2017-07-18.
- ^ "The National Institutes of Health (NIH) Consensus Development Program: Antenatal Corticosteroids Revisited: Repeat Courses". مؤرشف من الأصل في 2017-01-18. اطلع عليه بتاريخ 2017-07-18.
- ^ McGoldrick, Emma; Brown, Julie; Middleton, Philippa; McKinlay, Christopher JD; Haas, David M; Crowther, Caroline A (17 Apr 2016). "Antenatal corticosteroids for fetal lung maturation: an overview of Cochrane reviews". Cochrane Database of Systematic Reviews (بالإنجليزية) (4). DOI:10.1002/14651858.cd012156. ISSN:1465-1858.
- ^ "Prevention of perinatal group B streptococcal disease. Revised guidelines from CDC". MMWR. Recommendations and Reports. ج. 51 ع. RR-11: 1–22. 2002. PMID:12211284.
- ^ أ ب "Broad-spectrum antibiotics for preterm, prelabour rupture of fetal membranes: the ORACLE I randomised trial. ORACLE Collaborative Group". ذا لانسيت. ج. 357 ع. 9261: 979–988. 2001. DOI:10.1016/S0140-6736(00)04233-1. PMID:11293641.
- ^ "Tocolytic therapy for preterm delivery: systematic review and network meta-analysis". BMJ (Clinical Research Ed.). ج. 345: e6226. 9 أكتوبر 2012. DOI:10.1136/bmj.e6226. PMC:4688428. PMID:23048010.
- ^ "Prevention of Preterm Delivery". نيو إنغلاند جورنال أوف ميديسين. ج. 357 ع. 5: 477–487. 2007. DOI:10.1056/NEJMra050435. PMID:17671256.
- ^ "Ritodrine in the treatment of preterm labour: a meta-analysis". Indian J. Med. Res. ج. 121 ع. 2: 120–7. فبراير 2005. PMID:15756046.
- ^ "Magnesium sulphate for preventing preterm birth in threatened preterm labour". The Cochrane Database of Systematic Reviews. ج. 8 ع. 8: CD001060. 15 أغسطس 2014. DOI:10.1002/14651858.CD001060.pub2. PMID:25126773.
- ^ Crowther، CA؛ Middleton، PF؛ Voysey، M؛ Askie، L؛ Duley، L؛ Pryde، PG؛ Marret، S؛ Doyle، LW؛ AMICABLE، Group. (أكتوبر 2017). "Assessing the neuroprotective benefits for babies of antenatal magnesium sulphate: An individual participant data meta-analysis". PLoS Medicine. ج. 14 ع. 10: e1002398. DOI:10.1371/journal.pmed.1002398. PMC:5627896. PMID:28976987.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Alfirevic، Zarko؛ Milan، Stephen J.؛ Livio، Stefania (13 يونيو 2012). "Caesarean section versus vaginal delivery for preterm birth in singletons". The Cochrane Database of Systematic Reviews ع. 6: CD000078. DOI:10.1002/14651858.CD000078.pub2. ISSN:1469-493X. PMC:4164504. PMID:22696314.
- ^ "Interventions to prevent hypothermia at birth in preterm and/or low birthweight infants". The Cochrane Database of Systematic Reviews ع. 3: CD004210. 17 مارس 2010. DOI:10.1002/14651858.CD004210.pub4. PMID:20238329.
- ^ "Restricted versus liberal water intake for preventing morbidity and mortality in preterm infants". The Cochrane Database of Systematic Reviews. ج. 12 ع. 12: CD000503. 4 ديسمبر 2014. DOI:10.1002/14651858.CD000503.pub3. PMID:25473815.
- ^ American Academy of Pediatrics, Section on Breastfeeding (2012). "Breastfeeding and the Use of Human Milk". Pediatrics. ج. 129 ع. 3: e827–e841. DOI:10.1542/peds.2011-3552. PMID:22371471. مؤرشف من الأصل في 2013-07-27. اطلع عليه بتاريخ 2013-07-25.
Meta-analyses of 4 randomized clinical trials performed over the period 1983 to 2005 support the conclusion that feeding preterm infants human milk is associated with a significant reduction (58%) in the incidence of NEC.
- ^ Brown، JV؛ Embleton، ND؛ Harding، JE؛ McGuire، W (8 مايو 2016). "Multi-nutrient fortification of human milk for preterm infants". The Cochrane Database of Systematic Reviews ع. 5: CD000343. DOI:10.1002/14651858.CD000343.pub3. PMID:27155888.
- ^ Young، L؛ Embleton، ND؛ McGuire، W (13 ديسمبر 2016). "Nutrient-enriched formula versus standard formula for preterm infants following hospital discharge". The Cochrane Database of Systematic Reviews. ج. 12: CD004696. DOI:10.1002/14651858.CD004696.pub5. PMID:27958643.
- ^ "WHO | What is a preterm baby??". WHO. مؤرشف من الأصل في 2019-10-18. اطلع عليه بتاريخ 2019-10-03.
- ^ Moster، Dag؛ Lie، Rolv Terje؛ Markestad، Trond (17 يوليو 2008). "Long-Term Medical and Social Consequences of Preterm Birth". New England Journal of Medicine. ج. 359 ع. 3: 262–273. DOI:10.1056/NEJMoa0706475. ISSN:0028-4793. PMID:18635431. مؤرشف من الأصل في 2020-02-13.
- ^ "Depression linked to premature birth". The Age (بالإنجليزية). 4 May 2004. Archived from the original on 2020-03-07. Retrieved 2019-10-03.
- ^ Böhm، Birgitta؛ Katz-Salamon، Miriam؛ Smedler، Ann-Charlotte؛ Lagercrantz، Hugo؛ Forssberg، Hans (2002-08). "Developmental risks and protective factors for influencing cognitive outcome at 5?? years of age in very-low-birthweight children". Developmental Medicine & Child Neurology. ج. 44 ع. 08. DOI:10.1017/s001216220100247x. ISSN:0012-1622. مؤرشف من الأصل في 2022-11-17.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Spencer، Michael D.؛ Moorhead، T. William J.؛ Gibson، Rod J.؛ McIntosh، Andrew M.؛ Sussmann، Jessika ED؛ Owens، David GC؛ Lawrie، Stephen M.؛ Johnstone، Eve C. (30 يناير 2008). "Low birthweight and preterm birth in young people with special educational needs: a magnetic resonance imaging analysis". BMC Medicine. ج. 6 ع. 1: 1. DOI:10.1186/1741-7015-6-1. ISSN:1741-7015. PMC:2241838. PMID:18234075. مؤرشف من الأصل في 2020-03-11.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Delnord, Marie; Blondel, Béatrice; Zeitlin, Jennifer (2015-4). "What contributes to disparities in the preterm birth rate in European countries??". Current Opinion in Obstetrics and Gynecology (بالإنجليزية). 27 (2): 133–142. DOI:10.1097/GCO.0000000000000156. ISSN:1040-872X. PMC:4352070. PMID:25692506. Archived from the original on 2020-03-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help)صيانة الاستشهاد: تنسيق PMC (link) - ^ "World Health Organization". Wikipedia (بالإنجليزية). 1 Oct 2019.
- ^ "Extremely Low Birth Weight Infant: Overview, Morbidity and Mortality, Thermoregulation". 29 مايو 2019. مؤرشف من الأصل في 2019-10-03.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ "The Cost of Prematurity: Quantification by Gestational Age and Birth Weight". أمراض النساء والتوليد (مجلة). ج. 102 ع. 3: 488–492. 2003. DOI:10.1016/S0029-7844(03)00617-3. PMID:12962929.
- ^ Richard E. Behrman, Adrienne Stith Butler, Editors, Committee on Understanding Premature Birth and Assuring Healthy Outcomes. Preterm Birth: Causes, Consequences, and Prevention نسخة محفوظة 5 June 2011 على موقع واي باك مشين.. Institute of Medicine. The National Academies Press, 2007. Retrieved 2010-1-14.
- ^ Spencer E. Ante. Million-Dollar Babies نسخة محفوظة 31 May 2009 على موقع واي باك مشين.. BusinessWeek. June 12, 2008. Retrieved 2010-1-24.
- ^ "Powell's Books — Guinness World Records 2004 (Guinness Book of Records) by". مؤرشف من الأصل في 2007-12-30. اطلع عليه بتاريخ 2007-11-28.
- ^ "Miracle child". مؤرشف من الأصل في 2007-12-09. اطلع عليه بتاريخ 2007-11-28.
- ^ "'Miracle baby': Born at 21 weeks, she may be the most premature surviving infant". TODAY (بالإنجليزية). Archived from the original on 2019-05-25. Retrieved 2019-01-02.
- ^ أ ب ت "Most-premature baby allowed home". بي بي سي نيوز. 21 فبراير 2007. مؤرشف من الأصل في 2007-03-23. اطلع عليه بتاريخ 2007-05-05.
- ^ "trithuc.thanhnienkhcn.org.vn". مؤرشف من الأصل في 2008-01-24. اطلع عليه بتاريخ 2007-11-28.
- ^ "Depression linked to premature birth". The Age. Melbourne. 4 مايو 2004. مؤرشف من الأصل في 2009-04-08. اطلع عليه بتاريخ 2008-12-16.
- ^ "The Hindu: A little miracle called Madeline". Chennai, India. 26 أغسطس 2004. مؤرشف من الأصل في 2007-12-02. اطلع عليه بتاريخ 2007-11-28.
- ^ "World's Smallest Baby Goes Home, Cellphone-Sized Baby Is Discharged From Hospital". سي بي إس نيوز. 8 فبراير 2005. مؤرشف من الأصل في 2008-01-01. اطلع عليه بتاريخ 2007-11-28.
- ^ "World's Smallest Baby Goes Home". سي بي إس نيوز. 8 فبراير 2005. مؤرشف من الأصل في 2008-01-01.
- ^ "The Tiniest Babies". جامعة آيوا. مؤرشف من الأصل في 2010-06-10. اطلع عليه بتاريخ 2010-07-22.
- ^ Raju, TNK (1980). "Some Famous "High Risk" Newborn Babies". Historical Review and Recent Advances in Neonatal and Perinatal Medicine. مؤرشف من الأصل في 2007-09-11.
| ولادة مبكرة في المشاريع الشقيقة: | |
| |

