التهاب الجلد التماسي التحسسي
| التهاب الجلد الألتماسي التحسسي | |
|---|---|
التهاب الجلد الألتماسي التحسسي
| |
| معلومات عامة | |
| الاختصاص | الأمراض الجلدية (علم المناعة) |
| من أنواع | التهاب الجلد التماسي، ومرض |
| الموقع التشريحي | بشرة[1] |
| الإدارة | |
| أدوية | |
| تعديل مصدري - تعديل | |
التهاب الجلد التماسي التحسسي (بالأنجليزي: ACD) هو شكل من أشكال التهاب الجلد التماسي وهو مظهر من مظاهر استجابة الحساسية الناتجة عن ملامسة مادة؛ النوع الآخر هو التهاب الجلد التماسي التهيجي (بالأنجليزيICD).
على الرغم من أن ACD أقل شيوعًا من الـ ICD، إلا أنه من الممكن أن يكون أكثر الأشكال السمية المناعية شيوعًا بين البشر.[2] بحكم طبيعته التحسسية، هذا الشكل من التهاب الجلد التماسي هو تفاعل شديد الحساسية غير شائع لدى السكان. الآليات التي تحدث بها هذه التفاعلات معقدة، مع وجود مستويات عديدة من التحكم الدقيق. مراكز علم المناعة الخاصة بهم على التفاعل بين السيتوكينات المناعية والمجموعات السكانية الفرعية المنفصلة من الخلايا اللمفاوية التائية.
العلامات والأعراض[عدل]
تشبه أعراض التهاب الجلد التماسي التحسسي إلى حد كبير الأعراض التي يسببها التهاب الجلد التماسي التهيجي، مما يجعل تشخيص الإصابة أصعب. العلامة الأولى لالتهاب الجلد التماسي التحسسي هي وجود طفح جلدي أو آفة جلدية في مكان التعرض.[3] اعتمادًا على نوع مسببات الحساسية، يمكن للطفح الجلدي أن ينزف أو يصرف أو يوضع في قشرة ويمكن أن يصبح خامًا أو مقشورًا أو سميكًا. أيضًا، من الممكن ألا تأخذ الآفة الجلدية شكل طفح جلدي، ولكنها قد تشمل حطاطات أو بثور أو حويصلات أو حتى منطقة حمراء بسيطة. والفرق الرئيسي بين الطفح الجلدي الناجم عن التهاب الجلد الألتماسي التحسسي والفيروس الناجم عن التهاب الجلد التماسي المهيج هو أن هذا الأخير يميل إلى أن يقتصر على المنطقة التي لمس فيها الزناد الجلد، بينما يكون التهاب الجلد الألتماسي التحسسي أكثر احتمالاً. وأوسع الانتشار على الجلد.[4] من الخصائص الأخرى لطفح التهاب الجلد الألتماسي التحسسي أنه يظهر عادة بعد يوم أو يومين من التعرض للحساسية، على عكس التهاب الجلد التماسي التهيجي الذي يظهر مباشرة بعد التلامس مع الزناد.
قد تشمل الأعراض الأخرى الحكة، احمرار الجلد أو الالتهاب، تورم موضعي وقد تصبح المنطقة أكثر رقة أو أكثر دفئًا. إذا تركت دون علاج، فقد يصبح الجلد أغمق ويصبح مشققًا.[5] ويمكن أن يكون الألم حاضرا أيضا.
قد تستمر أعراض الحساسية لمدة شهر واحد قبل أن تتحلل تمامًا. بمجرد أن يصاب الفرد برد فعل الجلد على مادة معينة، فمن المرجح أن يحدث ذلك خلال بقية حياته، وسوف تظهر الأعراض مرة أخرى عندما تكون على اتصال مع مسببات الحساسية.
سبب[عدل]
مسببات الحساسية الشائعة المتضمنة ما يلي:
- باكيتراسين - مضاد حيوي موضعي وجد في حد ذاته، أو كمضاد حيوي ثلاثي أو ثلاثي المضادات الحيوية
- بلسم بيرو (Myroxylon pereirae) - تستخدم في الطعام والشراب للتوابل، في العطور ومواد التجميل للعطر، وفي الطب والمواد الصيدلانية لالخصائص العلاجية. المستمدة من راتنج شجرة.[6][7][8] قد يكون أيضًا أحد مكونات نكهات الفانيليا الاصطناعية و / أو القرفة.
- الكروم - يستخدم في دباغة الجلود. أيضا مكون من الاسمنت / ملاط غير مكشوف ومستحضرات تجميل الوجه وبعض صابون البار.
- كلوريد الكوبالت - معدن موجود في المنتجات الطبية؛ صبغة شعر؛ مضاد للعرق. كائنات مطلية بالمعادن مثل اللقطات أو الأزرار أو الأدوات؛ وفي الكوبالت الصباغ الأزرق
- مخدرات موضعية (الصنوبري) - الصنوبري، النسغ أو نشارة الخشب عادة من شجرة التنوب أو التنوب الأشجار
- الفورمالديهايد - مادة حافظة مع استخدامات متعددة، على سبيل المثال ، في المنتجات الورقية، الدهانات، الأدوية، المنظفات المنزلية، مستحضرات التجميل، وتشطيبات الأقمشة. غالبًا ما يتم إطلاقه في المنتجات عن طريق استخدام مُحررات الفورمالدهايد مثل اليوريا إيميدازولدينيل، ويوريا ديازوليدينيل، ورباعي -15، و DMDM Hydantoin ، و 2 برومو -2-نتروبروبان-1-ديول.
- مزيج العطور - مجموعة من ثمانية مسببات للحساسية الأكثر شيوعًا في الأطعمة، مستحضرات التجميل، المبيدات الحشرية، المطهرات، الصابون، العطور، ومنتجات طب الأسنان [9]
- الذهب (ثيوسلفات الصوديوم الذهب) - مركب ثمين وغالبًا ما يوجد في المجوهرات ومواد طب الأسنان
- Isothiazolinones - المواد الحافظة المستخدمة في العديد من منتجات العناية الشخصية والمنزلية والتجارية.
- Mercaptobenzothiazole - في المنتجات المطاطية، ولا سيما الأحذية والقفازات وإطارات السيارات.
- نيومايسين - مضاد حيوي موضعي شائع في كريمات ومراهم الإسعافات الأولية ومستحضرات التجميل ومزيل العرق والصابون وأغذية الحيوانات الأليفة. وجدت في حد ذاته، أو في Neosporin أو المضادات الحيوية ثلاثية
- النيكل (كبريتات النيكل هيكساهيدرات) - تم الاعتراف به باعتباره سببا هاما للحساسية.[10] كثيرا ما تصادف هذا المعدن في تجهيزات المطابخ المصنوعة من الفولاذ المقاوم للصدأ، [11] المجوهرات والمشابك أو أزرار الملابس. تشير التقديرات الحالية إلى أن ما يقرب من 2.5 مليون من البالغين الأمريكيين و 250,000 طفل يعانون من حساسية النيكل، والتي تكلف حوالي 5.7 مليار دولار سنويًا لعلاج الأعراض.[12] جزء كبير من حساسية النيكل يمكن الوقاية منه.[13]
- مطورو التصوير الفوتوغرافي، وخاصة أولئك الذين يحتويون على metol
- رباعي - 15 - مادة حافظة في مستحضرات التجميل (دباغة ذاتية، شامبو، طلاء أظافر، واقي شمسي) وفي المنتجات الصناعية (ملمعات، دهانات وشموع).[14]
- النسغ من بعض أنواع المانغروف والأغاف
- الأملاح الذائبة من البلاتين - راجع التسمم بالبلاتين
- الثيومرسال - مركب الزئبق المستخدم في المطهرات المحلية واللقاحات
- التخدير الموضعي - مثل براموكسين أو ديفينهيدرامين، بعد الاستعمال لفترة طويلة
- الستيرويد الموضعي - انظر حساسية الستيرويد
- Urushiol - طلاء دهني من النباتات من جنس Toxicodendron - اللبلاب السام، البلوط السام، والسماق السام. يوجد أيضًا في نباتات المانجو، جلد المانجو، الكاجو، والدخان الناتج عن حرق النباتات المحتوية على اليوريول، والتي يمكن أن تسبب الجلد وتهيج شديد في الرئة.
آلية[عدل]
تنشأ ACD كنتيجة لمرحلتين أساسيتين: مرحلة الحث ، التي تهيئ وتحسّس الجهاز المناعي للأستجابة للحساسية، ومرحلة الأستنشاق ، والتي يتم فيها إطلاق هذه الاستجابة.[15] نظرًا لأنه يشتمل على استجابة حساسية خلوية، يطلق على ACD تفاعل فرط الحساسية المتأخر من النوع الرابع، مما يجعله استثناءًا في استخدام التعيين «الحساسية»، والذي يشير عادةً إلى تفاعلات فرط الحساسية من النوع الأول.
المواد المسببة للحساسية اللاصقة هي سلالات قابلة للذوبان (منخفضة في الوزن الجزيئي)، وعلى هذا النحو، لها خواص فيزيائية وكيميائية تسمح لها بعبور الطبقة القرنية من الجلد. ويمكن أن تتسبب فقط في استجابتها جزء من كامل المستضد، التي تنطوي على ارتباطهم بروتينات البشرة التي تشكل ناشبة البروتين تقارن. وهذا بدوره يتطلب منهم أن يكونوا فعالين في البروتين.
ثم يتم التعرف على المترابط المتشكل كجسم غريب بواسطة خلايا Langerhans (LCs (وفي بعض الحالات خلايا Dendritic أخرى (DCs)، والتي تستوعب البروتين بعد ذلك؛ نقله عبر الجهاز اللمفاوي إلى العقد اللمفاوية الإقليمية؛ وتقديم المستضد إلى الخلايا اللمفاوية التائية. يتم التحكم في هذه العملية بواسطة السيتوكينات والكيماويات - مع عامل نخر الورم ألفا (TNF-α) وبعض أعضاء عائلة إنترلوكين (1 و 13 و 18) - ويعمل عملهم إما على تعزيز أو منع تعبئة وترحيل هذه خطابات الاعتماد.[16] عندما يتم نقل LC إلى الغدد الليمفاوية، تصبح متمايزة وتتحول إلى DC ، والتي هي في طبيعتها مناعية.
مرة واحدة داخل الغدد اللمفاوية، تجعل حاتمة الحساسية المرتبطة بالحساسية للخلايا اللمفاوية التائية. هذه الخلايا التائية تنقسم وتتفرق، تتكاثر بشكل منفرد، بحيث إذا واجهت المادة المسببة للحساسية مرة أخرى من قبل الفرد، فستستجيب هذه الخلايا التائية بسرعة أكبر وبقوة أكبر.
وايت وآخرون. قد اقترح أنه يبدو أن هناك عتبة لآليات التحسس التحسسي من قبل مسببات الحساسية المرتبطة (ACD (1986.[17] ويعتقد أن هذا مرتبط بالمستوى الذي يحفز به السم على تنظيم السيتوكينات والكيوكينات الإلزامية المطلوبة. وقد اقترح أيضًا أن العربة التي تصل المواد المثيرة للحساسية إلى الجلد يمكن أن تتحمل بعض المسؤولية في تحسس البشرة عن طريق المساعدة في اختراق الجلد وتسبب بعض أشكال الصدمة وتعبئة السيتوكينات نفسها.
استجابة الذاكرة[عدل]
بمجرد أن يتم توعية الفرد تجاه المادة المسببة للحساسية، يمكن أن تؤدي الاتصالات المستقبلية مع المواد المثيرة للحساسية إلى رد فعل، يُعرف باسم استجابة الذاكرة، في الموقع الأصلي للتوعية. لذا، على سبيل المثال، إذا كان الشخص مصابًا بالتهاب الجلد التحسسي التلامسي على الجفون، لنفترض انه من استخدام المكياج، فإن لمس مسببات الحساسية اللاصقة بالأصابع يمكن أن يؤدي إلى تفاعل الحساسية على الجفون.
هذا يرجع إلى خلايا الذاكرة المحلية للجلد، والتي تبقى في موقع التوعية الأصلي. بطريقة مماثلة، تقوم الخلايا اللمفاوية التائية السامة بدوريات في منطقة من الجلد وتلعب دورًا مهمًا في التحكم في إعادة تنشيط الفيروسات (مثل فيروس "القرحة الباردة") وفي الحد من تكرارها عند إعادة تنشيطها.[18] عادةً ما تستغرق استجابة الذاكرة أو «إعادة اختبار التفاعل»، من يومين إلى ثلاثة أيام بعد ملامسة المواد المثيرة للحساسية، ويمكن أن تستمر لمدة تتراوح من 2 إلى 4 أسابيع.
التشخيص[عدل]
يعتمد تشخيص التهاب الجلد التماسي التحسسي أساسًا على الفحص البدني والتاريخ الطبي. في بعض الحالات، يمكن للأطباء إنشاء تشخيص دقيق يعتمد على الأعراض التي يعاني منها المريض وعلى ظهور الطفح الجلدي. في حالة حدوث حلقة واحدة من التهاب الجلد التماسي التحسسي، كل هذا ضروري. غالباً ما تستفيد الطفح الجلدي المزمن و / أو المتقطع الذي لم يتم تفسيره بسهولة بواسطة التاريخ والفحص البدني من إجراء مزيد من الاختبارات.
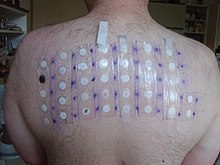
اختبار البقعة (اختبار حساسية فرط الحساسية المتأخر الاتصال) [19] هو فحص شائع الاستخدام لتحديد السبب الدقيق لألتهاب الجلد الأتماسي التحسسي. وفقًا للأكاديمية الأمريكية للحساسية والربو والمناعة، «اختبار البقعة هو المعيار الذهبي للتعرف على مسببات الحساسية».[3]
يتكون اختبار التصحيح من تطبيق كميات صغيرة من مسببات الحساسية المحتملة على بقع صغيرة والتي يتم وضعها بعد ذلك على الجلد.[20] بعد يومين، تتم إزالتها وإذا حدث تفاعل جلدي مع إحدى المواد المطبقة، فستكون نتوءًا مرتفعًا ملحوظًا أسفل اللصقة. تتم قراءة الاختبارات مرة أخرى في 72 أو 96 ساعة بعد التطبيق.
يستخدم اختبار البقعة للمرضى الذين يعانون من التهاب الجلد الأتماسي المزمن والمتكرر.[3] تشمل الاختبارات الأخرى التي يمكن استخدامها لتشخيص التهاب الجلد التماسي واستبعاد الأسباب المحتملة الأخرى للأعراض خزعة الجلد وآفة الجلد.
علاج أو معاملة[عدل]
يمكن تخفيف التعبير لألتهاب الجلد عن طريق تجنب مسببات الحساسية. من خلال الامتثال لتدابير التجنب، يمكن أن يصبح الجهاز المناعي أقل تحفيزا. مفتاح التجنب هو التقييم السليم والكشف عن مسببات الحساسية. ومع ذلك، بمجرد تسجيل الجهاز المناعي للحساسية، يكون التعرف دائمًا.
الخطوة الأولى في علاج هذه الحالة هي الاعتراف المناسب بالمشكلة، تليها تحديد المادة الكيميائية ومصدر تلك المادة الكيميائية. يجب استخدام كريمات الكورتيكوستيرويد بعناية ووفقًا للتوجيهات الموصوفة لأنه عندما يتم الإفراط في تناولها على مدى فترات زمنية أطول، يمكن أن تسبب ترقق الجلد. أيضا، في بعض الحالات، مثل غسول كالاب التهاب الجلد اللبني السام وحمامات الشوفان البارد قد يخفف الحكة.[21]
عادةً ما يتم التعامل مع الحالات الشديدة بالستيروئيدات القشرية الجهازية التي يمكن أن تكون مدببة تدريجيًا، مع اختلاف جداول الجرعات التي تتراوح ما بين 12 إلى 20 يومًا لمنع تكرار الطفح الجلدي (في حين أن المادة الكيميائية المسببة للحساسية لا تزال في الجلد، حتى 3 أسابيع وكذلك كورتيكوستيرويد موضعي.[3] Tacrolimus مرهم أو كريم pimecrolimus ويمكن أيضا أن تستخدم بالإضافة إلى الكريمات كورتيكوستيرويد أو بدلا من هذه. مضادات الهيستامين عن طريق الفم مثل ديفينهيدرامين أو هيدروكسيزين يمكن أن تستخدم أيضا في الحالات الأكثر شدة لتخفيف الحكة الشديدة. لا ينصح بمضادات الهيستامين الموضعية لأنها قد تكون تفاعل جلدي ثانٍ (علاج التهاب الجلد التماسي المرتبط) من المستحضر نفسه.
يمكن تخفيف الأعراض الأخرى الناجمة عن التهاب الجلد التماسي التحسسي مع كمادات باردة لإيقاف الحكة. من الأهمية العلم بالمكان لنجاح العلاج تحديد الزناد وتجنبه. قد يتم تخفيف الانزعاج الناجم عن الأعراض من خلال ارتداء ملابس قطنية ناعمة لتجنب تهيج الجلد الاحتكاكي أو تجنب الصابون مع العطور والأصباغ.
عادة، قد تتحلل الأعراض دون علاج خلال أسبوعين إلى أربعة أسابيع، لكن دواءًا محددًا قد يسبب في الشفاء طالما تم تجنب الزناد. أيضا، قد تصبح الحالة مزمنة إذا لم يتم الكشف عن مسببات الحساسية وتجنبها.
المراجع[عدل]
- ^ Disease Ontology (بالإنجليزية), 27 May 2016, QID:Q5282129
- ^ "Allergic contact dermatitis". Int. Immunopharmacol. ج. 2 ع. 2–3: 201–11. 2002. DOI:10.1016/S1567-5769(01)00173-4. PMID:11811925.
- ^ أ ب ت ث "Contact dermatitis". مؤرشف من الأصل في 2010-06-15. اطلع عليه بتاريخ 2010-06-16.
- ^ "Contact Dermatitis Symptoms". مؤرشف من الأصل في 2017-10-05. اطلع عليه بتاريخ 2010-06-16.[إخفاق التحقق]
- ^ "Allergic Contact Dermatitis". مؤرشف من الأصل في 2010-06-28. اطلع عليه بتاريخ 2010-06-16.
- ^ "Balsam of Peru contact allergy". Dermnetnz.org. 28 ديسمبر 2013. مؤرشف من الأصل في 2016-07-08. اطلع عليه بتاريخ 2014-03-05.
- ^ Gottfried Schmalz؛ Dorthe Arenholt Bindslev (2008). Biocompatibility of Dental Materials. Springer. ISBN:9783540777823. مؤرشف من الأصل في 2020-01-27. اطلع عليه بتاريخ 2014-03-05.
- ^ Thomas P. Habif (2009). Clinical Dermatology. Elsevier Health Sciences. ISBN:978-0323080378. مؤرشف من الأصل في 2020-04-26. اطلع عليه بتاريخ 2014-03-06.
- ^ Allergy to fragrance mix at DermNetNZ, http://dermnetnz.org/dermatitis/fragrance-allergy.html نسخة محفوظة 2016-07-12 على موقع واي باك مشين.
- ^ "Nickel Allergic Contact Dermatitis". مؤرشف من الأصل في 2018-09-29.
- ^ "Stainless steel leaches nickel and chromium into foods during cooking". Journal of Agricultural and Food Chemistry. ج. 61 ع. 39: 9495–501. 2013. DOI:10.1021/jf402400v. PMC:4284091. PMID:23984718.
- ^ Nickel allergy and Our Children's Health: A Review of Indexed Cases and a View of Future Prevention، 2015
- ^ Nickel-Directed US Health Policy | The Dermatologist نسخة محفوظة 28 يوليو 2017 على موقع واي باك مشين.
- ^ Mayo Clinic study, http://www.mayoclinic.org/news2006-rst/3268.html نسخة محفوظة 2009-07-09 على موقع واي باك مشين.
- ^ (Kimble et al. 2002).
- ^ (Kimble et al. 2002)
- ^ "The effect of altering area of application and dose per unit area on sensitization by DNCB". Br. J. Dermatol. ج. 115 ع. 6: 663–8. 1986. DOI:10.1111/j.1365-2133.1986.tb06646.x. PMID:3801307.
- ^ Iwasaki A (2009). "Local advantage: skin DCs prime, skin memory T cells protect". Nature Immunology. ج. 10 ع. 5: 451–453. DOI:10.1038/ni0509-451. PMC:3662044. PMID:19381136.
- ^ "Contact dermatitis". مؤرشف من الأصل في 2010-06-19. اطلع عليه بتاريخ 2010-06-16.
- ^ "Tests and diagnosis". مؤرشف من الأصل في 2010-06-19. اطلع عليه بتاريخ 2010-06-16.
- ^ "Self-Care at Home". مؤرشف من الأصل في 2010-06-15. اطلع عليه بتاريخ 2010-06-16.
| التهاب الجلد التماسي التحسسي في المشاريع الشقيقة: | |
| |

