رضح ضغطي
| رضح ضغطي | |
|---|---|
| تعديل مصدري - تعديل |
الرضح الضغطي[1] (بالإنجليزية: Barotrauma) هو التأذّي الجسدي لأنسجة الكائنات الحية نتيجة حدوث فرق في الضغط بين فراغ غازي داخل أو على تماس مع الجسم وسائل محيط.[2][3]
يحدث الرضح الضغطي لدى البشر عادةً عند يتعرض الجسم إلى تغير ملحوظ في ضغط الوسط المحيط مثل الغوص المجهز بمعدات أو الغوص الحر، أو عند صعود أو هبوط الطائرة، أو عند اختلال في الضغط داخل الطائرة أو أي وعاء ضغط.
نظرة عامة
[عدل]الرّضح الضغطي هو تلف مادي في أنسجة الجسم ناتج عن اختلاف الضغط بين مساحة الغاز داخل الجسم، والغازات المحيطة أو السوائل. يرجع التلف الأولي عادةً إلى الإفراط في تمدد الأنسجة في التوتر أو الإجهاد، إما بشكل مباشر عن طريق تمدد الغاز ضمن مساحة مغلقة أو بسبب اختلاف الضغط الذي ينتقل من خلال توازن السوائل في الأنسجة. قد تتمزق الأنسجة عن طريق إدخال الغاز في الأنسجة موضعياً أو في الدورة الدموية من خلال موقع الصدمة الأولي الذي يمكن أن يسبب انسداد الدورة الدموية في مواقع بعيدة، أو قد تتداخل مع الوظيفة الطبيعية للجهاز في مكان وجوده.
تظهر آثار الرّضح الضغطي بشكل عام في الجيوب الأنفية أو الأذن الوسطى، ودي سي إس (DCS)، وإصابات الضغط المرتفع في الرئة والإصابات الناتجة عن الضغوط الخارجية.
يحدث الرضح الضغطي عادةً عندما يتعرض الكائن الحي إلى تغير كبير في الضغط المحيط، ويحدث أيضاً عندما يصعد أحد الغطاسين أو الغواص الحر أو راكب الطائرة، أو أثناء الضغط غير المضبوط داخل المركبات مثل غرفة الغطس أو الطائرة المضغوطة، ولكن يمكن أيضاً أن يحدث بسبب الصدمة.
إصابة الرئة التي يسببها جهاز التنفس الصناعي (في آي إل آي) (VILI): هي حالة ناجمة عن التوسع المفرط في الرئتين عن طريق التهوية الميكانيكية المستخدمة عندما يكون الجسم غير قادر على التنفس من تلقاء نفسه، ويرتبط بأحجام مرتفعة، وذروة ضغوط عالية نسبيًا.
يمكن للرّضح الضغطي الناتج عن الإفراط في التوسع في المساحة الداخلية المملوءة بالغاز أيضا أن يُسمى«volutrauma». يمكن أن تموت الخفافيش عن طريق الإصابة بالرّضح الضغطي في الرئة عند الطيران في مناطق الضغط المنخفض بالقرب من «توربينات الريح».[4]
أنواع الإصابة
[عدل]فيما يلي أمثلة على الأعضاء أو الأنسجة التي تتضرر بسهولة بسبب الرضح الضغطي:
- الأذن الوسطى (التهاب الأذن الوسطى الضّغطي).[2][3][5][6][7][8]
- الجيوب جنب الأنفية (التهاب الجيوب الأنفية الضّغطي)[2][3][6]
- الرئتين[2][3][9][10]
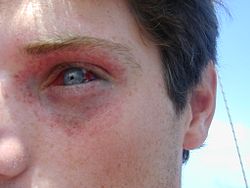
- العينان[2][3] (مساحة الهواء تحت الضغط موجودة داخل قناع الغوص[11])
- الجلد[2][3] (عند ارتداء بدلة غوص تخلق مجالًا للهواء)
- الدماغ والجمجمة (تتراوح بين إصابات الفص الصدغي ثانوية إلى حدوث تصدع في العظم الصدغي)[12]
- الأسنان (على سبيل المثال، آلام الأسنان المرتبطة بتغيرات الضغط الجوي، Barodontalgia[13][14][15][16][17] أو أو كسور الأسنان[18][19][20]
- الأعضاء الجنسية (الضغط والمضاعفات المرتبطة بارتداء البدلة الجافة).[21]
الأسباب
[عدل]اختلافات الضغط أثناء الغوص
[عدل]عند الغوص، فإن اختلافات الضغط الجوي التي تسبب الصدمة الدموية هي تغيرات في الضغط الهيدروستاتيكي: هناك مكونان للضغط المحيط يعملان على الغواص: الضغط الجوي وضغط الماء. يزيد نزول الماء الذي يبلغ ارتفاعه 10 أمتار (33 قدمًا) من الضغط المحيط بكمية تساوي تقريبًا ضغط الجو في مستوى سطح البحر. لذا يؤدي الهبوط من السطح إلى 10 أمتار (33 قدمًا) تحت الماء إلى مضاعفة الضغط على الغواص. سيؤدي هذا التغيير في الضغط إلى تقليل حجم المساحة المملوءة بالغاز بمقدار النصف. (يصف قانون بويل العلاقة بين حجم مساحة الغاز والضغط في الغاز).[22][2]
يحدث الرّضح الضغطي بسبب منع التغير الحُر لحجم الغاز في مكان مغلق متصل مع الغواص، ما يؤدى إلى اختلاف الضغط بين الأنسجة ومساحة الغاز، وبفعل هذا الاختلاف تنشأ قوة غير متوازنة تمزِّق الخلايا فتشوِّه الأنسجة.[3]
يحدث الرّضح الضغطي أيضاً نتيجة الصعود عندما يُمنع التغير الحر لحجم الغاز في مكان مغلق متصل مع الغواص. في هذه الحالة، يؤدي اختلاف الضغط إلى توتر في الأنسجة المحيطة يتجاوز قوة الشد. إلى جانب تمزق الأنسجة، قد يسبب الضغط الزائد دخول الغازات إلى الأنسجة وإلى أبعد من ذلك عن طريق جهاز الدوران.[3] يُعرف هذا بالصدمة الدموية الرئوية (بي بي تي) (PBt) للصعود ويُعرف أيضًا باسم متلازمة فرط التضخم الرئوي (بي أو آي إس) (POIS)، وإصابات الضغط الزائد على الرئة (إل أو بي) (LOP) والرئة المتفجرة.[22] قد تشمل الإصابات: انصمام الغازات الشريانية، واسترواح الصدر، وانتفاخ الرئة الخلالي، وانتفاخ الرئة المنصفي، وانتفاخ الرئة تحت الجلد، ولا تحصل هذه الإصابات عادةً في نفس الوقت.
يؤدي استنشاق غاز التنفس بعمق من جهاز التنفس تحت الماء إلى احتواء الرئتين على الغاز بقيمة أعلى من الضغط الجوي. لذلك يمكن للغواص الحر أن يغطس إلى 10 أمتار (33 قدمًا) وأن يصعد بأمان دون الحاجة إلى الزفير، لأن الغاز الموجود في الرئتين قد استُنشقَ تحت الضغط الجوي، في حين، تحتوي رئة الغواص -الذي يستنشق على عمق 10 أمتار ويصعد دون زفير- على ضعف كمية الغاز في الضغط الجوي، لذا يُرجح أن يعاني من تلف رئوي يهدد الحياة.[22]
يمكن أن ينتج عن تخفيف الضغط في بيئة عالية الضغط إصابة شديدة بالرّضح الضغطي، تليها إصابات أخرى ذات صلة. وحادثة «بيفورد دولفين» مثال على ذلك.
الانفجار الناجم عن الرضح الضغطي
[عدل]يخلق الانفجار والضغط غير المضبوط موجةَ أولية قد تحفز الضغط الصدري. يؤدي الاختلاف في الضغط بين الأعضاء الداخلية والسطح الخارجي للجسم إلى إصابات بالأعضاء الداخلية التي تحتوي على الغاز، مثل الرئتين والقناة الهضمية والأذن.[23]
يمكن أن تحدث إصابات الرئة أيضًا أثناء الضغط غير المضبوط، على الرغم من أن خطر الإصابة أقل من غيره.[24][25]
التهوية الناجمة عن التنفس الصناعي
[عدل]يمكن أن تؤدي التهوية الميكانيكية إلى إصابة الرئتين بالرضح الضغطي. قد يحدث هذا بسبب ما يلي:[26]
- الضغوط المطلقة المستخدمة من أجل تهوية الرئتين غير المتوافقة.
- انضغاط القص، خاصة المرتبط بالتغيرات السريعة في الغاز.
يمكن أن يؤدي تمزقُ الأسناخ الناتج إلى استرواح الصدر، وانتفاخ الرئة الخلالي (بي آي إي) (PIE) والورم العضلي الفقري.[27]
الرضح الضغطي هو أحد المضاعفات المعروفة للتهوية الميكانيكية التي يمكن أن تحدث عند أي مريض يتلقى تهوية ميكانيكية، ولكنه يرتبط في الغالب بمتلازمة الضائقة التنفسية الحادة. كان من أشيع المضاعفات للتهوية الميكانيكية، ولكن يمكن تجنبه في أغلب الأحيان عن طريق الحد من الحجم والضغط على المقياس إلى أقل من 30 إلى 50 سم عمود الماء (30 إلى 50 ميغابايت). يعتبر ضغط المقياس أو ذروة مجرى الهواء (بي إيه بي) (PAP) المؤشر الأكثر إنذاراً بالخطورة؛ إذ يشير إلى الضغط عبر الأقطاب ويتنبأ بالانتفاخ السنخي، ولكن لا يوجد ضغط آمن مقبول بشكل عام دون خطر.[27][28] يبدو أن الخطر يزداد أيضًا بسبب شفط محتويات المعدة وبعض الأمراض الموجودة سابقاً مثل الالتهاب الرئوي الناخر ومرض الرئة المزمن. حالة الربو هي مشكلة خاصة؛ لأنها تتطلب ضغوطًا عالية نسبيًا للتغلب على انسداد الشعب الهوائية.[28]
عندما تتلف أنسجة الرئة بسبب الإفراط في الانتفاخ السنخي، يمكن أن تسمى الإصابة بالصدمة الحجمية، وهي ترتبط ارتباطاً وثيقاً بحجم الرئة وضغطها. غالبًا ما تتعلق إصابة الرئة الناتجة عن التنفس الصناعي بالأحجام المرتفعة.[29]
استخدام غرفة الضغط العالي
[عدل]يجب على المرضى الذين يخضعون للعلاج بالأكسجين عالي الضغط تحقيق التوازن داخل آذانهم لتجنب الإصابة بالرضح الضغطي. إذ تزداد خطورة الإصابة بالرضخ الضغطي الأذيني عند المرضى فاقدي الوعي.
التشخيص
[عدل]
فيما يتعلق بالرضح الضغطي، تشمل مجموعة معايير التشخيص للفرد المصاب ما يلي:
مخبرياً:[30]
- مستوى الكرياتين كيناز (سي بي كيه) (CPK): تشير الزيادة في مستويات إنزيم CPK إلى تلف الأنسجة المرتبط بمرض تخفيف الضغط.
- تعداد الدم الكامل (سي بي سي) (CBC).
- غازات الدم الشرياني (إيه بي جي) (ABG).
شعاعياً:[30]
يمكن أن يظهر التصوير الشعاعي للصدر استرواح الصدر، وهو مُستطب إذا كان لدى المريض ألم في الصدر أو صعوبة في التنفس.
يمكن التوجه إلى التصوير المقطعي المحوسب (سي تي) (CT) والتصوير بالرنين المغناطيسي (إم آر آي) (MRI) عندما يكون هناك صداع شديد أو ألم شديد في الظهر بعد الغوص.
يُعتبر التصوير المقطعي المحوسب الطريقة الأكثر حساسية لتقييم استرواح الصدر. ويمكن استخدامه عندما يشتبه باسترواح الصدر المتعلق بالرضح الضغطي، وعندما تكون نتائج التصوير الشعاعي للصدر سلبية.
يمكن استخدام تخطيط إيكو القلب للكشف عن عدد فقاعات الغاز في الجانب الأيمن من القلب وحجمها.
انظر أيضًا
[عدل]مراجع
[عدل]- ^ ترجمة Barotrauma حسب القامس الطبي الموحد
- ^ ا ب ج د ه و ز US Navy Diving Manual, 6th revision. United States: US Naval Sea Systems Command. 2006. مؤرشف من الأصل في 2016-04-13. اطلع عليه بتاريخ 2008-05-26.
- ^ ا ب ج د ه و ز ح Brubakk، A. O.؛ T. S. Neuman (2003). Bennett and Elliott's physiology and medicine of diving, 5th Rev ed. United States: Saunders Ltd. ص. 800. ISBN:0-7020-2571-2.
- ^ Baerwald, Erin F.; D'Amours, Genevieve H.; Klug, Brandon J.; Barclay, Robert M. R. (26 August 2008). "Barotrauma is a significant cause of bat fatalities at wind turbines". Current Biology. 18 (16): R695–R696. doi:10.1016/j.cub.2008.06.029.
OCLC 252616082. PMID 18727900. Lay summary – CBC Radio - Quirks & Quarks (20 September 2008). Laysource includes audio podcast of interview with author. "نسخة مؤرشفة". مؤرشف من الأصل في 2010-01-17. اطلع عليه بتاريخ 2019-11-15.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Richard O. Reinhart (1996). Basic Flight Physiology. McGraw-Hill Professional. ISBN:0-07-052223-5. مؤرشف من الأصل في 2020-03-08. اطلع عليه بتاريخ 2008-09-01.
- ^ ا ب Fitzpatrick DT, Franck BA, Mason KT, Shannon SG (1999). "Risk factors for symptomatic otic and sinus barotrauma in a multiplace hyperbaric chamber". Undersea and Hyperbaric Medicine. ج. 26 ع. 4: 243–7. PMID:10642071. مؤرشف من الأصل في 2011-08-11. اطلع عليه بتاريخ 2008-05-23.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Fiesseler FW, Silverman ME, Riggs RL, Szucs PA (2006). "Indication for hyperbaric oxygen treatment as a predictor of tympanostomy tube placement". Undersea and Hyperbaric Medicine. ج. 33 ع. 4: 231–5. PMID:17004409. مؤرشف من الأصل في 2011-02-03. اطلع عليه بتاريخ 2008-05-23.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Klokker M, Vesterhauge S, Jansen EC (نوفمبر 2005). "Pressure-equalizing earplugs do not prevent barotrauma on descent from 8000 ft cabin altitude". Aviat Space Environ Med. ج. 76 ع. 11: 1079–82. PMID:16313146. مؤرشف من الأصل في 2019-02-03. اطلع عليه بتاريخ 2008-06-05.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Broome JR, Smith DJ (نوفمبر 1992). "Pneumothorax as a complication of recompression therapy for cerebral arterial gas embolism". Undersea Biomedical Research. ج. 19 ع. 6: 447–55. PMID:1304671. مؤرشف من الأصل في 2011-02-03. اطلع عليه بتاريخ 2008-05-23.
- ^ Nicol E, Davies G, Jayakumar P, Green ND (أبريل 2007). "Pneumopericardium and pneumomediastinum in a passenger on a commercial flight". Aviat Space Environ Med. ج. 78 ع. 4: 435–9. PMID:17484349. مؤرشف من الأصل في 2019-02-03. اطلع عليه بتاريخ 2008-06-05.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Butler FK, Gurney N (2001). "Orbital hemorrhage following face-mask barotrauma". Undersea and Hyperbaric Medicine. ج. 28 ع. 1: 31–4. PMID:11732882. مؤرشف من الأصل في 2011-08-11. اطلع عليه بتاريخ 2008-07-06.
- ^ http://www.ajnr.org/cgi/reprint/26/5/1218.pdf Barotrauma Presenting as Temporal Lobe Injury Secondary to Temporal Bone Rupture - AJNR Am J Neuroradiol 26:1218–1219, May 2005 نسخة محفوظة 2011-09-27 على موقع واي باك مشين.
- ^ Robichaud R, McNally ME (يناير 2005). "Barodontalgia as a differential diagnosis: symptoms and findings". J Can Dent Assoc. ج. 71 ع. 1: 39–42. PMID:15649340. مؤرشف من الأصل في 2017-08-29. اطلع عليه بتاريخ 2008-07-19.
- ^ Rauch JW (1985). "Barodontalgia--dental pain related to ambient pressure change". Gen Dent. ج. 33 ع. 4: 313–5. PMID:2863194.
- ^ Zadik Y (أغسطس 2006). "Barodontalgia due to odontogenic inflammation in the jawbone". Aviat Space Environ Med. ج. 77 ع. 8: 864–6. PMID:16909883. مؤرشف من الأصل في 2019-02-03. اطلع عليه بتاريخ 2008-07-16.
- ^ Zadik Y, Chapnik L, Goldstein L (يونيو 2007). "In-flight barodontalgia: analysis of 29 cases in military aircrew". Aviat Space Environ Med. ج. 78 ع. 6: 593–6. PMID:17571660. مؤرشف من الأصل في 2019-02-03. اطلع عليه بتاريخ 2008-07-16.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Yehuda Zadik (أبريل 2009). "Barodontalgia". J Endod. ج. 35 ع. 4: 481–5. DOI:10.1016/j.joen.2008.12.004. PMID:19345791. مؤرشف من الأصل في 2020-03-27. اطلع عليه بتاريخ 2009-06-01.
- ^ Zadik Y؛ Einy، S؛ Pokroy، R؛ Bar Dayan، Y؛ Goldstein، L (يونيو 2006). "Dental Fractures on Acute Exposure to High Altitude". Aviat Space Environ Med. ج. 77 ع. 6: 654–7. PMID:16780246. مؤرشف من الأصل في 2020-03-27. اطلع عليه بتاريخ 2008-07-16.
- ^ Zadik, Yehuda (يناير 2009). "Aviation dentistry: current concepts and practice" (PDF). British Dental Journal. ج. 206 ع. 1: 11–6. DOI:10.1038/sj.bdj.2008.1121. PMID:19132029. مؤرشف من الأصل (PDF) في 2012-10-25. اطلع عليه بتاريخ 2009-01-26.
- ^ Zadik، Yehuda؛ Drucker Scott (سبتمبر 2011). "Diving dentistry: a review of the dental implications of scuba diving". Aust Dent J. ج. 56 ع. 3: 265–71. DOI:10.1111/j.1834-7819.2011.01340.x. PMID:21884141.
- ^ Harris, Richard (ديسمبر 2009). "Genitourinary infection and barotrauma as complications of 'P-valve' use in drysuit divers". Diving and Hyperbaric Medicine : the Journal of the South Pacific Underwater Medicine Society. ج. 39 ع. 4: 210–2. PMID:22752741. مؤرشف من الأصل في 2020-01-25. اطلع عليه بتاريخ 2013-04-04.
{{استشهاد بدورية محكمة}}:|archive-date=/|archive-url=timestamp mismatch (مساعدة) - ^ ا ب ج Staff. "Mechanism of Injury for Pulmonary Over-Inflation Syndrome". DAN Medical Frequently Asked Questions. Diver's Alert Network. Retrieved 17 January 2017. نسخة محفوظة 18 نوفمبر 2018 على موقع واي باك مشين.
- ^ Torkki, Markus; Koljonen, Virve; Sillanpää1, Kirsi; Tukiainen, Erkki; Pyörälä, Sari; Kemppainen, Esko; Kalske, Juha; Arajärvi, Eero; Keränen, Ulla; Hirvensalo, Eero (August 2006). "Triage in a Bomb Disaster with 166 Casualties". European Journal of Trauma. 32 (4): 374–80. doi:10.1007/s00068-006-6039-8.
- ^ Williams, Kenneth Gabriel (1959). The New Frontier: Man's Survival in the Sky. Thomas. نسخة محفوظة 11 يناير 2020 على موقع واي باك مشين.
- ^ Bason, R.; Yacavone, D. W. (May 1992). "Loss of cabin pressurization in U.S. Naval aircraft: 1969–90". Aviation, Space, and Environmental Medicine. 63 (5): 341–5. PMID 1599378. نسخة محفوظة 17 سبتمبر 2019 على موقع واي باك مشين.
- ^ Parker JC, Hernandez LA, Peevy KJ (1993). "Mechanisms of ventilator-induced lung injury". Crit Care Med. 21 (1): 131–43. doi:10.1097/00003246-199301000-00024. PMID 8420720. نسخة محفوظة 29 يونيو 2015 على موقع واي باك مشين.
- ^ ا ب Soo Hoo, Guy W (31 December 2015). Mosenifar, Zab (ed.). "Barotrauma and Mechanical Ventilation". Drugs and Diseases – Clinical procedures. Medscape. نسخة محفوظة 10 يوليو 2019 على موقع واي باك مشين.
- ^ ا ب Haake, Ronald; Schlichtig, Robert; Ulstad, David R.; Henschen, Ross R. (April 1987). "Barotrauma: Pathophysiology, Risk Factors, and Prevention"[وصلة مكسورة] (PDF). Chest. 91 (4): 608–613. doi:10.1378/chest.91.4.608. PMID 3549176. Retrieved 16 January 2017. نسخة محفوظة 2023-04-17 على موقع واي باك مشين.
- ^ Albaiceta GM، Blanch L (2011). "Beyond volutrauma in ARDS: the critical role of lung tissue deformation". Crit Care. ج. 15 ع. 2: 304. DOI:10.1186/cc10052. PMC:3219320. PMID:21489320.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ ا ب Kaplan, Joseph. Alcock, Joe (ed.). "Barotrauma Workup: Laboratory Studies, Imaging Studies, Other Tests". emedicine.medscape.com. Retrieved 15 January 2017. نسخة محفوظة 23 أغسطس 2017 على موقع واي باك مشين.
| في كومنز صور وملفات عن: رضح ضغطي |