جدري النسناس
هذه المقالة بحاجة لمراجعة خبير مختص في مجالها. |
| جدري النسناس | |
|---|---|
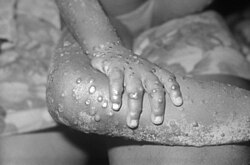
طفح جدري النسناس
| |
| معلومات عامة | |
| الاختصاص | أمراض معدية (اختصاص طبي) |
| من أنواع | مرض فيروسي، ومرض حيواني المنشأ، ومرض |
| الأسباب | |
| الأسباب | فيروس جدري القردة[1] |
| طريقة انتقال العامل المسبب للمرض | انتقال محمول جوا ، وانتقال بالاتصال |
| المظهر السريري | |
| البداية المعتادة | 5-21 days post exposure |
| الأعراض | Fever, headache, muscle pains, blistering rash, swollen lymph nodes |
| المدة | من اسبوعان إلى 5 اسابيع |
| الإدارة | |
| الوقاية | لقاح الجدري |
| التشخيص | تحليل الحمض النووي |
| أدوية | |
| حالات مشابهة | جدري الماء، جدري[2] |
| الوبائيات | |
| انتشار المرض | نادر[1] |
| الوفيات | تصل إلى 10٪ |
| التاريخ | |
| سُمي باسم | سعدان |
| تعديل مصدري - تعديل | |
جُدَرِيُّ النِّسْناس[3] أو جدري القردة[4] أو جدري القرود[5] هو مرض معدٍ يُسببه فيروس جدري النسناس (الاسم العلمي: Monkeypox virus).[1] تظهر أعراض الجدري بدءا من الشعور بحمّى ,ألم بالرأس ويتبعه ألم عضلي ومن ثم تورم بالعقد اللمفاوية مما يؤدي إلى الشعور بالتعب والوهن, وظهور طفح جلدي على شكل بثور مكسوة بقشرة خارجية. ويستغرق وقت التعرض للفيروس منذ وقت ظهور الأعراض حوالي عشرة أيام، وعادة ما تستمر الأعراض من إسبوعين إلى خمسة أسابيع.[6]
يمكن أن ينتشر جدري النسناس من خلال اصطياد الطرائد (حيوانات الأدغال) أو التعرُّض لِعَضْ أو خدش من تلك الحيوانات وانتقال سوائل الجسم من الكائنات الملوّثة أو النافقة أو من خلال التواصل مع شخص مصاب عن قرب. إذ غالباً ما يُعتقد أن الفيروس ينتشر بين بعض القوارض في أفريقيا,[7] ويمكن تأكيد تشخيص الإصابة بالفيروس عن طريق فحص الحمض النووي, للمنطقة المتعرضة للجرح والذي يمكن أن تكون نتائجه مشابهة لمرض جدري الماء.[2]
ويعتقد أن لقاح الجدري يمنع العدوى إذ يُعد المركب الدوائي(سيدوفوفير) مفيدا كعلاج للفيروس سيدوفوفير.[2]
ويرتفع خطر الوفاة لدى المصابين بالفيروس إلى 10% حيث يحدث هذه المرض بشكل خاص في وسط وغرب افريقيا. إذ تم اكتشافه لأول مرة في عام 1958[8]، وفي عام 1970 تم العثور على الحالات الأولى عند البشر في جمهورية الكونغو الديمقراطية. في عام 2003، عند انتشار الفيروس أمريكا ، قام فريق من الباحثين بتتبع مصدر العدوى للفيروس ووجدوا أن الأمر بدأ تحديداً من متجر لبيع الحيوانات الأليفة يقوم ببيع القوارض الغامبية المستوردة.[9]
الأسباب[عدل]
فيروس النسناس[عدل]
يسبب فيروس جدري النسناس المرض عند كل من الإنسان والحيوان. فقد تم تشخيص الفيروس لأول مرة في عام 1958 بينما كانت القردة الآكلة للسلطعونات المعروفة بقردة المكاكا تُستخدم كحيوانات مختبرية وخصوصاً في التجارب العصبية. يعد فيروس جدري النسناس من فصيلة الفيروس العظمي والذي ينتمي إلى جنس من أسرة الفيروسات الجذرية التي تحتوي على أنواع فيروسية أخرى تستهدف الثدييات، وقد تم العثور بشكل رئيسي على الفيروس في منطقة الغابات الاستوائية المطيرة في وسط وشرق افريقيا.
وقد تم اكتشاف المرض لأول مرة عند القردة (ومن هنا جاء اسم الفيروس) في عام 1958، وعند الإنسان في عام 1970. إذ تم التبليغ عن أكثر من 400 حالة عند البشر بين عامي 1970 و1986، وقد تسبب الانتشارات الفيروسية الصغيرة الوفيات بنسبة 10%، ومن هنا فإن معدل الإصابة الثانوية يختلف من شخص إلى آخر بشكل نسبي شبيه للإصابات التي تحدث في وسط وغرب أفريقيا الاستوائية.[10] ويُعتقد أن السبب الرئيسي للعدوى هو الاحتكاك مع الحيوانات المصابة أو سوائلها الجسدية. تم التبليغ عن أول حالة تفشي للفيروس في الولايات المتحدة عام 2003 في وسط غرب ولاية ألينوي وإنديانا وويسكونسن مع رصد إصابة واحدة في ولاية نيو جيرسي والتي يعود مصدرها إلى كلاب المروج التي أُصيبت بالفيروس نتيجة احتكاكها مع قارض غامبي، ولم تحدث أي وفاة على إثر ذلك.
من الممكن أن ينتقل الفيروس من الحيوانات إلى الإنسان أو من شخص إلى آخر. بينما تحدث العدوى من الحيوان إلى الإنسان عن طريق لدغة حيوانية أو عن طريق التلامس المباشر لسوائل جسم حيوان مصاب، فإن انتقال العدوى من شخص لآخر يكون عن طريق الجهاز التنفسي أو لمس سوائل جسم إنسان مصاب. تشتمل العوامل الخطرة المؤدية لانتشار المرض على مشاركة الشخص المصاب غرفة نومه، واستخدام أدواته الشخصية. لكن تزداد نسبة خطر العدوى عند انتقال الفيروس إلى الغشاء المخاطي للفم ,[11] وتحتاج فترة الحضانة من 10-14يوما , وتشمل الأعراض البادرية على تورم العقد اللمفاوية وألم عضلي وآلام بالرأس وحمّى ,قبل ظهور الطفح الجلدي.
وعادة ما يكون الطفح الجلدي موجودا فقط على الجدع ولكن مع إمكانية انتشاره إلى أخمص وراحتي القدمين، والتي تحدث في التوزيع المركزي. وتظهر الجروح البقعية الأولية على شكل عمل برائحة كريهة أو على شكل تقرحات وبثور.[11]
الوقاية[عدل]
يفترض أن التطعيم ضد الجدري يوفر حماية ضد عدوى مرض جدري القردة البشرية، باعتبارها فيروسات وثيقة الصلة ببعضها ويحمي المطعوم الحيوانات من تحدي جدري القردة التجريبي الفتاك.[12]
لم يتم إثبات هذا بشكل قاطع على البشر لأنه تم توقيف التطعيم الروتيني ضد الجدري بعد القضاء الواضح على الجدري بسبب اهتمامات تتعلق بسلامة المطعوم.
صدر أن لقاح الجدري يحد من خطر الإصابة بجدري القردة بين أشخاص تم تطعيمهم من قبل في أفريقيا، انخفاض المناعة ضد فيروسات الجدري في الجماعات المعرضة للإصابة هو عامل في انتشار جدري القردة.
ويعود ذلك إلى تضاؤل المناعة الوقائية ما بين الأشخاص الذين تم تطعيمهم قبل عام 1980 عندما توقفت التلقيحات الجماعية ضد الجدري في الجماعات المعرضة للإصابة هو عامل في انتشار جدري القردة.[11]
وقد أوصى مراكز الولايات المتحدة الأمريكية لمكافحة الأمراض والوقاية منها ( CDC) الأشخاص المحققون في تفشي جدري القردة المتورطون في رعاية أفراد أو حيوانات المصابة، بضرورة أخذ مطعوم الجدري للحماية من جدري القردة، ويجب كذلك تطعيم من كان على اتصال وثيق أو حميم مع أفراد أو حيوانات مؤكد إصابتهم بجدري القردة.
ولا توصي مركز مكافحة الأمراض والوقاية منها (CDC) بالتلقيح ما قبل الإصابة للأطباء البيطريين غير المعرضين للمرض أو الموظفين البيطريين أو ضباط مراقبة الحيوانات ما لم يشارك هؤلاء في تحقيقات ميدانية.
العلاج[عدل]
لا يوجد أي علاج آمن ومثبت لجدري القردة. يمكن تلقيح الأشخاص المصابين بعد أربعة عشرة يوما من التعرض للمرض.
علم الأوبئة[عدل]
تم ربط جدري القردة كمرض عند الإنسان بمرض في جمهورية الكونغو الديموقراطية ( المعروف سابقا بزائير)، في مدينة باسانكوسو، مقاطعة أيكواتور في عام 1970.[13]
تم تحديد تفش ثان للمرض في جمهورية كونغو الديموقراطية ( زائير) بين عامي 1997 و1996، وحدث تفش صغير لمرض جدري القردة البشري في الولايات المتحدة الأمريكية بين مالكي كلاب البراري.[14]
صدر التفشي من فيلا بارك، الينوي خارج مدينة شيكاغو، عندما أبقى تاجر حيوانات عجيبة كلاب براري يافعة على مقربة من فئات الجرابي الغامبي المستوردة من أكرا، غانا مؤخرا.
تم الإبلاغ عن إصابة 71 شخص بالمرض ولم يمت منهم أحد.
تم اكتشاف تركيز أفريقي ثان من العدوى في السودان ولم يمت أي مريض مصاب بالمرض.[15]
تفشي المرض في نيجيريا عام 2017[عدل]
صرحت التقارير انتشار جدري القردة حول جنوب شرق وجنوب جنوب نيجيريا، تبحث بعض الولايات والحكومة الفيدرالية في نيجيريا حاليا عن طريقة لاحتوائها، بالإضافة إلى إيجاد علاج للمرضى المصابين.
وانتشر المرض إلى لاغوس وأكوا ايبيوم وبايلسا وكروس ريفر ودلتا وانوغو وايمو وايكيتي وايبادان وناساراوا والنيجر والأنهار وإقليم العاصمة الفيدرالية.
تفشي المرض في عام 2022[عدل]
انتشرت عدوي جدري القرود في إسبانيا في مايو 2022 حيث سجلت نحو 80 إصابة مؤكدة و11 حالة في بريطانيا و50 حالة أخرى قيد الفحص والتحقق في 11 دولة أخري، وقد رجحت السلطات الإسبانية أن حفلات فخر المثلييين في جزر كناريا التي شارك فيها نحو 80 ألف شخص يمكن أن تكون بؤرة أخرى لعدوى بجدري القرود[16][17]، وقالت منظمة الصحة العالمية بأنه لا يوجد للقاح لجدري القرود متوفر رغم أن التطعيم السابق ضد الجدري أثبت نجاعة عالية في الوقاية أيضاً من جدري القردة.[18]
مراجع[عدل]
- ^ أ ب ت "About Monkeypox". CDC (بالإنجليزية الأمريكية). 11 May 2015. Archived from the original on 2017-10-15. Retrieved 2017-10-15.
- ^ أ ب ت ث McCollum، AM؛ Damon، IK (يناير 2014). "Human monkeypox". Clinical Infectious Diseases. ج. 58 ع. 2: 260–7. DOI:10.1093/cid/cit703. PMID:24158414.
- ^ الخياط، محمد هيثم (2006). المعجم الطبي الموحد (ط. الرابعة). منظمة الصحة العالمية. ص. 1278. ISBN:9953337268. مؤرشف من الأصل في 2020-10-10.
- ^ "جدري القردة". منظمة الصحة العالمية. مؤرشف من الأصل في 2022-05-20. اطلع عليه بتاريخ 2022-06-15.
- ^ "إسبانيا: حفلات المثليين بؤرة عدوى ثانية لجدري القرود في جزر الكناري". بوابة الأهرام. مؤرشف من الأصل في 2022-05-25. اطلع عليه بتاريخ 2022-05-22.
- ^ "Signs and Symptoms Monkeypox". CDC (بالإنجليزية الأمريكية). 11 May 2015. Archived from the original on 2017-10-15. Retrieved 2017-10-15.
- ^ "Transmission Monkeypox". CDC (بالإنجليزية الأمريكية). 11 May 2015. Archived from the original on 2017-10-15. Retrieved 2017-10-15.
- ^ "Monkeypox". CDC (بالإنجليزية الأمريكية). 11 May 2015. Archived from the original on 2017-10-15. Retrieved 2017-10-15.
- ^ "2003 U.S. Outbreak Monkeypox". CDC (بالإنجليزية الأمريكية). 11 May 2015. Archived from the original on 2017-10-15. Retrieved 2017-10-15.
- ^ Meyer، H.؛ Mathilde Perrichot؛ Markus Stemmler؛ Petra Emmerich؛ Herbert Schmitz؛ Francis Varaine؛ Robert Shungu؛ Florimond Tshioko؛ Pierre Formenty (2002). "Outbreaks of Disease Suspected of Being Due to Human Monkeypox Virus Infection in the Democratic Republic of Congo in 2001". Journal of Clinical Microbiology. الجمعية الأمريكية لعلم الأحياء الدقيقة. ج. 40 ع. 8: 2919–2921. DOI:10.1128/JCM.40.8.2919-2921.2002. PMC:120683. PMID:12149352.
- ^ أ ب ت Kantele A, Chickering K, Vapalahti O, Rimoin AW (2016). "Emerging diseases—the monkeypox epidemic in the Democratic Republic of the Congo". Clinical Microbiology and Infection. ج. 22 ع. 8: 658–659. DOI:10.1016/j.cmi.2016.07.004.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Marriott KA، Parkinson CV، Morefield SI، Davenport R، Nichols R، Monath TP (2008). "Clonal vaccinia virus grown in cell culture fully protects monkeys from lethal monkeypox challenge". Vaccine. ج. 26 ع. 4: 581–8. DOI:10.1016/j.vaccine.2007.10.063. PMID:18077063. مؤرشف من الأصل في 2018-06-28.
- ^ Ladnyj ID, Ziegler P, Kima E. "A human infection caused by monkeypox virus in Basankusu Territory, Democratic Republic of the Congo". Bull World Health Organ. ج. 46: 593–7. PMC:2480792. PMID:4340218.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "What You Should Know About Monkeypox" (PDF). Fact Sheet. مراكز مكافحة الأمراض واتقائها. 12 يونيو 2003. مؤرشف (PDF) من الأصل في 2008-06-25. اطلع عليه بتاريخ 2008-03-21.
- ^ Damon IK، Roth CE، Chowdhary V (2006). "Discovery of monkeypox in Sudan". N. Engl. J. Med. ج. 355 ع. 9: 962–3. DOI:10.1056/NEJMc060792. PMID:16943415. مؤرشف من الأصل في 2007-01-23.
- ^ "جدري القرود يتفشى في بريطانيا بظهور 11حالة جديدة.. اعرف الأدوية واللقاحات". اليوم السابع. 20 مايو 2022. مؤرشف من الأصل في 2022-05-20. اطلع عليه بتاريخ 2022-05-22.
- ^ "جدري القرود.. 80 إصابة مؤكدة وإسبانيا تشتبه في بؤرة جديدة بحفلات للمثليين". mubasher.aljazeera.net. مؤرشف من الأصل في 2022-05-25. اطلع عليه بتاريخ 2022-05-22.
- ^ "جدري القردة". www.who.int. مؤرشف من الأصل في 2022-05-20. اطلع عليه بتاريخ 2022-05-22.
| جدري النسناس في المشاريع الشقيقة: | |
| |