نسيج عظمي

النسيج العظمي هو نسيج ضام هيكلي موجود داخل العظام، وهو نسيج غني بالأملاح المعدنية التي تعطيه الصلابة والمتانة فهو الداعم الرئيسي للجسم. يكون تركيز هذه الأملاح لدى الأطفال أقل نسبيا مقارنة مع العظام التي اكتمل تكونها، لهذا السبب يستطيع الأطفال القيام بحركات تستعصي على الكبار فعلها، وذلك بسبب مرونة هيكلهم العظمي. يشكل النسيج العظمي الجزء الصلب من العظام التي تشكل بدورها الدعامة الهيكلية الداخلية لجسم الإنسان.
يختلف النسيج العظمي عن العظام نفسها[عدل]
فالعظام هي أعضاء تتألف من أنسجة العظام، ونخاع العظم، والأوعية الدموية، والأعصاب، والخلايا الطلائية المبطنة والمحيطة؛ في حين يشير النسيج العظمي على وجه التحديد إلى مصفوفة المعادن في العظام والتي تشكل الأجزاء الصلبة من الجهاز الهيكلي.
تركيب العظم وبناؤه[عدل]
العظم صلب نسبياً وخفيف، يدخل في تركيبه مواد عديدة؛ حيث يتكون وبشكل رئيسي من فوسفات الكالسيوم.[1]
يضم العظم في الجسم البشري نوعين اثنين من النسيج العظمي[عدل]
- العظم الصلب (الكثيف - المكتنز - القشري): وهو عظم مضغوط يُكون الجزء الخارجي الصلب للغاية في العظمة، ويشكل 80% من كتلة العظم الكلية للهيكل العظمي في الإنسان البالغ. بسبب كثافة القشرة العالية تُعد نسبتها 10% من مساحة الجسم السطحية.
- العظم الإسفنجي: وهو عظم شبكي مفرغ يملأ التجويف الداخلي للعظمة ويحتل مساحة سطحية كبيرة أكثر بعشرة مرات من العظم المكون للقشرة، ويشكل 20% من المساحة السطحية لجسم الإنسان.

تشير الأسماء ضمنا إلى أن النوعين يختلفان في الكثافة، أَو مقدار اكتظاظ النسيج داخل العظم، إلا أن كل من العظم الكثيف والعظم الإسفنجي متطابقان من الناحية البيولوجية، لكن الفرق هنا هو كيفية التركيب المجهري.
العظم القشري[عدل]
العظم القشري يشمل osteons مكتظة بشدة أَو أنظمة haversian. الosteon تشمل قناة وسطية تدعى قناة osteonic أو قناة هافرس، والتي تكون محاطة بحلقات مركزية (lamellae) من الهيكل الشبكي. تقع الخلايا العظمية بين حلقات الهيكل، في فراغات تدعى الفجوات (lacunae).

تتفرع قنوات صغيرة (canaliculi) من الفجوات إلى قناة osteonic لإنشاء الممرّات خلال الهيكل الصلب. في العظم الكثيف، تكتظ أنظمة haversian بإحكام مشكلة ما يبدو كالكتلة الصلبة. تحتوي قنوات osteonic على الأوعية الدموية والتي تسير بصورة متوازية مع محور العظم الطويل. هذه الأوعية الدموية ترتبط، عن طريق قنوات ثاقبة عرضية، بالشرايين على سطح العظم.
العظم الإسفنجي[عدل]
العظم الإسفنجي (Cancellous)، أخف وأقل كثافة من العظم الكثيف. ويشمل صفائح (trabeculae) ودعامات من العظم مجاورة للتجاويف متناثرة صغيرة تحتوي نخاع العظم الأحمر. تتصل canaliculi مع التجاويف المجاورة، بدلا من قناة haversian المركزية، للحصول على حاجتها من الدم. قد يبدو بأن trabeculae مرتبة بطريقة عشوائية، لكنها منظمة لإعطاء أقصى صلابة بصورة مشابهة للحاملات التي تستعمل لدعم البناء. يتبع trabeculae العظم الإسفنجي خطوط الإجهاد ويمكن أن يعاد ترتيبها إذا تغير اتجاه الإجهاد.
النسيج العظمي هو شكل خاص من أشكال النسيج الضام ويبنى من ثلاث عناصر هي: الخلايا - الألياف - المادة الأساسية.
الخلايا[عدل]
الخلية العظمية هي خلية وحيدة مسؤولة عن تكوين العظام. والخلايا العظمية هي أساساً أرومة ليفية متخصّصة. تنقسم الخلايا العظمية إلى 5 أنواع حيث يشاهد في العظم الفتي النماذج الخلوية التالية:
- أرومة الخلايا العظمية (Osteoprogenitors) هي الخلايا الموّلدة التي تنقسم لتنتج خلايا تتمايز إلى الخلايا المكونة للعظم.
- خلايا مصوّرة العظم= الخلايا بانية العظم = الخلايا المكونة للعظم (Osteoblasts): تقوم بإنتاج البروتينات والمركبات العضوية اللازمة لنمو وتقوية العظم.
- الخلايا العظمية البالغة = الخلية العظمية (Osteocytes): هي خلايا تنتج البروتينات والمواد العضوية التي تتدخل في تركيب المادة بين الخلوية.
- خلايا كاسرة ماصة = الخلايا المحطمة للعظم (Osteoclasts): تُسمىّ أيضاً ناقضات العظم، وهي تعمل على إذابة الكالسيوم في العظام عند انخفاض تركيزه في الدم.
- الخلايا المحدة للعظم bone lining cells.
التوازن بين بانيات العظم (الأوستيوبلاستس) وناقضات العظم (الأوستيوكلاستس) يحافظ على النسيج العظمي.

أرومة الخلايا العظمية[عدل]
- طبيعتها: خلايا متوسطية لها قدرة على التمايز باتجاه الخلايا المصورة للعظم.
- وجودها: بالقرب من السطوح الحرة للنسيج الآخذ بالتعظم.
- شكلها: مغزلية، قليلة الأخذ للون، نواتها بيضوية.
- عملها: تبدو هذه الخلايا نشيطة بانقسامها خلال فترة التشكل العظمي، والنمو الطبيعي للعظم، وكذلك عند الإنسان المكتمل، خلال إعادة التنظيم الداخلي، وإثر الكسور وتخرب العظام، وتتحول إلى الخلايا المصورة للعظم.
الخلايا المصوّرة للعظم[عدل]

- وجودها: تشاهد على سطوح العظام الآخذة بالتّشكل.
- شكلها: تأخذ شكلاً مسطّحاً عندما يضعف نشاطها، وشكلاً مكعباً أو أسطوانياً عند زيادة نشاطها يشاهد جهاز جولجي غالباً في منطقة قليلة التلوّن بين النواة وسطح الخلية. نواتها كروية كبيرة طرفية بعيدة عن سطح العظم.
- عملها: تقوم بإفراز المواد العضوية الداخلة في تركيب اللُّحمة، وتدعى عظماني (بالإنجليزية: osteoid) حبيبات إيجابية ال PAS تمثل مسبقات البروتينات السكرية. تمتلك مستقبلات لهرمون parathyroid (جانب الدرق) وعندما تنشط بتأثيره يتم إنتاج سيتوكين يسمى العامل المنشّط للخلايا الناقضة للعظم osteoclast stimulating factor.
الخلايا العظمية[عدل]
- شكلها: مغزلية، ذات استطالات وتحتوي على عضيّات.
- عملها: هي خلايا مصوّرة للعظم إحتبست ضمن المادة العظمية التي صنعتها بنفسها، ضمن تجويف عدسي الشكل يحدّه مادة عضوية غير متكلسة يفصلها عن اللحمة المتكلسة. ويصدر عن التجويف قنيات تتفاغر مع قنيات تجاويف الخلايا الأخرى وتمر عبرها الاستطالات الهيولية لهذه الخلايا، وتفيد هذه القنيات في ربط الخلايا مع بعضها وتأمين المبادلات الغذائية مع الدم الجاري في القناة المركزية وقنوات هافرس وقنوات فولكمان. تكون قادرة على إفراز خمائر تحل أملاح الكالسيوم من العظم لتأمين حاجة الدم إليه.
الخلايا الناقضة للعظم[عدل]
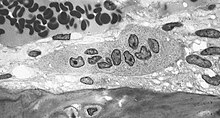
- وجودها: تتوضع على السطوح العظمية المراد تآكلها ضمن حفيرات صغيرة تسمى جوبات هاوشيب Howship's Lacunae.
- شكلها: متعددة الأنوية (5-50 نواة أو أكثر).
- قطرها: 50-100 ميكرون.
تحتوي على العديد من الحويصلات البلعمية والجسيمات الحالة التي تتضمن الفوسفاتاز الحمضية.
- طور تركيب: يتمثّل بحافة فرشاة غير متطورة وشبكة هيولية وجهاز جولجي متطورين (تلائماً مع التركيب الذي يتطلب عمل الشبكة وجهاز جولجي بالإفراز)
- عملها: إزالة الفضلات المتشكلة أثناء امتصاص العظم. إفراز الكولاجيناز والفوسفاتاز الحمضية وأنزيمات أخرى محلة للبروتينات وتضخ البروتونات لتقوم بتفكيك الكولاجين وحل الأملاح الكلسية المتبلورة.
الخلايا المحدة للعظم[عدل]
- شكلها: خلايا مسطّحة متطاولة.
- وجودها: تغطّي أغلب القطع العظميّة للهيكل عند الإنسان المكتمل كما تغطّي السطوح العظميّة غير المعرّضة للتشكّل أو للامتصاص العظميّ وتتوضّع على طبقة رقيقة للغاية من الكولاجين غير المتمعدن أو غير المتكلّس. الخليّة قليلة العضيّات وغير نشيطة وترتبط ببعضها ومع الخلايا العظميّة بارتباطات فضويّة.
- وظيفتها: غير معروفة ويعتقد أنه يمكنها أن تمثّل خلايا مصوّرة للعظم خامدة كما أنها يمكن أن تتمايز وتشكّل خلايا بانية للعظم؛ تشكّل الخلايا المحدّة للعظم حاجزاً بين العظم وخارجه (السائليّ).
مراحل التدخل الخلوي[عدل]
- ترجع الخلايا المحدّة للعظم مؤدّية لتقطّع الحاجز الخلوي سامحاً بوصول الخلايا الناقضة العظم.
- امتصاص المادّة العظميّة خارج الخلويّة من قبل الخلايا الناقضة العظم وتشكّل فجوات.
- تراجع الخلايا الناقضة العظم وإعطاء مكانها للخلايا البانية للعظم لتركيب مادّة خارج خلويّة جديدة ويعرف هذا الطور بطور إعادة البناء.
- تستغرق دورة التغيير العظمي عند الإنسان نحو 3 أشهر.
الألياف[عدل]
هي مولّدة للغراء وهو مادة بروتينية تسمى «الكولاجين من النموذج I»؛ المادة التي تحفظ للعظم هيئته وتديم مرونته (تشكّل 90%) وهي من النموذج V. تشبه الألياف المولّدة للغراء مثيلتها في النسيج الضام فهي مخططة عرضيّاً إلا أنها لا تنحل بمحلّاتها ولا تتضخم بالحموض. لا تشاهد الألياف العظميّة عادة بالمقاطع النسيجيّة لتقارب قرينة انكسارها مع قرينة انكسار المادّة الأساسيّة إلا أنه يمكن إظهارها باستخدام المجهر المستقطب أو الملوّنات الخاصّة بالألياف المولّدة للغراء بطريقة ماسون Masson أو بالمجهر الإلكتروني فتبدو متوازية في الصفيحة العظمية الواحدة ومتعامدة على ألياف الصفائح المجاورة في النسيج العظمي الناضج.
المادة الأساسية[عدل]
تبنى المادة الأساسية من قسمين: عضوي؛ ومعدني أي غير عضوي.
- يتركب القسم العضوي من مواد بروتينية سكرية ناتجة عن اتحاد المخاط متعدد السكاكر الكبريتي والحمض الهيالوروني: بروتينات سكرية Glycoproteins. -بروتينات مخاطية Proeoglycan تتضمن: osteopontin: يصل بين المواشير الكلسية.
osteonectin: يؤدي دوراً في التمعدن بسبب شراهته للكولاجين 1 والكالسيوم.
osteocalcin: له دور في التكلس.
sialoprotein و thrombospondin: جزيئات تربط المادة الأساسية مع المستقبلات الغشائية للخلايا العظية.
كما تحتوي المادة الأساسية أيضاً على الماء: جزء مرتبط مع أملاح الكلس؛ وجزء حر يساعد على التبادل بين كلس الدم وكلس العظم.
- كما تتركب المركبات غير عضوية أو معدنية بنسبة 70% من الوزن الجاف للعظم كما أن 99% من كالسيوم الجسم موجود في العظام، و90% من فوسفوره كذلك، مما يؤدي لقساوة العظم وتأهيله للقيام بوظائف هامة في الجسم؛ كالحمل والحماية.
- فوسفات الكالسيوم: 85%
- كربونات الكالسيوم: 10%
- فلور الكالسيوم، والمغنسيوم، والصوديوم، والبوتاسيوم: 5%
- كما تحتوي على السيترات والسلفات وبعض الأملاح النادرة كالزنك والباريوم: نسب ضئيلة للغاية.
مزيج المعادن الصلبة والكولاجين المرن يجعل العظام أصلب وأقوى من الغضروف دون أن تكون هشة.
تطور ونمو العظم[عدل]
المصطلحين osteogenesis والتعظّم (ossification) يستعملان في أغلب الأحيان بشكل مرادف للإشارة إلى عملية التشكيل العظمي. أجزاء من الهيكل العظمي تتشكل أثناء الأسابيع القليلة الأولى بعد الإخصاب؛ وبحلول نهاية الإسبوع الثامن بعد الإخصاب، يتكون شكل الهيكل من الغضاريف والأنسجة الرابطة وتبدأ عملية التعظّم. يستمر تطور العظم في أثناء فترة البلوغ؛ وحتى بعد البلوغ يستمر تطوير العظم لإصلاح الكسور ولإعادة القولبة. خلايا الأوستيوبلاستس، الأوستوسايتس والأوستيوكلاستس تشترك في تطوير، نمو وإعادة قولبة شكل العظام.
هناك نوعان من التعظّمِ:
- تعظم داخل الغشاء (بالإنجليزية: intramembranous ossification).
- تعظم غضروفي (بالإنجليزية: endochondral ossification).
تعظم داخل الغشاء[عدل]
التي تشمل بعض العظام المستوية في الجمجمة وبعض العظام غير المنتظمة. عظام المستقبل تشكّل أولا كأغشية من أنسجة رابطة. تهاجر خلايا الأوستيوبلاستس إلى هذه الأغشيةِ وتحيط نفسها بهيكل شبكي عظمي. خلايا الأوستيوبلاستس المحاطة بالهيكل الشبكي تسمى أوستوسايتس.
تعظم غضروفي[عدل]
طريقة التعظّم الغضروفي تتم عن طريق استبدال الغضاريف بالنسيج العظمي. أغلب العظام في الهيكل العظمي تتشكّل بهذا الإسلوب. تدعى هذه العظام بعظام endochondral. في هذه العملية، العظام تشكّل أولا كقوالب من الغضاريف. أثناء الشهرِ الثالث بعد التلقيح، الأوعية الدموية والخلايا الأوستيوبلاستس تخترق سمحاق الغضروف المحيط بقوالب الغضاريف وتتحول إلى سمحاق. حيث تشكل خلايا الأوستيوبلاستس باقة من العظم المضغوط حول جسم العظم. في نفس الوقت، الغضروف في مركز جسم العظم يبدأ بالتحلل. وتخترق خلايا الأوستيوبلاستس الغضروف المتحلل وتستبدله بعظم إسفنجي. هذا يشكّل نواة أساسية للتعظّم. تنتشر عملية التعظّم من هذه النواة إلى نهايات العظام. بعد تشكل العظم الإسفنجي في جسم العظم، تقوم خلايا أوستيوكلاستس بتحطيم قسم من العظمَ المشكل حديث لفتح جوف النقي.
الغضروف في المشاشة يواصل النمو لإعطاء المجال للعظم النامي لأخذ مزيد من الطول. لاحقاً، عادة بعد الولادةِ، تنشأ مراكز تعظّم ثانويَة في المشاشة. التعظّم في المشاشة مشابه للذي يحصل في جسم العظم إلا أن العظمِ الإسفنجيِ لا يحطّم لتَشكيل تجاويف medullary. عندما يكتمل التعظّم الثانوي، تستبدل الغضاريف بالعظم كليا ما عدا في منطقتين. مساحة من الغضروف تبقى على سطح المشاشة مشكلة الغضروف المفصلي، أما المنطقة الأخرى من بقايا الغضروف فتقع بين المشاشة وجسم العظم. وهذه تسمى طبقة صفيحة مشاشية أو طبقة نمو.
نمو العظام بحاجة إلى نمو طولي انطلاقا من طبقة النمو بواسطة عملية مشابهة لتعظّم endochondral. الغضروف الموجود بمنطقة طبقة النمو بجانب المشاشة يواصل النمو. chondrocytes بجانب جسم العظم، يهرم ويتحلّل. تدخل خلايا الأوستيوبلاستس وتُعظّم الهيكل لتشكيل العظم. تستمر هذه العملية في فترة الطفولة وسنوات المراهقة إلى أن يتباطأ نمو الغضروف ومن ثم يتوقف. عند توقف نمو الغضروف، في أوائل العشرينات، تتحجّر طبقة طبقة النمو بالكامل ويبقى خط رقيق جدا من طبقة النمو، وعليه لا تستطيع العظام النمو طوليا. يتم التحكم بنمو العظام بواسطة هرمون النمو المفرز في الغدّة النخامية، والهورمونات الجنسية المفرزة في المبايض والخصيات. على الرغم من توقف نموالعظام طوليا، إلا أنه يمكنها أن تواصل زيادة سماكتها (القطر) في فترة حياتها وذلك كرد فعل على الإجهاد بسبب نشاط العضلات المتزايد أَو زيادة الوزن. إن زيادة القطرِ تدعى نموا عطفي. خلايا الأوستيوبلاستس في السمحاق تشكل طبقة عظمية كثيفة حول السطح العظمي الخارجي. وفي نفس الوقت، تقوم خلايا أوستيوكلاستس في بطانة العظم بتحطيم قسما من العظم على السطح العظمي الداخلي، حول جوف النقي. تزيد هذه العمليتين قطر العظم، وفي نفس الوقت، تمنع العظم من أن يصبح ثقيلا وضخما.
الوظيفة[عدل]
للنسيج العظمى عديد من الوظائف بما في ذلك:
بشكل مباشر[عدل]
- دعم العضلات والأعضاء والأنسجة الرخوة.
- الحركة والتنقل والنفوذ.
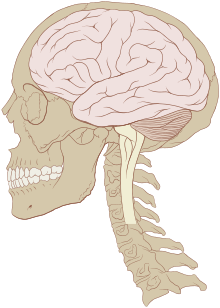
- حماية الأجهزة الحيوية في الجسم مثل: المخ داخل الجمجمة والقلب والرئتين داخل القفص الصدري والحبل الشوكي داخل القناة الشوكية للعمود الفقري (مع ملاحظة أن ليست كل الأجهزة الحيوية في الجسم محمية بالعظام. وعلى سبيل المثال: الأمعاء والكبد والكلى).
- تخزين فوسفات الكالسيوم.
بشكل غير مباشر[عدل]
نخاع العظام داخل العظم الإسفنجي يدخل في تكوين خلايا الدم.
انظر أيضا[عدل]
المصادر[عدل]
- Henry Gray: Anatomy of the human body (Bartleby.com; Great Books Online)
- Eldra P. Solomon - Richard R. Schmidt - Peter J. Adragna : Human anatomy & physiology ed. 2nd 1990 (Sunders College Publishing, Philadelphia) ISBN 0-03-011914-6
- pub-med
مراجع[عدل]
- ^ [Kaplan USMLE-1- Anatomy ]
