داء لايم
| داء لايم | |
|---|---|
 لبود كتفي بالغ
| |
| معلومات عامة | |
| الاختصاص | أمراض معدية، وطب الجلد، وطب الجهاز العصبي، وطب القلب |
| من أنواع | مرض بكتيري معدي أولي ، ومرض |
| الأسباب | |
| الأسباب | بوريليا برغدورفيرية |
| طريقة انتقال العامل المسبب للمرض | لبود الهادي [1]، وقرادة الغزال[1] |
| المظهر السريري | |
| الأعراض | إعياء[2]، وصداع[2]، وألم مفصلي[2]، وألم عضلي[2]، وارتجاف حزمي[2]، ومذل[2]، ودوخة[2]، واضطراب نظم قلبي[2]، وحمى، والتهاب العصب، والتهاب السحايا، والتهاب السحايا والدماغ، والتهاب العضلة القلبية، والتهاب المفاصل، والتهاب الدماغ والنخاع الشوكي، واعتلال عضلة القلب الضخامي |
| الإدارة | |
| أدوية | |
| حالات مشابهة | مرض اللايم المزمن |
| تعديل مصدري - تعديل | |
داء لايم أو داء ليم (بالإنجليزية: Lyme Disease) هو داء خمجي ينتج عن الإصابة بأحد 3 أنواع من بكتيريا البوريليا (جنس من اللولبيات):
- بوريليا برغدورفيرية وهي النوع الشائع أمريكا[3]
- بوريليا جاريني في أوروبا
- بوريليا أفزيلي في أوروبا
يُصنيف مرض لايم إلى مراحل تبعاً لسرعة ومدى انتشار العدوى في الجسم:
- المرحلة الأولى من مرض لايم وتسمى أيضاً المحصوره حيث يكون مرض لايم في منطقة صغيرة جداً ومحدودة.[4][5]
- المرحلة الثانية تبدأ في الانتشار الجزئي لمرض لايم في جسم الإنسان.[6]
- المرحلة الثالثة أو المتاخرة حيث يكون مرض لايم قد أصاب كافة أعضاء الجسم.
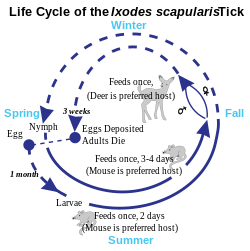
والجدير بالذكر أنه يجب أن تدخل البكتيريا لمجرى الدم عن طريق الجلد بالتصاق القراد لمدة تتراوح بين 24- 36 ساعة وتغذيته على الدم فمجرد العض من قبل القراد قد لا يتسبب في نقل البكتريا منه لجسم الإنسان، وخطورة مرض لايم تكون في قدرته على الإنتشار ليصل إلى الدماغ والقلب والمفاصل [7][8]
يعد داء لايم أشهر داء منقول عن طريق القرادة في نصف الكرة الأرضية العلوي. تنتقل بكتيريا البوريليا عن طريق عضة القراد المنتمي لنوع اللبود.[9] تبتدئ أعراض المرض بالحمى وألام الرأس والإرهاق و الحمامى الهامشية (أحد أشكال الطفح الجلدي المميزة لداء لايم).[10]
أعراض المرض[عدل]
يؤثر داء لايم على عدة أعضاء في جسم الإنسان مسبباً كماً متنوعاً من الأعراض المرضية. لا تظهر أعراض هذا المرض على كل المصابين (حوالي 7% من المصابين لا تظهر عليهم أية أعراض [11]) كما تختلف الصورة السريرية من مريض إلى آخر. تستمر فترة حضانة المرض من اسبوع إلى اسبوعين.[12][13][14]

تُصنف الأعراض تبعاً للمرحلة المرضية وانتشار مرض لايم في جسم الإنسان بحيث تتميّز المرحلة الأولىٰ بما يلي:[14][15]
- - الشعور بالقشعريرة وعدم تحمّل البرد أو أيّ انخفاض في درجة الحرارة.
- - ارتفاع درجة حراره الجسم (الحمى).
- - التعب والضعف العام.
- - الشعور بالصداع.
- - حدوث آلام المفاصل.
- - الشعور بألم في العضلات وتصلّب الرقبة في بعض الحالات.
- - ظهور طفح جلدي وتورّم وَ احمرار الجلد في المنطقة الّتي تغذّت منها القراد على دم المصاب بمرض لايم وتدعىٰ طفح حمامى مهاجرة.
- - قد تشبه هذه الأعراض أعراض الإصابة بمرض الزكام وعادة لا تحتاج هذه الأعراض علاج وتزول دون تدخّل طبّي خلال أسابيع.
أمّا أعراض الدرجة الثانية قد تستغرق أسابيع أو أشهر بعد حدوث العدوىٰ الجرثوميّة ومنها:[16][17]
- - الشعور بخدلان في الأطراف.[18]
- - الشعور بألم عصبي في بعض مناطق الجسم.
- - عدم القدرة على تحريك بعض عضلات الجسم.
- - ضعف عام في عضلات الوجه مما يؤدّي إلىٰ تغيّر التعابير الإيحائيّة للشخص.
- - القلق وَ توتر دائم.
- - حدوث اضطرابات في العضلة القلبية.
- - خفقان القلب.[19]
- - ألم في الصدر.
- - ضيق في التنفس.
أمّا المرحلة الثالثة وهي الأخطر في مراحل المرض على الإطلاق، وتشمل الأعراض:[20][21]
- - حدوث حركات لا إرادية في العضلات.[22]
- - حدوث تورّم المفاصل.
- - ضعف العضلات وشللها التّامّ في بعض الحالات.
- - الشعور بالخدر والوخز.
- - عدم وضوح الكلام من الفرد على الإطلاق.
- - حدوث مشاكل في الجهاز العصبي المركزي وَالّتي تؤثّر على تركيز وتفكير المصاب.[23][24]
من المضاعفات التي يمكن حدوثها نتيجة الإصابة بالمرض:
- - انخفاض تركيز مريض لايم.[25]
- - حدوث اضطرابات في الذاكرة.
- - تلف الأعصاب.
- - الشعور بالخدر.
- - شلل في عضلات الوجه.
- - اضطرابات في أثناء النوم وشعور مصابين مرض لايم بالقلق.[26]
- - حدوث مشاكل في الرؤية ووضوحها.
- - الشعور بالتعب.
تشخيص المرض[عدل]
يلجأ الطبيب إلىٰ التّدابير التّاليَة لتشخيص هذا المرض:[27]
- - الفحص السريري.[28]
- - الفحص المناعي المرتبط بالإنزيم (ELISA) الّذي يكشف عن الأجسام المُضادّة للبكتيريا الخاصّة بمرض لايم.[29][30]
- - التصوير الإشعاعي للدماغ بالرنين المغناطيسي (MRI).[31][32]
- - مخطط صدى القلب Echocardiogram .[33]
- - فحص تخطيط القلب.[34]
- - فحص خزعة السائل الشوكي.[35][36]
إجراءات وقائيّة[عدل]
للوقاية من مرض لايم يجب اتّباع التّعليمات التّاليَة:[37][38]

- - تجنّب المناطق الّتي تكثر فيها الأعشاب الطويلة حيث ينمو قراد الأيل الناقل لمرض لايم.
- - ارتداء السراويل والأكمام الطّويلة في حال التّواجد في المناطق الّتي يشيع فيها القراد النّاقل لمرض لايم.
- - استخدام طارد الحشرات الموضعي على المناطق الجلديّة المكشوفة.[39][40][41]
- - الالتزام بتعليمات السّلامة العامّة الصّحّيّة.[42][42]
- - في حال شعور مريض لايم بأيّ أعراض غريبة يجب الرّجوع للطّبيب والكشف الصّحّيّ.[43]
- - إجراء الفحوصات الدّوريّة للحيوانات الأليفة المنزليّة وتنظيفها جيّداً لمنع عدوى مرض لايم.
العلاج[عدل]
إن علاج مرض لايم يعتمد على حدة الاعراض وبدء ظهورها حيث انه ليس كل من يصاب بعضة القراد يجب أن يتناول علاجات دوائية، فقد تكفي مراقبة مريض لايم الصحية لفترة شهر.[44][45]

بعض الحالات تظهر عليهم اعراض مرض لايم بحيث يتم تأكيد الإصابة من قبل الطبيب، ومن ثم يصف لهم الطبيب المضاد الحيوي الازم (وغالباً ما تكون جرعة واحدة من الدوكسيسيكلين (Doxycycline) لهم ومن تلك الفئة من هم أكبر من سن 8 والإناث غير الحوامل وغير المرضعات، والذين التصقت القراد بأجسامهم مدة لا تقل عن 36 ساعة).[45][46]
- تكون فتره علاج مرض لايم من 10 إلى 14 يوم تقريباً تبعا للوضع الصحي للمريض.[47][48]
قد يصف الطبيب بعض العلاجات الدوائية المسكنة للألم خاصة في حال تصلب المفاصل مع مرض لايم.[49]
ادوية علاج مرض لايم[عدل]
- دوكسيسيكلين (Doxycycline)[50][51]
- اموكسسلين (Amoxicillin)
- أزثرومايسين (Azithromycin)
- سيفركسيم (Cefuroxime)
- سفتريكسون (Ceftriaxone)
المسكنات ومنها:
- ايبوبروفين (Ibuprofen).
- نابروكسين (Naproxen).
علاج الحالات المستعصية على المضادات الحيوية[عدل]
ظهرت بعض حالات داء لايم المستعصية على المضادات الحيوية ولوحظ تكرار حدوث المرض بالرغم من استخدام المضادات الحيوية المناسبة. أظهرت بعض الدراسات أن استخدام الهايدروكسيكوين أو الميثوتريكسيت قد يساعد في شفاء الحالات المستعصية على المضادات الحيوية.
مرض لايم المزمن[عدل]
مصطلح «مرض لايم المزمن» أو «ما بعد متلازمة داء لايم» يطبّق على مجموعات مختلفة من المرضى. منهم الأشخاص الذين يعانون من أعراض المرحلة المتأخرة من داء لايم التي لم يتم علاجها: التهاب الأعصاب الطرفية و\ أو التهاب الدماغ. يطبّق هذا المصطلح أيضاً على الأشخاص الذين كانوا يعانون من المرض في الماضي وبقيت بعض الأعراض بعد العلاج بالمضادات الحيوية وهو ما يسمى أيضاً متلازمة ما بعد داء لايم. كما أنه يطبّق على المرضى الذين لا يعانون من أعراض محددة كالتعب وليس هناك أي دليل بأنهم قد أصيبوا بداء لايم بالماضي.
وبائيات[عدل]

داء لايم مرض متوطن في نصف الأرض الشمالي في المناطق المعتدلة.[52][53]
أفريقيا[عدل]
في شمال أفريقيا، تم تحديد المرض في المغرب، الجزائر، مصر وتونس.[54][55][56]
مرض لايم في أفريقيا جنوب الصحراء غير معروف حاليا، ولكن الأدلة تشير إلى أنه قد يحدث في هذه المنطقة. إن وفرة المضيفين وناقلات القراد من شأنه أن يؤيد إنشاء عدوى لايم في أفريقيا. في شرق أفريقيا، تم الإبلاغ عن حالتين من مرض لايم في كينيا.[57][58]
اسيا[عدل]
تم العثورعلي الحشرات بشكل أكثر تكرارا في اليابان، وكذلك في شمال غرب الصين، نيبال، تايلاند و أقصى شرق روسيا. كما تم عزل بورليا في منغوليا.[59][60][61]
أوروبا[عدل]
توجد حالات القراد ب بورجدورفيري سينسو في معظم أنحاء أوروبا الوسطى، وخاصة في سلوفينيا والنمسا، ولكن تم عزلها في كل بلد تقريبا في القارة. الإصابة في جنوب أوروبا، مثل إيطاليا والبرتغال، هي أقل بكثير.[62][63][64]
أمريكا الشمالية[عدل]
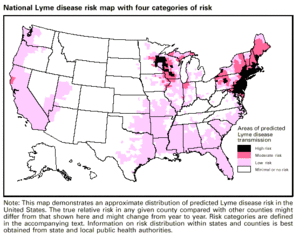
العديد من الدراسات في أمريكا الشمالية ترتبط بارتباطات بيئية لانتشار مرض لايم. وقد أظهرت دراسة أجريت عام 2005 باستخدام نمذجة ملاءمة المناخ أن تغير المناخ سيؤدي إلى زيادة شاملة في موائل النواقل المناسبة بنسبة 213٪ بحلول عام 2080، مع توسع الشمال في كندا، وزيادة الملاءمة في وسط الولايات المتحدة، وانخفاض الموائل المناسبة والنواقل تراجع في جنوب الولايات المتحدة. وخلص استعراض أجري في عام 2008 للدراسات المنشورة إلى أن وجود الغابات أو المناطق الحرجية هو المتغير الوحيد الذي يزيد باستمرار من خطر الإصابة بمرض لايم بينما أظهرت المتغيرات البيئية الأخرى تفاوتا ضئيلا أو معدوما بين الدراسات. وقال الباحثون إن العوامل التي تؤثر على كثافة القراد والمخاطر البشرية بين المواقع لا تزال غير مفهومة جيدا، وأنه ينبغي إجراء الدراسات المستقبلية على مدى فترات زمنية أطول، وتصبح أكثر توحيدا عبر المناطق، وإدراج المعارف الموجودة في إيكولوجيا مرض لايم الإقليمية.[65][66]
كندا[عدل]
بسبب تغير المناخ، توسعت مجموعة القراد القادرة على حمل مرض لايم من منطقة محدودة من أونتاريو لتشمل مناطق كيبيك الجنوبية ومانيتوبا وشمال أونتاريو وجنوب نيوبرونسويك وجنوب غرب نوفا سكوشيا وأجزاء محدودة من ساسكاتشوان وألبرتا وكذلك كولومبيا البريطانية. وقد تم الإبلاغ عن حالات إلى الشرق من جزيرة نيوفاوندلاند. والتنبؤ القائم على نموذج من قبل ليتون وآخرون. (2012) أن نطاق القراد الكتفي الأول سوف يتوسع في كندا بمقدار 46 كم / سنة خلال العقد المقبل، مع ارتفاع درجات الحرارة المناخية باعتبارها المحرك الرئيسي لزيادة سرعة الانتشار.[67][68][69][70]
المكسيك[عدل]
تشير دراسة أجريت عام 2007 إلى أن عدوى بورليا بورجدورفيري متوطنة في المكسيك، من أربع حالات تم الإبلاغ عنها بين عامي 1999 و 2000.[71]
أمريكا الجنوبية[عدل]
في أمريكا الجنوبية، يتزايد الاعتراف بالأمراض المنقولة عن طريق القراد وحدوثه. في البرازيل، تم التعرف على مرض يشبه الليم يعرف باسم متلازمة باجيو يوشيناري، الناجمة عن الكائنات الحية الدقيقة التي لا تنتمي إلى المركب ب. بورجدورفيري سينسو معقدة وتنقلها القراد من جنس أمبليوما وريبيسفالوس. تم الإبلاغ عن أول حالة من بيس في البرازيل في عام 1992 في كوتيا، ساو باولو. وقد تم تحديد مستضدات البروغدورفيري سنسو ستريكتو في المرضى في كولومبيا وبوليفيا.[72][73]
انظر أيضًا[عدل]
مراجع[عدل]
- ^ Disease Ontology (بالإنجليزية), 27 May 2016, QID:Q5282129
- ^ WikiSkripta (بالتشيكية والسلوفاكية), ISSN:1804-6517, QID:Q9049250
- ^ Ryan KJ, Ray CG (editors) (2004). Sherris Medical Microbiology (ط. 4th ed.). McGraw Hill. ص. 434–437. ISBN:0838585299.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) و|مؤلف=باسم عام (مساعدة) - ^ "Signs and Symptoms of Lyme Disease". cdc.gov. 11 يناير 2013. مؤرشف من الأصل في 2013-01-16. اطلع عليه بتاريخ 2015-03-02.
- ^ Aucott JN (2015). "Posttreatment Lyme disease syndrome". Infect. Dis. Clin. N. Am. ج. 29 ع. 2: 309–23. DOI:10.1016/j.idc.2015.02.012. PMID:25999226.
- ^ Regional Disease Vector Ecology Profile: Central Europe. DIANE Publishing. أبريل 2001. ص. 136. ISBN:9781428911437. مؤرشف من الأصل في 8 سبتمبر 2017.
- ^ "Lyme Disease Diagnosis and Testing". cdc.gov. 10 يناير 2013. مؤرشف من الأصل في 2 مارس 2015. اطلع عليه بتاريخ 2 مارس 2015.
- ^ "Two-step Laboratory Testing Process". cdc.gov. 15 نوفمبر 2011. مؤرشف من الأصل في 12 مارس 2015. اطلع عليه بتاريخ 2 مارس 2015.
- ^ Johnson RC (1996). "Borrelia". Baron's Medical Microbiology (Baron S et al, eds.) (ط. 4th ed.). Univ of Texas Medical Branch. ISBN:0-9631172-1-1. مؤرشف من الأصل في 2009-02-07.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ "Testing of Ticks". cdc.gov. 4 يونيو 2013. مؤرشف من الأصل في 19 فبراير 2015. اطلع عليه بتاريخ 2 مارس 2015.
- ^ Steere AC, Sikand VK, Schoen RT, Nowakowski J (2003). "Asymptomatic infection with Borrelia burgdorferi". Clin. Infect. Dis. ج. 37 ع. 4: 528–532. DOI:10.1086/376914. PMID:12905137.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Lyme disease في موقع إي ميديسين نسخة محفوظة 12 مايو 2018 على موقع واي باك مشين.
- ^ Steere AC، Sikand VK، Schoen RT، Nowakowski J (August 2003). "Asymptomatic infection with Borrelia burgdorferi". Clin. Infect. Dis. 37 (4): 528–32. PMID 12905137. doi:10.1086/376914. (primary source) "نسخة مؤرشفة". مؤرشف من الأصل في 2017-06-20. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ أ ب Biesiada G، Czepiel J، Leśniak MR، Garlicki A، Mach T (20 December 2012). "Lyme disease: review". Arch. Med. Sci. 8 (6): 978–82. PMC 3542482
 . PMID 23319969. doi:10.5114/aoms.2012.30948. "نسخة مؤرشفة". مؤرشف من الأصل في 2016-09-12. اطلع عليه بتاريخ 2020-09-16.
. PMID 23319969. doi:10.5114/aoms.2012.30948. "نسخة مؤرشفة". مؤرشف من الأصل في 2016-09-12. اطلع عليه بتاريخ 2020-09-16.{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Steere AC، Dhar A، Hernandez J، وآخرون. (January 2003). "Systemic symptoms without erythema migrans as the presenting picture of early Lyme disease". Am. J. Med. 114 (1): 58–62. PMID 12543291. doi:10.1016/S0002-9343(02)01440-7. (primary source) "نسخة مؤرشفة". مؤرشف من الأصل في 2015-04-06. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Auwaerter PG، Aucott J، Dumler JS (January 2004). "Lyme borreliosis (Lyme disease): molecular and cellular pathobiology and prospects for prevention, diagnosis and treatment". Expert Rev. Mol. Med. 6 (2): 1–22. PMID 14987414. doi:10.1017/S1462399404007276. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-03-17. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Halperin JJ (June 2008). "Nervous system Lyme disease". Infect. Dis. Clin. N. Am. 22 (2): 261–74, vi. PMID 18452800. doi:10.1016/j.idc.2007.12.009. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-03-17. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Chabria SB، Lawrason J (2007). "Altered mental status, an unusual manifestation of early disseminated Lyme disease: A case report". J. Med. Case Rep. 1: 62. PMC 1973078
 . PMID 17688693. doi:10.1186/1752-1947-1-62. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-12-11. اطلع عليه بتاريخ 2020-09-16.
. PMID 17688693. doi:10.1186/1752-1947-1-62. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-12-11. اطلع عليه بتاريخ 2020-09-16.{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Stanek G، Wormser GP، Gray J، Strle F (فبراير 2012). "Lyme borreliosis". Lancet. ج. 379 ع. 9814: 461–73. DOI:10.1016/S0140-6736(11)60103-7. PMID:21903253.
- ^ Shadick NA، Phillips CB، Sangha O، وآخرون. (December 1999). "Musculoskeletal and neurologic outcomes in patients with previously treated Lyme disease". Ann. Intern. Med. 131 (12): 919–26. PMID 10610642. doi:10.7326/0003-4819-131-12-199912210-00003. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-06-28. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Seltzer EG، Gerber MA، Cartter ML، Freudigman K، Shapiro ED (February 2000). "Long-term outcomes of persons with Lyme disease". J. Am. Med. Assoc. 283 (5): 609–16. PMID 10665700. doi:10.1001/jama.283.5.609. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-06-28. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Nau R، Christen HJ، Eiffert H (January 2009). "Lyme disease--current state of knowledge". Dtsch. Arztebl. Int. 106 (5): 72–81; quiz 82, I. PMC 2695290
 . PMID 19562015. doi:10.3238/arztebl.2009.0072. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-04-06. اطلع عليه بتاريخ 2019-05-30.
. PMID 19562015. doi:10.3238/arztebl.2009.0072. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-04-06. اطلع عليه بتاريخ 2019-05-30.{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Fallon BA، Nields JA (November 1994). "Lyme disease: a neuropsychiatric illness". Am. J. Psychiatry. 151 (11): 1571–83. PMID 7943444. doi:10.1176/ajp.151.11.1571. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-03-09. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Hess A، Buchmann J، Zettl UK، وآخرون. (March 1999). "Borrelia burgdorferi central nervous system infection presenting as an organic schizophrenialike disorder". Biol. Psychiatry. 45 (6): 795. PMID 10188012. doi:10.1016/S0006-3223(98)00277-7. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-04-01. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Stanek G، Strle F (June 2008). "Lyme disease: European perspective". Infect. Dis. Clin. N. Am. 22 (2): 327–39, vii. PMID 18452805. doi:10.1016/j.idc.2008.01.001. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-09-28. اطلع عليه بتاريخ 2020-09-16.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Mullegger RR (2004). "Dermatological manifestations of Lyme borreliosis". Eur. J. Dermatol. 14 (5): 296–309. PMID 15358567. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-07-03. اطلع عليه بتاريخ 2020-09-16.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Wormser G، Masters E، Nowakowski J، وآخرون. (2005). "Prospective clinical evaluation of patients from missouri and New York with erythema migrans-like skin lesions". Clin. Infect. Dis. 41 (7): 958–65. PMID 16142659. doi:10.1086/432935. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-06-30. اطلع عليه بتاريخ 2020-09-16.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Branda، JA؛ Linskey, K؛ Kim, YA؛ Steere, AC؛ Ferraro, MJ (سبتمبر 2011). "Two-tiered antibody testing for Lyme disease with use of 2 enzyme immunoassays, a whole-cell sonicate enzyme immunoassay followed by a VlsE C6 peptide enzyme immunoassay". Clin. Infect. Dis. ج. 53 ع. 6: 541–7. DOI:10.1093/cid/cir464. PMID:21865190.
- ^ Brown SL، Hansen SL، Langone JJ (July 1999). "Role of serology in the diagnosis of Lyme disease". J. Am. Med. Assoc. 282 (1): 62–66. PMID 10404913. doi:10.1001/jama.282.1.62. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-04-07. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Hofmann H (1996). "Lyme borreliosis--problems of serological diagnosis". Infection. 24 (6): 470–72. PMID 9007597. doi:10.1007/BF01713052. "نسخة مؤرشفة". مؤرشف من الأصل في 2016-10-07. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Pachner AR (1989). "Neurologic manifestations of Lyme disease, the new "great imitator"". Rev. Infect. Dis. 11 Suppl 6: S1482–1486. PMID 2682960. doi:10.1093/clinids/11.Supplement_6.S1482. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-03-01. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Westervelt، Holly؛ McCaffrey, Robert (سبتمبر 2002). "Neuropsychological Functioning in Chronic Lyme Disease". Neuropsychol. Rev. ج. 12 ع. 3: 153–177. DOI:10.1023/A:1020381913563.
- ^ Wilske B (2005). "Epidemiology and diagnosis of Lyme borreliosis". N. Engl. J. Med. 37 (8): 568–79. PMID 16338759. doi:10.1080/07853890500431934. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-04-07. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Steere AC, McHugh G, Damle N, Sikand VK؛ McHugh؛ Damle؛ Sikand (July 2008). "Prospective study of serologic tests for lyme disease". Clin. Infect. Dis. 47 (2): 188–95. PMID 18532885. doi:10.1086/589242. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-03-17. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Molloy PJ، Persing DH، Berardi VP (August 2001). "False-positive results of PCR testing for Lyme disease". Clin. Infect. Dis. 33 (3): 412–13. PMID 11438915. doi:10.1086/321911. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-03-17. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Nocton JJ، Dressler F، Rutledge BJ، Rys PN، Persing DH، Steere AC (January 1994). "Detection of Borrelia burgdorferi DNA by polymerase chain reaction in synovial fluid from patients with Lyme arthritis". N. Engl. J. Med. 330 (4): 229–34. PMID 8272083. doi:10.1056/NEJM199401273300401. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-10-12. اطلع عليه بتاريخ 2020-09-16.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ "CDC - Lyme Disease - NIOSH Workplace Safety and Health Topic". www.cdc.gov. مؤرشف من الأصل في 13 نوفمبر 2015. اطلع عليه بتاريخ 3 نوفمبر 2015.
- ^ Centers for Disease Control and Prevention. "Avoid bug bites". مؤرشف من الأصل في 13 مارس 2016. اطلع عليه بتاريخ 15 مارس 2016.
- ^ "Figure 2: Changes in deer density and cases of Lyme disease in Mumford Cove, Connecticut, 1996–2004 (CT DEP data)". Managing Urban Deer in Connecticut (PDF) (الطبعة 2nd). Connecticut Department of Environmental Protection - Wildlife Division. June 2007. صفحة 4. تمت أرشفته (PDF) من الأصل في 2 June 2013. نسخة محفوظة 27 فبراير 2017 على موقع واي باك مشين.
- ^ Rand PW، Lubelczyk C، Holman MS، Lacombe EH، Smith RP (July 2004). "Abundance of Ixodes scapularis (Acari: Ixodidae) after the complete removal of deer from an isolated offshore island, endemic for Lyme Disease". J. Med. Entomol. 41 (4): 779–84. PMID 15311475. doi:10.1603/0022-2585-41.4.779. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-09-12. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Perkins SE، Cattadori IM، Tagliapietra V، Rizzoli AP، Hudson PJ (August 2006). "Localized deer absence leads to tick amplification". Ecology. 87 (8): 1981–86. PMID 16937637. doi:10.1890/0012-9658(2006)87[1981:LDALTT]2.0.CO;2. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-02-01. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ أ ب Gern L.؛ Estrada-Pena A.؛ Frandsen F.؛ Gray J. S.؛ Jaenson T. G. T.؛ Jongejan F.؛ Nuttall P. A. (1998). "European reservoir hosts of Borrelia burgdorferi sensu lato". Zentralblatt Bakteriol. ج. 287 ع. 3: 196–204. DOI:10.1016/S0934-8840(98)80121-7. مؤرشف من الأصل في 2015-09-24.
- ^ Poland GA، Jacobson RM (March 2001). "The prevention of Lyme disease with vaccine". Vaccine. 19 (17–19): 2303–08. PMID 11257352. doi:10.1016/S0264-410X(00)00520-X. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-05-16. اطلع عليه بتاريخ 2020-09-16.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Rowe، Claudia (13 June 1999). "Lukewarm Response To New Lyme Vaccine". نيويورك تايمز. تمت أرشفته من الأصل في 10 February 2012. اطلع عليه بتاريخ 11 يوليو 2008. نسخة محفوظة 12 سبتمبر 2017 على موقع واي باك مشين.
- ^ أ ب Abbott A (February 2006). "Lyme disease: uphill struggle". Nature. 439 (7076): 524–25. PMID 16452949. doi:10.1038/439524a. "نسخة مؤرشفة". مؤرشف من الأصل في 2019-04-28. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Nigrovic LE، Thompson KM (January 2007). "The Lyme vaccine: a cautionary tale". Epidemiol. Infect. 135 (1): 1–8. PMC 2870557
 . PMID 16893489. doi:10.1017/S0950268806007096. "نسخة مؤرشفة". مؤرشف من الأصل في 2018-12-07. اطلع عليه بتاريخ 2019-05-30.
. PMID 16893489. doi:10.1017/S0950268806007096. "نسخة مؤرشفة". مؤرشف من الأصل في 2018-12-07. اطلع عليه بتاريخ 2019-05-30.{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Earnhart CG، Marconi RT (2007). "An octavalent lyme disease vaccine induces antibodies that recognize all incorporated OspC type-specific sequences". Hum. Vaccines. 3 (6): 281–89. PMID 17921702. doi:10.4161/hv.4661. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-06-30. اطلع عليه بتاريخ 2019-05-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Pozsgay V، Kubler-Kielb J (February 2007). "Synthesis of an experimental glycolipoprotein vaccine against Lyme disease". Carbohydr. Res. 342 (3–4): 621–26. PMC 2709212
 . PMID 17182019. doi:10.1016/j.carres.2006.11.014. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-06-30. اطلع عليه بتاريخ 2019-05-30.
. PMID 17182019. doi:10.1016/j.carres.2006.11.014. "نسخة مؤرشفة". مؤرشف من الأصل في 2017-06-30. اطلع عليه بتاريخ 2019-05-30.{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Shapiro، ED (1 مايو 2014). "Clinical practice. Lyme disease" (PDF). N. Engl. J. Med. ج. 370 ع. 18: 1724–31. DOI:10.1056/NEJMcp1314325. PMC:4487875. PMID:24785207. مؤرشف من الأصل (PDF) في 2016-10-19.
- ^ Wright WF, Riedel DJ, Talwani R, Gilliam BL؛ Riedel؛ Talwani؛ Gilliam (June 2012). "Diagnosis and management of Lyme disease". Am. Fam. Physician. 85 (11): 1086–93. PMID 22962880. تمت أرشفته من الأصل في 27 September 2013. نسخة محفوظة 27 نوفمبر 2017 على موقع واي باك مشين.
- ^ Berende A، ter Hofstede HJ، Vos FJ، van Middendorp H، Vogelaar ML، Tromp M، van den Hoogen FH، Donders AR، Evers AW، Kullberg BJ (2016). "Randomized Trial of Longer-Term Therapy for Symptoms Attributed to Lyme Disease". N. Engl. J. Med. ج. 374 ع. 13: 1209–20. DOI:10.1056/NEJMoa1505425. PMID:27028911.
- ^ Higgins R (أغسطس 2004). "Emerging or re-emerging bacterial zoonotic diseases: bartonellosis, leptospirosis, Lyme borreliosis, plague". Rev. Sci. Tech. ج. 23 ع. 2: 569–81. PMID:15702720.
- ^ Higgins R (August 2004). "Emerging or re-emerging bacterial zoonotic diseases: bartonellosis, leptospirosis, Lyme borreliosis, plague". Rev. Sci. Tech. 23 (2): 569–81. PMID 15702720. doi:10.20506/rst.23.2.1503. "نسخة مؤرشفة". مؤرشف من الأصل في 2015-12-25. اطلع عليه بتاريخ 2020-09-16.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Bouattour A, Ghorbel A, Chabchoub A, Postic D (2004). "Situation de la borreuose de lyme au maghreb" [Lyme borreliosis situation in North Africa]. Arch. Inst. Pasteur Tunis (بالفرنسية). 81 (1–4): 13–20. PMID:16929760.
- ^ Dsouli N، Younsi-Kabachii H، Postic D، Nouira S، Gern L، Bouattour A (يوليو 2006). "Reservoir role of lizard Psammodromus algirus in transmission cycle of Borrelia burgdorferi sensu lato (Spirochaetaceae) in Tunisia". J. Med. Entomol. ج. 43 ع. 4: 737–42. DOI:10.1603/0022-2585(2006)43[737:RROLPA]2.0.CO;2. PMID:16892633.
- ^ Helmy N (أغسطس 2000). "Seasonal abundance of Ornithodoros (O.) savignyi and prevalence of infection with Borrelia spirochetes in Egypt". J. Egypt Soc. Parasitol. ج. 30 ع. 2: 607–19. PMID:10946521.
- ^ Jowi JO، Gathua SN (مايو 2005). "Lyme disease: report of two cases". East Afr. Med. J. ج. 82 ع. 5: 267–69. DOI:10.4314/eamj.v82i5.9318. PMID:16119758.
- ^ Fivaz BH، Petney TN (سبتمبر 1989). "Lyme disease--a new disease in southern Africa?". J S Afr Vet Assoc. ج. 60 ع. 3: 155–58. PMID:2699499.
- ^ Walder، Gernot؛ Lkhamsuren، Erdenechimeg؛ Shagdar، Abmed؛ وآخرون (2006). "Serological evidence for tick-borne encephalitis, borreliosis, and human granulocytic anaplasmosis in Mongolia". Int. J. Med. Microbiol. ج. 296: 69–75. DOI:10.1016/j.ijmm.2006.01.031. ISSN:1438-4221. PMID:16524782.
- ^ Li M، Masuzawa T، Takada N، وآخرون (يوليو 1998). "Lyme disease Borrelia species in northeastern China resemble those isolated from far eastern Russia and Japan". Appl. Environ. Microbiol. ج. 64 ع. 7: 2705–09. PMC:106449. PMID:9647853. مؤرشف من الأصل في 2020-04-14.
- ^ Masuzawa T (ديسمبر 2004). "Terrestrial distribution of the Lyme borreliosis agent Borrelia burgdorferi sensu lato in East Asia". Jpn. J. Infect. Dis. ج. 57 ع. 6: 229–35. PMID:15623946. مؤرشف من الأصل في 22 يناير 2013.
- ^ Lopes de Carvalho I، Núncio MS (2006). "Laboratory diagnosis of Lyme borreliosis at the Portuguese National Institute of Health (1990–2004)". Euro Surveill. ج. 11 ع. 10: 257–60. PMID:17130658. مؤرشف من الأصل في 17 يونيو 2012.
- ^ Rizzoli A، Hauffe H، Carpi G، Vourc HG، Neteler M، Rosa R (2011). "Lyme borreliosis in Europe". Euro Surveill. ج. 16 ع. 27. PMID:21794218. مؤرشف من الأصل في 9 يوليو 2011.
- ^ Smith R، Takkinen J (2006). "Lyme borreliosis: Europe-wide coordinated surveillance and action needed?". Euro Surveill. ج. 11 ع. 6: E060622.1. PMID:16819127. مؤرشف من الأصل في 17 يونيو 2012.
- ^ Killilea، Mary E.؛ Swei, Andrea؛ Lane, Robert S.؛ Briggs, Cheryl J.؛ Ostfeld, Richard S. (2008). "Spatial Dynamics of Lyme Disease: A Review" (PDF). EcoHealth. ج. 5 ع. 2: 167–195. DOI:10.1007/s10393-008-0171-3. PMID:18787920. مؤرشف من الأصل (PDF) في 2017-08-29.
- ^ John S. Brownstein؛ Theodore R. Holford؛ Durland Fish (2005). "Effect of Climate Change on Lyme Disease Risk in North America". Ecohealth. ج. 2 ع. 1: 38–46. DOI:10.1007/s10393-004-0139-x. PMC:2582486. PMID:19008966.
- ^ Leighton، Patrick A؛ Koffi، Jules K؛ Pelcat، Yann؛ Lindsay، L Robbin؛ Ogden، Nicholas H (2012). "Predicting the speed of tick invasion: An empirical model of range expansion for the Lyme disease vector Ixodes scapularis in Canada". J. Appl. Ecol. ج. 49 ع. 2: 457–64. DOI:10.1111/j.1365-2664.2012.02112.x.
- ^ Ogden NH، Lindsay LR، Morshed M، Sockett PN، Artsob H (يونيو 2009). "The emergence of Lyme disease in Canada". Can. Med. Assoc. J. ج. 180 ع. 12: 1221–24. DOI:10.1503/cmaj.080148. PMC:2691438. PMID:19506281.
- ^ "Lyme Disease Fact Sheet". Phac-aspc.gc.ca. 4 يوليو 2012. مؤرشف من الأصل في 27 ديسمبر 2012. اطلع عليه بتاريخ 15 ديسمبر 2012.
- ^ BC Ministry of Agriculture. "Ticks and Humans in British Columbia". Agf.gov.bc.ca. مؤرشف من الأصل في 3 يناير 2013. اطلع عليه بتاريخ 15 ديسمبر 2012.
- ^ Gordillo-Pérez، Guadalupe؛ Torres، Javier؛ Solórzano-Santos، Fortino؛ de Martino، Sylvie؛ Lipsker، Dan؛ Velázquez، Edmundo؛ Ramon، Guillermo؛ Onofre، Muñoz؛ Jaulhac، Benoit (أكتوبر 2007)، "Borrelia burgdorferi Infection and Cutaneous Lyme Disease, Mexico"، Emerg. Infect. Dis.، ج. 13، ص. 1556–1558، DOI:10.3201/eid1310.060630، مؤرشف من الأصل في 2020-04-14
- ^ Mantovani E، Costa IP، Gauditano G، Bonoldi VL، Higuchi ML، Yoshinari NH (أبريل 2007). "Description of Lyme disease-like syndrome in Brazil. Is it a new tick borne disease or Lyme disease variation?". Braz. J. Med. Biol. Res. ج. 40 ع. 4: 443–56. DOI:10.1590/S0100-879X2006005000082. PMID:17401487.
- ^ Yoshinari NH, Oyafuso LK, Monteiro FG, et al. (1993). "Doença de Lyme: Relato de um caso observado no Brasil" [Lyme disease. Report of a case observed in Brazil]. Rev. Hosp. Clin. Fac. Med. Sao Paulo (بالبرتغالية). 48 (4): 170–74. PMID:8284588.
وصلات خارجية[عدل]
| داء لايم في المشاريع الشقيقة: | |
| |
