التهاب عضلات صديدي
| التهاب عضلات صديدي | |
|---|---|
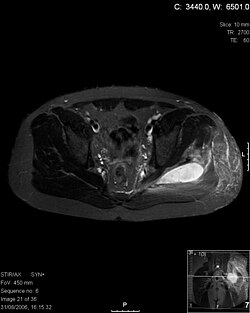 أشعة مقطعية محورية على مستوى T1 توضح التهاب العضلات التقيحي الناتج عن الاصابة بالبكتيريا المكورة العنقودية الذهبية التي تستجيب للميثيسلين. ]]
| |
| معلومات عامة | |
| الاختصاص | طب الروماتزم |
| من أنواع | خمج جرثومي |
| تعديل مصدري - تعديل | |
التهاب العضلات الصديدي أو التهاب العضلات التقيحي أو التهاب العضلات الاستوائي هو عدوى بكتيرية تصيب العضلات الهيكلية مما يؤدي إلى تكون خراجات مليئة بالقيح بها. تعتبر المناطق الاستوائية هي أكثر الأماكن التي يشيع بها التهاب العضلات التقيحي، لكن تبقى احتمالية حدوثه متاحة أيضًا في المناطق المعتدلة.
الأعراض والعلامات
[عدل]تشمل علامات وأعراض التهاب العضلات التقيحي ما يلي:[1][2]
- التورم
- التهاب العظم
- التهاب المفاصل
- الحمى وآلام البطن الحادة
- الالتهاب الرئوي
- التجمع الدموي العضلي
- ألم في الربع السفلي الأيمن للبطن، والظهر، أو الورك.
- التهاب الزائدة الدودية الحاد
- التهاب العصب الفخذي
- تلون البول بلون الشاي
التشخيص
[عدل]يعتمد تشخيص التهاب العضلات التقيحي على الفحص الاكلينيكي والتاريخ المرضي للمريض. ويظل التصوير بالرنين المغناطسي هو الفحص الأكثر دقةَ لتحديد الإصابة بهذا المرض.[3]
يمكن أيضًا تستخدم الموجات فوق الصوتية لرصد التهاب العضلات.[1]
العلاج
[عدل]يتطلب علاج الخراجات الموجودة بالعضلات التدخل الجراحي (ولا تتطلب حالة كل مريض التدخل الجراحي إذا لم يكن هناك خراج). وتعطى المضادات الحيوية مثل السيفالوسبورين لمدة لا تقل عن ثلاثة أسابيع لإزالة العدوى.[4]
وبائيات المرض
[عدل]غالبًا ما تتسبب البكتيريا المكورة العنقودية الذهبية في التهاب العضلات التقيُّحي.[5] يمكن أن تؤثر العدوى على أي عضلة هيكلية، ولكنها غالبًا ما تصيب مجموعات العضلات الكبيرة مثل عضلات الفخذ أو العضلات الألوية.[4][6][7]
يعتبر التهاب العضلات التقيُّحي في الأساس أحد أمراض الأطفال، ووصفه سكريبا لأول مرة سكريبا في عام 1885. تتراوح أعمار معظم المرضى بين 2-5 سنوات، ولكن قد تصيب تلك عدوى أي فئة عمرية.[8][9] غالبًا ما تتبع العدوى صدمة طفيفة وتعتبر المناطق الاستوائية أكثر المناطق التي تشيع بها تلك العدوى، حيث أنها تمثل 4٪ من جميع أعدا الدخول للمستشفى. في بلدان معتدلة مثل الولايات المتحدة، يعتبر التهاب العضلات التقيُّحي حالة نادرة (إذ يمثل 1 في 3000 من حالات الدخول للمستشفى للأطفال)، لكنه أصبح أكثر شيوعا منذ ظهور سلالة USSA300 المكورات العنقودية الذهبية المقاومة للميثيسيلين.[4][6][7]
صور إضافية
[عدل]




مراجع
[عدل]- ^ ا ب Comegna، Laura؛ Guidone، Paola Irma؛ Prezioso، Giovanni؛ Franchini، Simone؛ Petrosino، Marianna Immacolata؛ Di Filippo، Paola؛ Chiarelli، Francesco؛ Mohn، Angelika؛ Rossi، Nadia (21 ديسمبر 2016). "Pyomyositis is not only a tropical pathology: a case series". Journal of Medical Case Reports. ج. 10. DOI:10.1186/s13256-016-1158-2. ISSN:1752-1947. PMC:5178088. PMID:28003031. مؤرشف من الأصل في 2019-12-15.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Taksande، Amar؛ Vilhekar، Krishna؛ Gupta، Sapna (يوليو 2009). "Primary pyomyositis in a child". International journal of infectious diseases: IJID: official publication of the International Society for Infectious Diseases. ج. 13 ع. 4: e149–151. DOI:10.1016/j.ijid.2008.08.013. ISSN:1878-3511. PMID:19013093. مؤرشف من الأصل في 2009-02-06.
- ^ Scharschmidt، Thomas J.؛ Weiner، Scott D.؛ Myers، Joseph P. (أكتوبر 2004). "Bacterial Pyomyositis". Current Infectious Disease Reports. ج. 6 ع. 5: 393–396. ISSN:1523-3847. PMID:15461891. مؤرشف من الأصل في 2015-05-17.
- ^ ا ب ج Pannaraj PS، Hulten KG، Gonzalez BE، Mason EO Jr، Kaplan SL (2006). "Clin Infect Dis". Clinical Infectious Diseases. ج. 43 ع. 8: 953–60. DOI:10.1086/507637. PMID:16983604.
- ^ Chauhan S، Jain S، Varma S، Chauhan SS (2004). "Tropical pyomyositis (myositis tropicans): current perspective". Postgrad Med J. ج. 80 ع. 943: 267–70. DOI:10.1136/pgmj.2003.009274. PMC:1743005. PMID:15138315. مؤرشف من الأصل في 2019-12-11.
- ^ ا ب Ovadia D؛ Ezra E؛ Ben-Sira L؛ وآخرون (2007). "Primary pyomyositis in children: a retrospective analysis of 11 cases". J Pediatr Orthop B. ج. 16 ع. 2: 153–159. DOI:10.1097/BPB.0b013e3280140548. PMID:17273045.
{{استشهاد بدورية محكمة}}: الوسيط غير المعروف|name-list-format=تم تجاهله يقترح استخدام|name-list-style=(مساعدة) - ^ ا ب Mitsionis GI؛ Manoudis GN؛ Lykissas MG؛ وآخرون (2009). "Pyomyositis in children: early diagnosis and treatment". J Pediatr Surg. ج. 44 ع. 11: 2173–178. DOI:10.1016/j.jpedsurg.2009.02.053. PMID:19944229.
{{استشهاد بدورية محكمة}}: الوسيط غير المعروف|name-list-format=تم تجاهله يقترح استخدام|name-list-style=(مساعدة) - ^ Small LN، Ross JJ (2005). "Tropical and temperate pyomyositis". Infect Dis Clin North Am. ج. 19 ع. 4: 981–989. DOI:10.1016/j.idc.2005.08.003.
- ^ Taksande A، Vilhekar K، Gupta S (2009). "Primary pyomyositis in a child". Int J Infect Dis. ج. 13 ع. 4: e149–e151. DOI:10.1016/j.ijid.2008.08.013. PMID:19013093.
| التهاب عضلات صديدي في المشاريع الشقيقة: | |
| |
