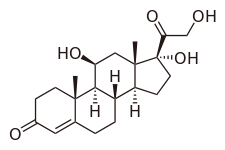
كورتيزول
| كورتيزول | |
|---|---|
| الاسم النظامي | |
| (11β)-11,17,21-trihydroxypregn-4-ene-3,20-dione | |
| تداخل دوائي | |
| يعالج | داء جلدي بفروة الرأس ، وحكة شرجية، وفرط أنسجة القشر الكظرية الخلقية بسبب نقص هيدورجين ستيرود هيدروكسي بيتا 3، واعتلال مرتكز العظم، وداء جلدي رجلي ، وداء جلدي وجهي ، وصدمة عصبية، والتهاب القولون التقرحي، وربو شديد حاد، وداء جلدي لليد ، وبواسير، والتهاب، ونقص وظيفة قشرة الكظرية |
| اعتبارات علاجية | |
| فئة السلامة أثناء الحمل | C |
| طرق إعطاء الدواء | Oral tablets, intravenously, topical |
| معرّفات | |
| CAS | 50-23-7 |
| ك ع ت | H02H02AB09 AB09 (and others) |
| بوب كيم | CID 5754 |
| ECHA InfoCard ID | 100.000.019 |
| درغ بنك | DB07886 |
| كيم سبايدر | 5551 |
| المكون الفريد | WI4X0X7BPJ |
| كيوتو | D00088 |
| ChEBI | CHEBI:17650 |
| ChEMBL | CHEMBL389621 |
| بيانات كيميائية | |
| الصيغة الكيميائية | C21H30O5 |
| الكتلة الجزيئية | 362.460 |
| نقطة الانصهار | 214 درجة حرارة مئوية[2]، و212.5 درجة حرارة مئوية[2] |
| تعديل مصدري - تعديل | |
الكورتيزول (بالإنجليزية: Cortisol) هو هرمون ستيرويدي يفرز من قشرة الغدة الكظرية متصولة بالكلى. يفرز استجابةً للإجهاد أو لانخفاض مستوى هرمونات القشريات السكرية في الدم. الكثير من المركبات المصنوعة من الكورتيزول تستخدم لعلاج العديد من الأمراض المختلفة.
ينتج الكورتيزول عند العديد من الحيوانات، بشكل رئيسي عن طريق المنطقة الحزمية لقشر الكظر في الغدة الكظرية. ينتج في أنسجة أخرى بكميات أقل.[3] يحرر بدورة نهارية ويزداد إطلاقه استجابة للإجهاد وانخفاض تركيز الغلوكوز في الدم.[4] يعمل على زيادة نسبة السكر في الدم من خلال استحداث السكر، وكبح جهاز المناعة، والمساعدة في التمثيل الغذائي للدهون والبروتينات والكربوهيدرات. كما أنه يقلل من تكوين العظام.[5]
الآثار الصحية
[عدل]الاستجابة الأيضية
[عدل]استقلاب الغلوكوز
[عدل]بشكل عام، يحفز الكورتيزول استحداث السكر (تخليق الغلوكوز الجديد) من مصادر غير كربوهيدراتية، والذي يحدث بشكل رئيسي في الكبد، ولكن أيضًا في الكلى والأمعاء الدقيقة في ظل ظروف معينة. التأثير الصافي هو زيادة تركيز الغلوكوز في الدم، يكمله أيضًا انخفاض في حساسية الأنسجة المحيطية للأنسولين، وبالتالي منع هذا النسيج من أخذ الغلوكوز من الدم. للكورتيزول تأثير متساهل على عمل الهرمونات التي تزيد من إنتاج الغلوكوز، مثل الغلوكاغون والأدرينالين.[6]
يلعب الكورتيزول أيضًا دورًا مهمًا -ولكن غير مباشر- في تحلل الجليكوجين في الكبد والعضلات (تكسير الجليكوجين إلى الغلوكوز -1، الفوسفات والغلوكوز) والذي يحدث نتيجة لعمل الغلوكاغون والأدرينالين. بالإضافة إلى ذلك، يسهل الكورتيزول تنشيط فوسفوريلاز الجليكوجين، وهو أمر ضروري للأدرينالين ليكون له تأثير على تحلل الجليكوجين.[7][8]
ومن المفارقات أن الكورتيزول لا يحفز فقط تكوين السكر في الكبد، ولكن أيضًا تكوين السكر بشكل عام. وبالتالي من الأفضل التفكير في الكورتيزول على أنه يحفز دوران الغلوكوز / الجليكوجين في الكبد. هذا على عكس تأثير الكورتيزول في العضلات الهيكلية حيث يعزز تحلل الجليكوجين بشكل غير مباشر من خلال الكاتيكولامينات.[9]
استقلاب البروتينات والدهون
[عدل]يمكن أن تؤدي المستويات المرتفعة من الكورتيزول -إذا استمرت لفترة طويلة- إلى تحلل البروتينات (انهيار البروتينات) وهزال العضلات. والسبب في تحلل البروتين هو تزويد الأنسجة ذات الصلة بمادة أولية لتكوين السكر، انظر الأحماض الأمينية الغلوكوجينية. تعد تأثيرات الكورتيزول على استقلاب الدهون أكثر تعقيدًا حيث لوحظ تكوين الدهون في المرضى الذين يعانون من ارتفاع مستويات الغلوكورتيكويد المنتشرة (أي الكورتيزول) بشكل مزمن، على الرغم من أن الزيادة الحادة في الكورتيزول المنتشر يعزز تحلل الدهون. التفسير المعتاد لمراعاة هذا التناقض الظاهري هو أن تركيز الغلوكوز المرتفع في الدم (من خلال عمل الكورتيزول) سيحفز إفراز الأنسولين. يحفز الأنسولين تكوين الدهون، لذا فإن هذا نتيجة غير مباشرة لتركيز الكورتيزول المرتفع في الدم، ولكنه يحدث فقط على نطاق زمني أطول.[10]
الاستجابة المناعية
[عدل]يمنع الكورتيزول إفراز المواد التي تسبب الالتهاب في الجسم. يستخدم لعلاج الحالات الناتجة عن فرط نشاط استجابة الجسم المضاد بوساطة الخلايا البائية. تشمل الأمثلة الأمراض الالتهابية والروماتويدية (الروماتيزمية)، فضلًا عن الحساسية. يستخدم الهيدروكورتيزون الموضعي بجرعات منخفضة، المتاح كدواء بدون وصفة طبية في بعض البلدان، من أجل علاج مشاكل الجلد مثل الطفح الجلدي والأكزيما.
يمنع الكورتيزول إنتاج إنترلوكين 12 (IL-12) وإنترفيرون غاما (IFN-gamma) وIFN-alpha وعامل نخر الورم ألفا (TNF-alpha) بواسطة الخلايا العارضة للمستضد (APCs) والخلايا التائية المساعدة خلايا (Th1)، لكنه ينظم إنترلوكين 4، وإنترلوكين 10، وإنترلوكين 13 بواسطة خلايا Th2. ينتج عن هذا تحول نحو استجابة مناعية Th2 بدلًا من كبت المناعة العام. يُعتقد أن تنشيط نظام الإجهاد (وما ينتج عنه من زيادة في الكورتيزول وتحول Th2) أثناء الإصابة يعد آلية وقائية تمنع التنشيط المفرط للاستجابة الالتهابية.[11]
يمكن أن يضعف الكورتيزول نشاط جهاز المناعة. يمنع تكاثر الخلايا التائية عن طريق جعل الخلايا التائية المنتجة للإنترلوكين -2 غير مستجيبة للإنترلوكين -1، غير قادرة على إنتاج عامل نمو الخلايا التائيةIL-2. ينظم الكورتيزول التعبير عن مستقبل IL2 IL-2R على سطح الخلية التائية المساعدة الضرورية للحث على الاستجابة المناعية الخلويةTh1، وبالتالي يفضل التحول نحو هيمنة Th2 وإطلاق السيتوكينات المذكورة أعلاه مما ينتج عنه في هيمنة Th2 ويفضل الاستجابة المناعية الخلطية للجسم المضاد للخلايا البائية.[12]
يحتوي الكورتيزول أيضًا على تأثير ردود الفعل السلبية على IL-1. الطريقة التي تعمل بها هذه التغذية الراجعة السلبية هي أن عامل الضغط المناعي يتسبب في قيام الخلايا المناعية الطرفية بإطلاق IL-1 والسيتوكينات الأخرى مثل IL-6 وTNF-alpha. تحفز هذه السيتوكينات منطقة ما تحت المهاد، ما يؤدي إلى إفراز هرمون إفراز الكورتيكوتروبين (CRH). يحفز هرمون CRH بدوره إنتاج هرمون قشر الكظر (ACTH) من بين أشياء أخرى في الغدة الكظرية، والذي (من بين أمور أخرى) يزيد من إنتاج الكورتيزول. ثم يغلق الكورتيزول الحلقة لأنه يثبط إنتاج عامل نخر الورم ألفا في الخلايا المناعية ويجعلها أقل استجابة لـ IL-1.[13]
من خلال هذا النظام، طالما أن ضغوط المناعة صغيرة، سوف تنظم الاستجابة إلى المستوى الصحيح. مثل منظم الحرارة الذي يتحكم في السخان، يستخدم الوطاء الكورتيزول لإيقاف الحرارة بمجرد تطابق إنتاج الكورتيزول مع الضغط الناجم عن جهاز المناعة. ولكن في حالة العدوى الشديدة أو في حالة يكون فيها الجهاز المناعي مفرط الحساسية تجاه مستضد (مثل تفاعلات الحساسية) أو فيضان هائل من المستضدات (كما يمكن أن يحدث مع البكتيريا السامة الداخلية) قد لا يتم الوصول إلى نقطة الضبط الصحيحة أبدًا. أيضًا بسبب تقليل تنظيم مناعة Th1 بواسطة الكورتيزول وجزيئات الإشارات الأخرى، يمكن أن تخدع أنواع معينة من العدوى، (لا سيما المتفطرة السلية) الجسم في الوقوع في وضع خاطئ للهجوم، باستخدام استجابة خلطية بوساطة الأجسام المضادة عندما تكون الاستجابة الخلوية بحاجة.
الخلايا اللمفاوية هي الخلايا المنتجة للأجسام المضادة في الجسم، وبالتالي فهي العوامل الرئيسية للمناعة الخلطية. يعني وجود عدد أكبر من الخلايا اللمفاوية في الغدد اللمفاوية ونخاع العظام والجلد أن الجسم يزيد من استجابته المناعية الخلطية. تطلق الخلايا اللمفاوية الأجسام المضادة في مجرى الدم. تعمل هذه الأجسام المضادة على تقليل العدوى من خلال ثلاثة مسارات رئيسية: التحييد، والتطهير، والتفعيل التكميلي. تعمل الأجسام المضادة على تحييد مسببات الأمراض عن طريق الارتباط بالبروتينات الملتصقة بالسطح، ما يمنع العوامل الممرضة من الارتباط بالخلايا المضيفة. في عملية التظليل، ترتبط الأجسام المضادة بالعوامل الممرضة وتخلق هدفًا للخلايا المناعية البلعمية لتجدها وتلتصق بها، ما يسمح لها بتدمير العامل الممرض بسهولة أكبر. أخيرًا، يمكن للأجسام المضادة أيضًا تنشيط الجزيئات التكميلية التي يمكن أن تتحد بطرق مختلفة لتعزيز الطمس أو حتى العمل مباشرة على البكتيريا. هناك العديد من الأنواع المختلفة من الأجسام المضادة وإنتاجها معقد للغاية، حيث يتضمن عدة أنواع من الخلايا اللمفاوية، ولكن بشكل عام الخلايا اللمفاوية والأجسام المضادة الأخرى التي تنظم وتنتقل الخلايا المنتجة سوف تهاجر إلى العقد الليمفاوية للمساعدة في إطلاق هذه الأجسام المضادة في مجرى الدم.[14]
أدى الإعطاء السريع للكورتيكوستيرون (ناهض المستقبلات من النوع الأول والنوع الثاني) أو RU28362 (ناهض مستقبلات من النوع الثاني) للحيوانات التي تم استئصال الكظرية إلى إحداث تغييرات في توزيع الكريات البيض.[15]
على الجانب الآخر من الأشياء، هناك خلايا قاتلة طبيعية. هذه الخلايا مجهزة بالتجهيزات الثقيلة اللازمة للقضاء على التهديدات الأكبر حجمًا مثل البكتيريا والطفيليات والخلايا السرطانية. وجدت دراسة منفصلة أن الكورتيزول يعطل بشكل فعال الخلايا القاتلة الطبيعية، ما يقلل من تنظيم التعبير عن مستقبلات السمية الخلوية الطبيعية. ومن المثير للاهتمام أن البرولاكتين له تأثير معاكس. يزيد من التعبير عن مستقبلات السمية الخلوية على الخلايا القاتلة الطبيعية، مما يزيد من قوتها النارية.
يحفز الكورتيزول العديد من إنزيمات النحاس (غالبًا ما يصل إلى 50% من إجمالي إمكاناتها)، بما في ذلك أوكسيديز ليسيل، وهو إنزيم يربط بين الكولاجين والإيلاستين. يعتبر تحفيز الكورتيزول لأكسيد ديسموتاز الفائق أمرًا ذا قيمة خاصة للاستجابة المناعية، نظرًا لأن الجسم يستخدم إنزيم النحاس بشكل شبه مؤكد للسماح للأكسيدات الفائقة بتسميم البكتيريا.[16]
انظر أيضاً
[عدل]مراجع
[عدل]- ^ Simon Maskell; Munir Pirmohamed (4 Mar 2022). "A reference set of clinically relevant adverse drug-drug interactions". Scientific Data (بالإنجليزية). 9 (1). DOI:10.1038/S41597-022-01159-Y. ISSN:2052-4463. QID:Q123478206.
- ^ Jean-Claude Bradley; Antony John Williams; Andrew S.I.D. Lang (2014). "Jean-Claude Bradley Open Melting Point Dataset". Figshare (بالإنجليزية). DOI:10.6084/M9.FIGSHARE.1031637.V2. QID:Q69644056.
- ^ Hoehn K، Marieb EN (2010). Human Anatomy & Physiology. San Francisco: Benjamin Cummings. ISBN:978-0-321-60261-9.
- ^ Chyun YS، Kream BE، Raisz LG (فبراير 1984). "Cortisol decreases bone formation by inhibiting periosteal cell proliferation". Endocrinology. ج. 114 ع. 2: 477–80. DOI:10.1210/endo-114-2-477. PMID:6690287.
- ^ Lightman SL، Birnie MT، Conway-Campbell BL (يونيو 2020). "Dynamics of ACTH and Cortisol Secretion and Implications for Disease". Endocrine Reviews. ج. 41 ع. 3. DOI:10.1210/endrev/bnaa002. PMC:7240781. PMID:32060528.
- ^ Laycock JF (2013). Integrated endocrinology. Meeran, Karim. Chichester, West Sussex, UK: Wiley-Blackwell. ISBN:978-1-118-45064-2. OCLC:794973804.
- ^ Martin PA، Crump MH (2003). "The adrenal gland". McDonald's veterinary endocrinology and reproduction (ط. 5th). Ames, Iowa: Iowa State Press. ISBN:978-0-8138-1106-2.
- ^ Coderre L، Srivastava AK، Chiasson JL (يونيو 1991). "Role of glucocorticoid in the regulation of glycogen metabolism in skeletal muscle". The American Journal of Physiology. ج. 260 ع. 6 Pt 1: E927–32. DOI:10.1152/ajpendo.1991.260.6.E927. PMID:1905485.
- ^ Kuo T، McQueen A، Chen TC، Wang JC (2015). "Regulation of Glucose Homeostasis by Glucocorticoids". Glucocorticoid Signaling: From Molecules to Mice to Man. Advances in Experimental Medicine and Biology. Springer. ج. 872. ص. 99–126. DOI:10.1007/978-1-4939-2895-8_5. ISBN:978-1-4939-2895-8. PMC:6185996. PMID:26215992.
- ^ Djurhuus CB، Gravholt CH، Nielsen S، Mengel A، Christiansen JS، Schmitz OE، Møller N (يوليو 2002). "Effects of cortisol on lipolysis and regional interstitial glycerol levels in humans". American Journal of Physiology. Endocrinology and Metabolism. ج. 283 ع. 1: E172–7. DOI:10.1152/ajpendo.00544.2001. PMID:12067858. S2CID:2609285.
- ^ Elenkov IJ (يونيو 2004). "Glucocorticoids and the Th1/Th2 balance". Annals of the New York Academy of Sciences. ج. 1024 ع. 1: 138–46. Bibcode:2004NYASA1024..138E. DOI:10.1196/annals.1321.010. PMID:15265778. S2CID:9575617. مؤرشف من الأصل في 2022-12-11.
- ^ Demers Lawrence M (2008). "Adrenal Cortical Disorders". Tietz Fundamentals of Clinical Chemistry. St. Louis, Missouri: Saunders El Sevier. ص. 749-765.
- ^ Besedovsky HO، Del Rey A، Sorkin E (1986). "Integration of Activated Immune Cell Products in Immune Endocrine Feedback Circuits". Leukocytes and Host Defense. Progress in Leukocyte Biology. New York: Alan R. Liss. ج. 5. ص. 200.
- ^ Murphy، Kenneth (2012). "The Humoral Immune Response". Janeway's Immunobiology, 8th ed. New York,NY: Garland Science Taylor & Francis Group. ص. 387.
- ^ Mavoungou E، Bouyou-Akotet MK، Kremsner PG (فبراير 2005). "Effects of prolactin and cortisol on natural killer (NK) cell surface expression and function of human natural cytotoxicity receptors (NKp46, NKp44 and NKp30)". Clinical and Experimental Immunology. ج. 139 ع. 2: 287–96. DOI:10.1111/j.1365-2249.2004.02686.x. PMC:1809301. PMID:15654827.
- ^ Flohe L، Beckman R، Giertz H، Loschen G (1985). "Oxygen Centered Free Radicals as Mediators of Inflammation". في Sies H (المحرر). Oxidative stress. London: Orlando. ص. 405. ISBN:978-0-12-642760-8.
| في كومنز صور وملفات عن: كورتيزول |