موصل عصبي عضلي
| موصل عصبي عضلي | |
|---|---|
| تفاصيل | |
| نوع من | مشبك عصبي[1]، وكيان تشريحي معين |
| معرفات | |
| ترمينولوجيا هستولوجيكا | H2.00.06.1.02001 |
| FMA | 61803 |
| UBERON ID | 0001029 |
| ن.ف.م.ط. | A08.800.550.550.550، وA08.850.550.550، وA11.284.149.165.420.780.550.550 |
| ن.ف.م.ط. | D009469 |
| تعديل مصدري - تعديل | |
المَوْصِل العَصَبِي العَضَلِي (بالإنجليزية: Neuromuscular junction) هو مشبك كيميائي يتشكّل من الاتصال بين المحطة قبل المشكية لعصبون حركي والغشاء بعد المشبكي لخلية عضلية. في الموصل العصبي العضلي يستطيع العصبون الحركي توصيل شارة للألياف العضلية، جاعلها تنقبض.
يبدأ نقل الشارة المشبكية عندما يصل جهد فعل إلى المحطة قبل المشبكية لعصبون حركي، مما ينشّط قنوات الكالسيوم مبوّبة الجهد فيسمح بدخول الكالسيوم إلى العصبون. ترتبط أيونات الكالسيوم ببروتينات استشعار (سينابتوتاجمين) على الحويصلات المشبكية، محفّزة اتصال الحويصلة مع غشاء الخلية وإطلاق الناقلات العصبية من الخلية العصبية الحركية إلى فرجة المشبك. في الفقاريات، تطلق الخلايا الحركية أستيل كولين، ناقل عصبي صغير، ينتشر عبر فرجة المشبك ويرتبط بمستقبل الأستيل كولين النيكوتيني على غشاء الخلية من الألياف العضلية، المعروفة باسم غمد الليف العضلي.
تتطلب العضلات تعصيبًا كي تعمل، بالإضافة للمحافظة على توترها وتجنب الضمور. يتعصب الجهاز العصبي العضلي من خلال الجهازين العصبيين المركزي والمحيطي، اللذان يرتبطان ويعملان سويةً في العضلات.[2] يبدأ النقل المشبكي في الموصل العصبي العضلي عندما يصل جهد الفعل إلى النهاية قبل المشبكية للعصبون الحركي، ما يفعّل قنوات الكالسيوم المبوبة بالجهد، والتي تسمح بدورها بدخول أيونات الكالسيوم إلى العصبون. ترتبط أيونات الكالسيوم مع البروتينات الحسية (سينابتوتاغمين) الموجودة على الحويصلات المشبكية، ما يحفز اندماج الحويصل مع غشاء الخلية وتحرير الناقل العصبي التالي من العصبون الحركي إلى الشق المشبكي. في الفقاريات، تحرر العصبونات الحركية الأستيل كولين (إيه سي إتش)، ناقل عصبي جزيئي صغير، الذي ينتشر عبر الشق المشبكي ويرتبط مع مستقبلات الأستيل كولين النيكوتينية (إن إيه سي إتش آر إس) الموجودة على غشاء خلية الليف العضلي، الذي يُعرف أيضَا بغشاء الليف العضلي. تُعد «إن إيه سي إتش آر إس» مستقبلات أيونوتروبية، ما يعني أنها تعمل باعتبارها قنوات أيونية مبوبة بالربيطة. يزيل ارتباط «إيه سي إتش» مع المستقبل استقطاب الليف العضلي، ما يسبب تتابعًا ينتج في النهاية الانقباض العضلي.
يمكن أن تكون أمراض الموصل العصبي العضلي ذات منشأ وراثي أو مناعي ذاتي. تنتج الاضطرابات الوراثية، مثل الحثل العضلي الدوشيني، عن طفرات في بنية البروتينات التي يتكون منها الموصل العصبي العضلي، بينما تحدث أمراض المناعة الذاتية، مثل الوهن العضلي الوبيل، عندما تُصنع أضداد تهاجم مستقبلات الأستيل الكولين النيكوتينية المتوضعة على غشاء الليف العضلي.
مبنى ووظيفة الموصل العصبي العضلي[عدل]
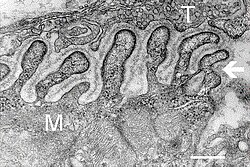
يختلف الموصل العصبي العضلي عن المشبك الكيميائي بين العصبونات. تتوقف المحاور الحركية قبل المشبكية 30 نانومتر قبل غمد الليف العضلي، غشاء الخلية في الخلية العضلية. يشكّل هذا الـ 30 نانومتر من الفراغ فرجة المشبك التي يتم خلالها إفراز جزيئات الإشارة العصبية. يتألف غمد الليف العضلي من انغلافات تدعة الطيات بعد المشبكية، والتي تزيد من مساحة سطح الغشاء المتعرّض لفرجة المشبك.[3] وتشكّل هذه الطيات بعد المشبكية ما يسمى اللوحة الانتهائية المُحرِّكة، والتي تحتوي على مستقبلات الأستيل كولين بكثافة 10,000 مستقبلة للميكرومتر المربّع في العضلة الهيكلية.[4]
الانتقال الكمّي[عدل]
عند الموصل العصبي العضلي، تنتهي المحاور الحركية قبل المشبكية بـ 30 نانومتر من غشاء الخلية أو غشاء الليف العضلي. يحتوي غشاء الليف العضلي عند الموصل على إنغمادات تسمى الطيات اللاحقة للوظيفة، والتي تزيد من مساحة سطحه الذي يواجه الشق المشبكي (Synaptic cleft). تشكل هذه الطيات اللاحقة للوظيفة اللوح الحركي، المُرصَّع بمستقبلات الأسيتيل كولين النيكوتين بكثافة 10000 مستقبل/ميكرومتر2. تنتهي المحاور ما قبل المشبكية في انتفاخات تسمى نهايات محورية (أو أطراف ما قبل المشبكية) تتجه نحو الطيات اللاحقة للوظيفة في غشاء الليف العضلي. يحتوي كل طرف عصبي حركي في الضفدع على حوالي 300000 حويصلة، بمتوسط قطر يبلغ 0.05 ميكرومتر. تحتوي الحويصلات على أستيل كولين. تتجمع بعض هذه الحُويصلات في مجموعات مكوَّنة من خمسين حويصلة موضوعة في مناطق نشطة قريبة من غشاء العصب. المناطق النشطة على بُعد حوالي 1 ميكرومتر. يحتوي الشق 30 نانومتر بين نهاية العصب واللوحة النهائية على شبكة من أستيل كولين إستراز بكثافة 2600 جزيء إنزيم لكل ميكرومتر2، مُثبَّتة في مكانها بواسطة البروتينات الهيكلية ديستروفين و«43 كيلو دالتون بروتين المرتبط بمستقبلات المشبك» (Rapsyn). يوجد أيضًا مستقبل بروتين التيروزين كيناز MuSK، وهو بروتين إشارة يشارك في تطوير الموصل العصبي العضلي، والذي يُثبَّت أيضًا في مكانه بواسطة Rapsyn. [5][6]
حوالي مرة واحدة كل ثانية في تقاطع الراحة تندمج إحدى الحويصلات المشبكية بشكل عشوائي مع غشاء الخلية العصبية قبل المشبكي في عملية تتوسط فيها بروتينات SNARE. ينتج عن الاندماج إفراغ محتويات الحويصلة من 7000-10000 جزيء أستيل كولين في الشق المشبكي، وهي عملية تعرف باسم الإخراج الخلوي.[7] وبالتالي، يُطلق الإفراز الخلوي الأسيتيل كولين في حُزَم تسمى الكوانتا (Quanta). تنتشر كمية أستيل كولين من خلال شبكة أستيل كولينستريز (Acetylcholinesterase meshwork)، حيث يحتل تركيز المُرسِل المحلي العالي جميع مواقع الربط على الإنزيم في مساره. يُنشِّط الأسيتيل كولين الذي يصل إلى الصفيحة النهائية حوالي 2000 من مستقبلات الأسيتيل كولين، ويفتح قنواتها الأيونية التي تسمح لأيونات الصوديوم بالانتقال إلى الصفيحة النهائية مما ينتج عنه إزالة الاستقطاب بمقدار 0.5 مللي فولت تقريبًا يُعرف باسم إمكانات الصفيحة النهائية المصغرة (Miniature endplate potential). بحلول الوقت الذي يحصل فيه إطلاق الأسيتيل كولين من المستقبلات، يكون أستيل كولينستراز قد دمر الأسيتيل كولين المرتبط به، والذي يستغرق حوالي 0.16 مللي ثانية، وبالتالي يكون متاحًا لتدمير الأسيتيل كولين المُنطلِق من المستقبلات.
عندما يُحفَّز العصب الحركي، يكون هناك تأخير من 0.5 إلى 0.8 ميللي ثانية فقط بين وصول النبضات العصبية في نهايات العصب الحركي والاستجابة الأولى للصفيحة النهائية،[8] وصول جهد عمل العصب الحركي إلى العصبون قبل المشبكي يفتح قنوات الكالسيوم المعتمدة على الجهد (Voltage-dependent calcium channels) وتتدفق أيونات الكالسيوم من السائل خارج الخلية إلى العصارة الخلوية قبل المشبكي. يتسبب تدفق أيونات الكالسيوم في اندماج عدة مئات من الحويصلات المحتوية على الناقلات العصبية مع غشاء الخلية العصبية قبل المشبكي من خلال بروتينات SNARE لإطلاق كوانتا أستيل كولين عن طريق طرد الخلايا. يُطلق على إزالة الاستقطاب من الصفيحة النهائية بواسطة الأسيتيل كولين المُطلَق إمكانية الصفيحة النهائية (Endplate potential). يتم تحقيق إمكانية الصفيحة النهائية عندما يربط الأسيتيل كولين مستقبلات الأسيتيل كولين النيكوتين (Nicotinic acetylcholine receptor) في لوحة نهاية المحرك، ويسبب تدفق أيونات الصوديوم. هذا التدفق من أيونات الصوديوم يولد إمكانية الصفيحة النهائية (إزالة الاستقطاب)، ويُطلق جهد فعل ينتقل على طول غشاء الليف العضلي وإلى الألياف العضلية عبر نُبَيبات T عن طريق قنوات الصوديوم ذات الجهد الكهربائي.[9] يُحفِّز توصيل إمكانات العمل على طول نُبَيبات T فتح قنوات الكالسيوم ذات الجهد الكهربائي المقترنة ميكانيكيًا بقنوات إطلاق الكالسيوم في الشبكة الهيولية العضلية. [10]
مستقبلات الأسيتيل كولين[عدل]
الأسيتيل كولين هو ناقل عصبي مركَّب من الكولين الغذائي وأسيتيل مرافق الإنزيم-أ، ويشارك في تحفيز الأنسجة العضلية في الفقاريات وكذلك في بعض الحيوانات اللافقارية. في الحيوانات الفقارية، النوع الفرعي لمستقبلات الأسيتيل كولين الموجود عند الموصل العصبي العضلي للعضلات الهيكلية هو مستقبلات الأسيتيل كولين النيكوتين، وهو عبارة عن مستقبل أيونوتروبي. كل وحدة فرعية من هذا المستقبل لها مستقبلات حلقية سيستئين الخاصة بها، والتي تتكون من بقايا سيستئين متبوعة بـ 13 بقايا حمض أميني وبقايا سيستئين أخرى. تشكل بقايا السيستئين رابطًا ثنائي كبريتيد ينتُج عنه مستقبلات حلقية سيستئين القادرة على ربط أستيل كولين وغيره من الروابط. توجد مستقبلات حلقية سيستئين هذه في حقيقيات النوى فقط، لكن بدائيات النوى تمتلك مستقبلات أسيتيل كولين بخصائص مماثلة. لا تستخدم جميع الأنواع موصل عصبي عضلي كوليني الفعل، على سبيل المثال جراد البحر وذباب الفاكهة لهما موصل عصبي عضلي جلوتاميكي. [5]
مستقبلات الأسيتيل كولين عند الموصل العصبي العضلي الهيكلي تشكل مخاطات غير متجانسة مكونة من وحدتين فرعيتين ألفا وواحدة بيتا وواحدة دلتا. عندما ترتبط ربيطة أسيتيل كولين واحدة بإحدى الوحدات الفرعية ألفا لمستقبل الأسيتيل كولين فإنه يؤدي إلى تغيير توافقي في الواجهة مع الوحدة الفرعية لمستقبلات الأسيتيل كولين ألفا الثانية. ينتج عن هذا التغيير التوافقي تقارب متزايد للوحدة الفرعية ألفا الثانية لربيطة الأسيتيل كولين الثانية. لذلك تُظهِر مستقبلات الأسيتيل كولين منحنى التفكك السيني بسبب هذا الارتباط التعاوني. إن وجود بنية مستقبلات غير نشطة وسيطة مع ربيطة واحدة يحافظ على أسيتيل كولين في المشبك العصبي الذي قد يُفقَد بواسطة التحلل المائي للكولين استراز أو انتشاره. يمكن أن يؤدي استمرار هذه الروابط في المشبك العصبي إلى استجابة مُطوَّلة بعد التشابك. [11][12][13]
تنامي الموصل العصبي العضلي[عدل]
يتطلب تنامي الموصل العصبي العضلي إشارات في كل من نهاية العصبون الحركي والمنطقة المركزية في الخلية العضلية. تنتج الخلايا العضلية مستقبلات الأستيل كولين (إن إيه سي إتش آر إس)، وتحررها في المناطق المركزية من خلال عملية تُدعى التنميط المسبق. يُعتقد أن كلًا من الأجرين، والبروتيوغليكان هيبارين والكيناز الخاص بالعضلات «مو-إس كيه»، تسهم في إيقاف تراكم «إيه سي إتش آر» في المناطق المركزية من الخلية العضلية. يُعد «مو-إس كيه» مستقبل التيروسين كيناز– ما يعني أنه يحفز الإشارة الخلوية عن طريق ربط جزيئات الفوسفات مع المناطق الذاتية مثل التيروسين، ومع أهداف أخرى في السيتوبلازم. عند تنشيطها عن طريق ربيطة الأجرين، ترسل «مو-إس كيه» إشارات عبر بروتينين يسميان «دوك-7» و«رابسين»، كي يحفزا «تجميع» مستقبلات الأستيل كولين.[14] ينتج تحرير «إيه سي إتش»، المحررة عن طريق تنامي العصبونات الحركية، إمكانات بعد مشبكية في الخلية العضلية، والتي تعزز بشكل إيجابي من تمركز واستقرار الموصل العصبي العضلي المتنامي.
بُرهنت هذه النتائج جزئيًا بواسطة دراسات «الإزالة» على الفئران. في الفئران التي تعوز كلًا من الأرجين أو «مو-إس كيه»، لم يتشكل لديها موصل عصبي عضلي، علاوة على ذلك، لم يتشكل لدى الفئران التي تعوز «دوك-7» كل من حويصلات مستقبلات الأستيل كولين أو المشابك العصبية العضلية.[15]
يُدرس تنامي الموصل العصبي العضلي بمعظمه على عينات من الكائنات الحية، مثل القوارض، بالإضافة إلى ذلك، في عام 2015، صُنع موصل عصبي عضلي بشري بشكل كامل في المختبر، عن طريق استخدام الخلايا الجذعية الجنينية البشرية والخلايا الجذعية العضلية الجسمية.[16] في هذا النموذج، حُفزت العصبونات الحركية قبل المشبكية عن طريق علم البصريات الوراثي، وكاستجابة لهذا التحفيز، تنقبض الألياف العضلية المتصلة عن طريق المشابك عند التحفيز الضوئي.
طرق البحث[عدل]
استخدم خوسيه ديل كاستيلو (José del Castillo) وبرنارد كاتز (Bernard Katz) الرحلان الأيوني لتحديد موقع وكثافة مستقبلات الأسيتيل كولين النيكوتين عند الموصل العصبي العضلي. باستخدام هذه التقنية، وُضِع قطب كهربائي دقيق داخل الصفيحة الحركية للألياف العضلية، ووُضِعت ماصة مجهرية مملوءة بأسيتيل كولين مباشرة أمام الصفيحة النهائية في الشق المشبكي. طُبِّق جهد موجب على طرف الماصة، مما تسبب في إطلاق انفجار جزيئات أسيتيل كولين موجبة الشحنة من الماصّة. تدفق هذه الروابط في الفضاء يمثل الشق المتشابك وترتبط بمستقبلات الأسيتيل كولين. رصد القطب المجهري داخل الخلايا اتساع إزالة الاستقطاب من الصفيحة الطرفية الحركية استجابة لربط الأسيتيل كولين بمستقبلات النيكوتين (مستقبلات أيونوتروبي). أظهر كاتز وديل كاستيلو أن سعة إزالة الاستقطاب (الجهد الاستثاري بعد المشبكي) تعتمد على قرب الماصة المجهرية التي تطلق أيونات أسيتيل كولين من الصفيحة النهائية. كلما كانت الماصّة المجهريّة أبعد عن اللوح الحركي، كانت إزالة الاستقطاب أصغر في ألياف العضلات. سمح هذا للباحثين بتحديد أن مستقبلات النيكوتين حصل توطينها في اللوح الحركي بكثافة عالية.
تُستخدَم السموم أيضًا لتحديد موقع مستقبلات أستيل كولين عند الموصل العصبي العضلي. ألفا البنجاروتوكسين (Alpha-Bungarotoxin) هي مادة سامة موجودة في صنف الثعابين الغضوب متعدد الخطوط التي تعمل كمضاد للأسيتيل كولين وترتبط بمستقبلات الأسيتيل كولين بشكل لا رَجعة فيه. من خلال اقتران الإنزيمات القابلة للفحص مثل Horseradish peroxidase أو البروتينات الفلورية مثل البروتينات الفلورية الخضراء مع ألفا بنجاروتوكسين، يمكن تصور وقياس مستقبلات الأسيتيل كولين. [5][6]
سموم تؤثر على الموصل العصبي العضلي[عدل]
سمّين البوتيولينام[عدل]
سُمّين البوتيولينام يمنع إفراز الأسيتيل كولين عند الموصل العصبي العضلي عن طريق التدخل في بروتينات SNARE. يَعبُر هذا السُمّين إلى العصب الانتهائي من خلال عملية الإدخال الخلوي ويتداخل لاحقًا مع بروتينات SNARE الضرورية لإطلاق الأسيتيل كولين. من خلال القيام بذلك، فإنه يؤدي إلى شلل رخو عابر وإزالة التعصيب الكيميائي الموضعي للعضلة المخططة التي تأثرت بها. لا يُضبَط منع إطلاق الأسيتيل كولين إلا بعد أسبوعين تقريبًا من إجراء الحقن. بعد ثلاثة أشهر من حدوث المنع، يبدأ نشاط الخلايا العصبية في استعادة الوظيفة الجزئية، وبعد ستة أشهر، يتم استعادة الوظيفة العصبية الكاملة. [5][17]
سم الثعبان[عدل]
تعمل سموم الثعابين كسُمّينات عند الموصل العصبي العضلي ويمكن أن تسبب الضعف والشلل. يمكن أن تعمل السموم كسموم عصبية قبل المشبكي وبعد المشبكي.
تؤثر السموم العصبية قبل المشبكي، والمعروفة باسم السموم العصبية بيتا، على المناطق قبل المشبكية من الموصل العصبي العضلي. تعمل غالبية هذه السموم العصبية عن طريق منع إطلاق النواقل العصبية، مثل الأستيل كولين، في المشبك العصبي بين الخلايا العصبية. ومع ذلك، من المعروف أيضًا أن بعض هذه السموم تعزز إطلاق الناقل العصبي. تلك التي تمنع إطلاق الناقل العصبي تصنع حصارًا عصبيًا عضليًا يمنع جزيئات الإشارة من الوصول إلى مستقبلاتها المستهدفة بعد المشبكي. عند القيام بذلك، يعاني ضحية لدغة الأفعى من ضعف عميق. هذه السموم العصبية لا تستجيب بشكل جيد لمضادات السموم. بعد ساعة واحدة من تلقيح هذه السموم، بما في ذلك Notexin وتايبوكسين (Taipoxin)، تظهر العديد من الأطراف العصبية المصابة علامات تلف جسدي لا يمكن إصلاحه، مما يجعلها خالية من أي حويصلات مشبكية.
تعمل السموم العصبية بعد المشبكي، والمعروفة باسم السموم العصبية ألفا، بشكل معاكس للسموم العصبية قبل المشبكي عن طريق الارتباط بمستقبلات الأسيتيل كولين بعد المشبكي. هذا يمنع التفاعل بين الأسيتيل كولين المُنطلق من طرف ما قبل المشبكي والمستقبلات الموجودة في خلية ما بعد المشبكي. في الواقع، يُحظَر فتح قنوات الصوديوم المرتبطة بمستقبلات الأسيتيل كولين، مما يؤدي إلى حصار عصبي عضلي، على غرار الآثار التي لُوحظت بسبب السموم العصبية قبل المشبكي. هذا يسبب شلل في العضلات المشاركة في الموصلات المصابة. على عكس السموم العصبية قبل المشبكي، تتأثر السموم بعد المشبكي بسهولة أكبر بالسموم المضادة، والتي تسرع تفكك السم من المستقبلات، مما يؤدي في النهاية إلى عكس الشلل. تساعد هذه السموم العصبية بشكل تجريبي ونوعي في دراسة كثافة مستقبلات الأسيتيل كولين ودورانها، وكذلك في الدراسات التي ترصد اتجاه الأجسام المضادة تجاه مستقبلات الأسيتيل كولين المُصابة في المرضى الذين شُخِّصوا بالوهن العضلي الوبيل. [18]
الأمراض[عدل]
يُصنَّف أي مرض يُضر بالنقل المشبكي العصبي بين الخلايا العصبية الحركية والخلايا العضلية تحت مظلة مصطلح الأمراض العصبية العضلية. يمكن أن تكون هذه الأمراض وراثية أو مُكتسبة ويمكن أن تختلف في شدتها ومعدل وفياتها. بشكل عام، تميل معظم هذه الأمراض إلى أن تكون ناتجة عن طفرات أو أمراض مناعية ذاتية. تميل الأمراض المناعة الذاتية، في حالة الأمراض العصبية العضلية، إلى أن تكون خلطية بوساطة الخلايا البائية، وتؤدي إلى تكوين جسم مضاد بشكل غير صحيح ضد الخلايا العصبية الحركية أو بروتين الألياف العضلية الذي يتداخل مع النقل أو الإشارات المشبكية.
المناعة الذاتية[عدل]
الوهن العضلي الوبيل[عدل]
الوهن العضلي الوبيل هو اضطراب في المناعة الذاتية حيث يصنع الجسم أجسامًا مضادة ضد مستقبلات الأسيتيل كولين (في 80٪ من الحالات)، أو ضد كيناز ما بعد المشبكي الخاص بالعضلات (MuSK) (%10-0 من الحالات). في حالة الوهن العضلي الوبيل السلبي، يُستهدَف البروتين 4 المرتبط بمستقبلات البروتين الدهني منخفض الكثافة بواسطة الغلوبيولين المناعي ج 1، والذي يعمل كمانع تنافسي للربيطة، مما يمنع الربيطة من الارتباط بمستقبلاتها. من غير المعروف ما إذا كان الوهن العضلي الوبيل السلبي سيستجيب للعلاجات القياسية. [19]
الوهن العضلي الوبيل لحديثي الولادة[عدل]
الوهن العضلي الوبيل لحديثي الولادة هو اضطراب في المناعة الذاتية يؤثر على طفل واحد من كل 8 أطفال يولدون لأمهات شُخِّصنَ بالوهن العضلي الوبيل. يمكن نقل الوهن العضلي الوبيل من الأم إلى الجنين عن طريق حركة الأجسام المضادة لمستقبلات الأستيل كولين عبر المشيمة. تشمل علامات هذا المرض عند الولادة الضعف، الذي يستجيب لأدوية مضادات الكولين استراز، بالإضافة إلى عدم القدرة على الحركة لدى الجنين، أو قلة حركته. هذا الشكل من المرض عابر، ويستمر لمدة ثلاثة أشهر. ومع ذلك، في بعض الحالات، يمكن أن يؤدي الوهن العضلي الوبيل لحديثي الولادة إلى تأثيرات صحية أخرى، مثل اعوجاج المفاصل وحتى موت الجنين. يُعتقد أن هذه الحالات تبدأ عندما تُوَجَّه الأجسام المضادة لمستقبلات الأستيل كولين للأم إلى مستقبلات الأستيل كولين للجنين ويمكن أن تستمر حتى الأسبوع الثالث والثلاثين من الحمل، عندما تُستبدَل الوحدة الفرعية غاما (γ) من مستقبلات الأستيل كولين بالوحدة الفرعية إبسيلون (ε). [20][21]
التقلص العضلي الموجي[عدل]
يختلف التقلص العضلي الموجي، والمعروف أيضًا باسم متلازمة إسحاق، عن العديد من الأمراض الأخرى الموجودة في الموصل العصبي العضلي. بدلاً من التسبب في ضعف العضلات، يؤدي التقلص العضلي الموجي إلى فرط إثارة الأعصاب الحركية. يتسبب التقلص العضلي الموجي في هذا الاستثارة المفرطة عن طريق إنتاج عمليات إزالة استقطاب أطول عن طريق خفض تنظيم قنوات البوتاسيوم ذات الجهد الكهربائي، مما يؤدي إلى إطلاق ناقل عصبي أكبر وحرق متكرر. تؤدي هذه الزيادة في معدل الحرق إلى انتقال أكثر نشاطًا، ونتيجة لذلك، نشاط عضلي أكبر لدى الفرد المصاب. يُعتقد أيضًا أن التقلص العضلي الموجي من أصل المناعة الذاتية بسبب ارتباطه بأعراض المناعة الذاتية لدى الفرد المصاب. [20]
وراثية[عدل]
ضمور العضلات الشوكي البصلي[عدل]
ضمور العضلات الشوكي البصلي، المعروف أيضًا بمرض كينيدي، هو اضطراب ثلاثي النوكليوتيد السائد النادر، وهو اضطراب متعدد الجلوتامين مرتبط بالكروموسوم X. بسبب ارتباطه بالكروموسوم X، فإنه ينتقل عادة من خلال الإناث. ومع ذلك، فإن هذا المرض موجود فقط في الذكور البالغين وعادة ما يكون ظهور المرض في وقت لاحق في الحياة. يحدث هذا المرض على وجه التحديد بسبب توسع تكرار CAG-tandem في إكسون 1 الموجود في جين مستقبلات الأندروجين على الكروموسوم Xq11-12. يتراكم جين مستقبلات الأندروجين المتوسع Poly-Q في نوى الخلايا، حيث يبدأ في التفتت. بعد التفتت، يبدأ تدهور الخلية، مما يؤدي إلى فقدان كل من الخلايا العصبية الحركية وعقد الجذر الظهرية.
تشمل أعراض مرض كينيدي ضعف وهُزال بصلة الوجه وعضلات الأطراف، بالإضافة إلى الاضطرابات الحسية واضطرابات الغدد الصماء، مثل التثدي وانخفاض الخصوبة. تشمل الأعراض الأخرى ارتفاع هرمون التستوستيرون ومستويات الهرمونات الجنسية الأخرى، وتطور فرط CK-emia، والتوصيل غير الطبيعي من خلال الأعصاب الحركية والحسية، واعتلال الأعصاب أو في حالات نادرة تغيرات عضلية في خزعات الخلايا العضلية. [22]
المراجع[عدل]
- ^ Gene Ontology release 2019-10-07 (ط. 2019-10-07)، 7 أكتوبر 2019، QID:Q70472376
- ^ Rygiel، K (أغسطس 2016). "The ageing neuromuscular system and sarcopenia: a mitochondrial perspective". J. Physiol. ج. 594 ع. 16: 4499–4512. DOI:10.1113/JP271212. PMC:4983621. PMID:26921061.
- ^ Nicholls, John G.,؛ A. Robert Martin؛ Paul A. Fuchs؛ David A. Brown؛ Matthew E. Diamond؛ David A. Weisblat (2012). From Neuron to Brain (ط. 5th). Sunderland: Sinauer Associates.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) صيانة الاستشهاد: علامات ترقيم زائدة (link) - ^ Sine SM (يوليو 2012). "End-plate acetylcholine receptor: structure, mechanism, pharmacology, and disease". Physiol. Rev. ج. 92 ع. 3: 1189–234. DOI:10.1152/physrev.00015.2011. PMC:3489064. PMID:22811427. مؤرشف من الأصل في 2019-12-14.
- ^ أ ب ت ث From neuron to brain (ط. Fifth edition). Sunderland, Mass. ISBN:0-87893-609-2. OCLC:754186785. مؤرشف من الأصل في 2018-08-19.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ أ ب Sine، Steven M. (1 يوليو 2012). "End-Plate Acetylcholine Receptor: Structure, Mechanism, Pharmacology, and Disease". Physiological Reviews. ج. 92 ع. 3: 1189–1234. DOI:10.1152/physrev.00015.2011. ISSN:0031-9333. PMC:3489064. PMID:22811427. مؤرشف من الأصل في 2021-02-08.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) - ^ Van der Kloot، W.؛ Molgó، J. (1994-10). "Quantal acetylcholine release at the vertebrate neuromuscular junction". Physiological Reviews. ج. 74 ع. 4: 899–991. DOI:10.1152/physrev.1994.74.4.899. ISSN:0031-9333. PMID:7938228. مؤرشف من الأصل في 8 فبراير 2021.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Guth, Lloyd (1 Apr 1967). "Nerve, Muscle, and Synapse". BioScience (بالإنجليزية). 17 (4): 277–277. DOI:10.2307/1293861. ISSN:0006-3568. Archived from the original on 2021-02-08.
- ^ Human anatomy (ط. Fourth edition). New York, NY. ISBN:978-0-07-352573-0. OCLC:862149074. مؤرشف من الأصل في 2017-12-07.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ Human physiology (ط. Fourteenth edition). New York, NY. ISBN:978-0-07-783637-5. OCLC:895500922. مؤرشف من الأصل في 2018-06-12.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ Larson, C Philip (2010-01). "Millerʼs Anesthesia, 7th ed". Anesthesia & Analgesia (بالإنجليزية الأمريكية). 110 (1): 263–265. DOI:10.1213/ane.0b013e3181b7c799. ISSN:0003-2999. Archived from the original on 2021-02-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ Sine، Steven M. (1 يوليو 2012). "End-Plate Acetylcholine Receptor: Structure, Mechanism, Pharmacology, and Disease". Physiological Reviews. ج. 92 ع. 3: 1189–1234. DOI:10.1152/physrev.00015.2011. ISSN:0031-9333. PMC:3489064. PMID:22811427. مؤرشف من الأصل في 2021-02-08.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) - ^ Scuka, Maria; Mozrzymas, Jerzy W. (1 Jan 1992). "Postsynaptic potentiation and desensitization at the vertebrate end-plate receptors". Progress in Neurobiology (بالإنجليزية). 38 (1): 19–33. DOI:10.1016/0301-0082(92)90033-B. ISSN:0301-0082. Archived from the original on 2021-02-08.
- ^ Glass D، Bowen D، Stitt T، Radziejewski C، Bruno J، Ryan T، Gies D، Shah S، Mattsson K، Burden S، DiStefano P، Valenzuela D، DeChiara T، Yancopoulos G (1996). "Agrin acts via a MuSK receptor complex". Cell. ج. 85 ع. 4: 513–23. DOI:10.1016/S0092-8674(00)81252-0. PMID:8653787.
- ^ Okada K، Inoue A، Okada M، Murata Y، Kakuta S، Jigami T، Kubo S، Shiraishi H، Eguchi K، Motomura M، Akiyama T، Iwakura Y، Higuchi O، Yamanashi Y (2006). "The muscle protein Dok-7 is essential for neuromuscular synaptogenesis". Science. ج. 312 ع. 5781: 1802–5. Bibcode:2006Sci...312.1802O. DOI:10.1126/science.1127142. PMID:16794080.
- ^ Steinbeck، JA؛ Jaiswal، MK؛ Calder، EL؛ Kishinevsky، S؛ Weishaupt، A؛ Toyka، KV؛ Goldstein، PA؛ Studer، L (7 يناير 2016). "Functional Connectivity under Optogenetic Control Allows Modeling of Human Neuromuscular Disease". Cell Stem Cell. ج. 18 ع. 1: 134–43. DOI:10.1016/j.stem.2015.10.002. PMC:4707991. PMID:26549107.
- ^ "Botulinum toxin in movement disorders". مؤرشف من الأصل في 2021-02-08.
- ^ "Snake venoms and the neuromuscular junction". مؤرشف من الأصل في 2021-02-08.
- ^ Finsterer, Josef; Papić, Lea; Auer-Grumbach, Michaela (2011-10). "Motor neuron, nerve, and neuromuscular junction disease". Current Opinion in Neurology (بالإنجليزية الأمريكية). 24 (5): 469–474. DOI:10.1097/WCO.0b013e32834a9448. ISSN:1350-7540. Archived from the original on 2021-02-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ أ ب Newsom-Davis، J. (2007-07). "The emerging diversity of neuromuscular junction disorders". Acta Myologica: Myopathies and Cardiomyopathies: Official Journal of the Mediterranean Society of Myology. ج. 26 ع. 1: 5–10. ISSN:1128-2460. PMC:2949330. PMID:17915563. مؤرشف من الأصل في 2021-02-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Mainak؛ Dogra، Hansa؛ Samanta، Debopam (2020). StatPearls. Treasure Island (FL): StatPearls Publishing. PMID:32644361. مؤرشف من الأصل في 2020-08-09.
- ^ Finsterer، J. (15 نوفمبر 2010). "Perspectives of Kennedy's disease". Journal of the Neurological Sciences. ج. 298 ع. 1–2: 1–10. DOI:10.1016/j.jns.2010.08.025. ISSN:1878-5883. PMID:20846673. مؤرشف من الأصل في 2021-02-09.
| في كومنز صور وملفات عن: موصل عصبي عضلي |