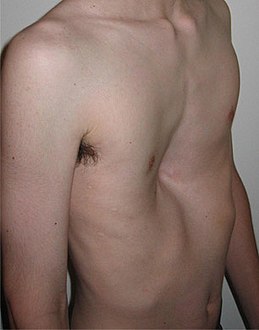
صدر مقعر
| الصدر المقعر | |
|---|---|
| معلومات عامة | |
| الاختصاص | علم الوراثة |
| من أنواع | اضطراب جيني، وعلامة سريرية |
| تعديل مصدري - تعديل | |
الصدر المقعر (بالإنجليزية: Pectus Excavatum)[1] هو أكثر العيوب الخلقية شيوعاً في الجهة الأمامية من الصدر، وهي حالة تنمو فيها عظمة القص وعدة ضلوع بشكل غير طبيعي. مما ينتج عن هذا التشوه شكل يشبه الكهف في الصدر.[2] من الممكن أن تظهر هذه الحالة عند الولادة أو لا تظهر إلا عند البلوغ.
يعتبر الصدر المقعر أحياناً مشكلة تجميلية فقط. أما إذا كان التقعر شديدا، من الممكن أن يؤثر على وظائف القلب والتنفس ويسبب آلاما في الصدر والظهر. الأشخاص الذين لديهم هذا التشوه الخَلقي قد يعانون من آثار نفسية واجتماعية سلبية، ويتجنبون الأنشطة التي يظهر فيها صدرهم.[3]
الصدر المقعر يطلق عليه أحياناً صدر كوبلر، الصدر الكهفي، ألإعوجاج الصدري، الصدر النفقي أو يصفها الناس «بوجود حفر في صدر الشخص».[4][5]
علاماته وأعراضه[عدل]
السمة المميزة لهذا المرض هو المظهر المقعر لعظمة القص. أكثر الأشكال المشتركة للتشوه هو شكل كأس مقعر، ترتبط بأدنى حد لعظمة القص؛ من الممكن أيضاً أن يكون التقعر مرتبط بالغضاريف الأمامية.[6] قد تبرز الطبقات السفلى من الأضلاع ("flared ribs”). تشوه الصدر المقعر قد يكون متماثل أو غير متماثل من حيث الجهة.
في بعض الحالات من الممكن أن يتغير مكان القلب أو يستدار عن موضعه.[7] ومن الممكن أن ينسدل الصمام التاجي للقلب. قد تكون القدرة الجسدية محدودة بسبب قلة سعة الرئة.[8]
أسباب المرض[عدل]
لم يتوصّل الباحثون إلى ماهيّة الأسباب الحقيقية لهذا التشوه، لكنّهم يظنون بأن هناك ارتباط جيني على الأقل في بعض الحالات، 37٪ تقريباً من المصابين بهذا المرض لديهم أقرباء من الدرجة الأولى مصابون بنفس المرض. كما أنّه تم اكتشاف عدد من الوصمات الجينية للصّدر المقعر. الأسباب الفيزيائية هي، زيادة الضغط في الرحم، كساح الأطفال وزيادة الاحتكاك على عظم القص بسبب كون الحجاب الحاجز غير طبيعي، قد افترضت وفق آليات محددة.
كما أن الصدر المقعر يعتبر نسبياً أحد أعراض متلازمة مارفن[9][9][9][9] ومتلازمة لويس-ديتز وفي بعض الأحيان يظهر في أمراض اضطرابات النسيج الضام مثل متلازمة إهلرز-دانلوس.[10] كثير من الأطفال المصابون بضمور العضلات الشوكي يصابون بالصدر المقعر نتيجة للتنفس البطني المرتبط داء بطني بالمرض. الصدر المقعر يظهر كذلك في 1٪ تقريباً من المصابين بمرض السيلياك لأسباب غير معروفة.
الفزيولوجيا المرضيه[عدل]
بما أن القلب يتمركز خلف عضمة القص، ولان بعض الأشخاص ذو الصدر المقعر يظهر قلبهم في الأشعة أو بعد عملية التشريح بانه يحمل بعض التشوهات، فقد تم الربط بأن هناك ضعف في وظيفة القلب والأوعية الدموية في الأشخاص الذين يعانون من هذا المرض. لذا أكدت الدراسات أثر وظيفة القلب والأوعية الدموية في المرضى. كما توصلت الفحوصات الفسيولوجية للقلب (تخطيط صدى القلب) على وجود أمراض متعلقة بالقلب والأوعية الدموية. بالمثل، لا يوجد أي دليل يثبت بان تشوهات القلب المتسببة من هذه الحالة على الإمكانية من التحسن جراحياََ.
التشخيص[عدل]

بالبداية يتم الاشتباه بأن الشخص مصاب بتشوه الصدر المقعر عن طريق الفحص السريري ويتم عن طريق النظر للصدر من الجهة الأمامية. كما أن الاستماع عن طريق السماعة الطبية للصدر يمكن أن يكشف ضربات قلبٍ متغيرة أو هبوط في صمامات القلب. يمكن أن يكون هناك نَفْخَةٌ قَلْبِيَّة تحدث أثناء انقباض القلب الناجمة عن قرب عظمة القص.[11] أصوات الرئة عادةً تكون واضحة لكن قد تتضاءل بسبب قلة سعة الرئة.
تم تطوير العديد من المقاييس لتحديد درجة التشوه في جدار الصدر. العديد من هذه المقاييس تعتمد على مدى التغير في المسافة بين عظمة القص والعمود الفقري. أحد هذه المقاييس هو مقياس بيكر الذي يحدد مدى درجة شدّة التشوه بناءً على النسبة بين قطر الدائرة لجسم الفقرة الأقرب للناتئ الرهابي والمسافة بين التقاطع الرهابي وأقرب جسم فقرة.[12] مؤخراً تم استخدام مقياس هولر الذي يعتمد على استخدام قياسات الأشعة المقطعية. المقياس الذي يفوق 3.25 يعتبر شديد.[13] مقياس هولر هو النسبة بين المسافة المقطعية لداخل القفص الصدري، وهي أقصر مسافة بين الفقرات وعظمة القص.[14]

التصوير الشعاعي للصدر يساعد في تشخيص المرض بشكل كبير. كما أن التصوير الشعاعي في الصدر المقعر يُظهر بعض الغموض في بعض الأحيان في الرئة اليمنى لأنها أكثر تعرضاً لاستنشاق للأجسام الغريبة (مثلما يحدث في الاتهاب الرؤوي).[15] كما تشير بعض الدراسات على استخدام مؤشر هالر ويحسب بناءا على التصوير الشعاعي بدلاً من الفحص بالأشعة المقطعية للأشخاص الذين لديهم تعارضات مع الأشعة المقطعية.[16]
الصدر المقعر يميز عن الاختلالات الأخرى عن طريق سلسلة إزالة الأعراض والعلامات. يتم استبعاد الصدر الجؤجؤي من الملاحظة البسيطة لانهيار القص بدلا من بروزه. يتم استبعاد الجَنَفْ الحُدَابِيّ بواسطة التصوير التشخيصي للعمود الفقري. حيث الصدر المقعر يظهر العمود الفقري عادةً طبيعي في الهيكل.
العلاج[عدل]
علاج الصدر المقعر من الممكن أن يتضمن علاج شديد التوغل أو علاج طفيف التوغل أو علاج يتضمنهم جميعاً. يجب عمل أكثر من نوع من الفحوصات قبل البدء بالعلاج. ومن هذه الفحوصات التصوير المقطعي، اختبارفحص وظائف الرئه، والفحوصات القلبيه (مثل التسمع لنبضات القلب وجهاز تخطيط كهربائيه القلب). وبعد أخذ التصوير المقطعي للصدر يتم استخراج نتيجة وحسابات مؤشر هالر. ويتم احتساب مؤشر هالر المريض عن طريق الحصول على النسبة من القطر المستعرض (المسافة الأفقية من داخل القفص الصدري) والقطر الأمامي الخلفي (أقصر مسافة بين الفقرات والقص).[17] إذا كان مؤشر هالر أكثر من 3.25 تعتبر الحالة المرضية جداً خطيرة. مؤشر هالر الطبيعي هو 2.5 .[18][19] الفحوصات القلبية والرئوية جميعها تستخدم للتعرف على القدرة الرؤية وللفحص عن أي خلل موجود بالقلب عن طريق التسمع إلى أصوات القلب.
التمارين[عدل]
التمارين الرياضية لا يرى بانها تعالج المرض وحدها، لكنها مهمه في رحلة العلاج لمرضى التقعر الصدري. وهذه التمارين تستخدم للحد من تطور التقعر لصدر المريض[20][21] وهي تعتبر كعلاج تكميلي لتعديل الوقفة والمظهر الخارجي للمريض، كما تمنع من تطور التقعر بشكل عام ولتمنع الفشل العلاجي بعد البدء بالعلاج الرئيسي.[22]
التمارين تهدف لتحسين الوضعية للعامود الفقري، كما تهدف إلى تقويه الظهر وعضلات الصدر، وتعزز القدرة للمريض على التمارين، كما أنها تزيد اتساع الصدر عند التنفس.[23] التمارين المتعلقة بالتقعر الصدري تتضمن تنفس عميق وتمارين كتم النفس. وتمارين القوة لتعزيز عضلات الصدر والظهر. بالإضافة التمارين الهوائية تطور وتحسن من الوظيفة القلبية والرئوية.
(استثناءً لهذا النهج العام، للمرضى الذين تم زراعة مقوي صدري جراحيا لهم عن طريق عملية نوس يجب عليهم الامتناع عن بعض التمارين لمده تتراوح من اسابيع إلى شهور بعد التدخل الجراحي لتجنب ان يتغير مكان المقوي الذي تم زراعته)
جراحة الصدر[عدل]
التدخل الجراحي يستخدم لتحسين أي أعراض وظيفيه تظهر على المريض، وللحد من تطور المرض إلى حالات اشد خطورة. مثل المشاكل المتعلقة بالجهاز النفسي والأصوات التي تصدر من القلب والتي تسمع عن طريق السماعة الطبية. التدخل الجراحي لمرضى التقعر الصدري اظهر الكثير من التحسن في وظائف القلب ;[24] ولم يظهر أي دليل على إنها تحسن وظيفة الجهاز التنفسي.[25] عملية نوس هي واحدة من أكثر العمليات شيوعاً في هذا اليوم ولها اقل نسبة خطورة.[26]
تقنية رافيتش[عدل]
هي عملية تحمل بعض الخطورة واعلن عنها في عام 1949[27] وطورت في الخمسينيات من القرن الحادي والعشرون لعلاج هذا المرض. تتم هذه العملية عن طريق شق الصدر ويزال الغضروف من عظمها لقص ويتم فصله. يوضع مقوي تحت عظمه القص ثم يقام أعادة وضع عظمه القص في مكانها ليتم تثبيتها. يضل المقوي في الجسم إلى ان يتم نمو الغضروف الذي تم إزالته، تقريبا بعد 6 شهور، ومن ثم يتم إزلة المقوي بشكل بسيط من الجسم.
تقنيه رافيتش لا تستخدم في وقتنا الحالي لأنها من الممكن أن تحتوي على نسبه خطورة. تستخدم عادة في المرضى الكبار السن، عندما يتكلس الغضروف، وعندما يكون التشوه ليس متماثلاً بالجهة، أو عندما يكون اقل خطورة من عملية نوس أو اثبت إنها غير مناسبة للمريض.[28] عملية رافيتش تتم عن طريق خطوتين (عمليتين، كل واحدة في شهر مختلف)
عملية نوس[عدل]
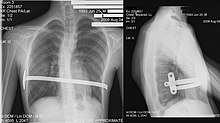
الدكتور دونالد نوس، في مستشفى كنجز دوتر للاطفال في نورفولك، فيرجينيا، قام بأول عملية جراحية لمعالجه الصدر المقعر في عام 1987[29] وصرح بهذه العملية في مؤتمر عام 1997.[30][31] وتم تسميتها بعمليه نوس، وهي تتم عن طريق زراعة قمع صلب كهفي الشكل اسفل عظمه القص. وهذا القمع يتم دفع العظم إلى الخارج مما يؤدي إلى تخفيف التشوه. يظل هذا القمع في جسم المريض سنتين تقريبا. وبعض الجراحين يميلون إلى أبقاءها في الجسم إلى خمسة سنوات إلى أن يثبت العظم في محله. ثم يتم إزلته عن طريق عمليه في العيادات الخارجية.
في البداية كانت عمليه نوس تستخدم للأطفال الأقل من عشر سنوات لان عظمه القص والغضاريف أكثر مرونه. كما ان نسبه نجاح العملية في صغار السن أكثر بكثير من كبار السن. تتم عن طريق عمليتين منفصلتين.
تقنية روبيكسك[عدل]
الدكتور فرانسيس، في مستشفى كارولينا الواقعة في شارلوت، شمال كارولينا، طور عملية روبيكسك عام 1965. عند تنفيذ هذه العملية، يتم تخطيطها على حدة وفقاً لإمتداد ومكان التشوه في المريض. العملية تبدأ بالجراحة لا تتجاوز 4-6 سم، إلى عظمة القص. العضلة الصدرية الكبرى تفصل عن عظمه القص. ويستخدم الحد الأعلى من انحناء عظمة القص كدليلٍ في الجراحة، ويتم ازالة الغضاريف المشوهة واحدًا تلو الأخر عن استخدام أداة حادة. تتبع العملية بشد الطرف السفلي من عظمة القص وتمسك عن طريق اداة مختصه، ثم يزال التصاق عظمة القص من الغشاء الواقع حول القلب وغشاء الجنب. من ثم تحرك عظمة القص بقوة لتحريكها لمكانها الصحيح.(عملية واحدة فقط)
لجعل عظمة القص ثابته، توضع قطعة تحت عظمة القص المتحركة وتخيّط بشد خفيف من الجهتين إلى المستوى الاسفل من الأضلاع. بعد إتمام عملية تخثّر الدم، عضله الصدر الكبرى سوف تتحد أمام عظمة القص والجرح سوف يبرى من غير سحب السوائل. في هذه المرحلة يُحظر لبس الملابس الضيقة التي تشد على الصدر.[32] الميزة في هذه العملية انها أقل خطورة من تقنية رافيتش، لكن الناقدين يعتقدون أنها اخطر من عملية رافيتش لأنها تحمل درجة انتكاسه أعلى. إلى الآن يوجد جدال حول أفضل عملية للصدر المقعر لكن منهج الجراح في الاختيار من بين العمليات تعتمد على حالة المريض، ولكل مريض خصائص تختلف عن غيرة ولو كانوا مصابين بنفس التشوه الخلقي.[33]
العلاج التحفظي[عدل]
الجدار الصدري مرن في بداية العمر، ومع زيادة عمر الشخص تقل درجه مرونته تدريجياً[34] العلاجات الغير جراحية تستخدم لهدف تخفيف زيادة تقعّر الصدر، وذلك باستغلال مرونه الصدر، كما يتضمن الأَرْبِطَةُ المَخْصُوصَةُ لغَضَارِيْفِ الأَضْلاعِ، وهذا يتم في الأعمار الصغيرة.
العملية المغناطيسية الداخلية المصغرة[عدل]
هي عملية تستخدم لتصحيح تقعّر الصدر بواسطة استخدام مغناطيسان لكي يعاد ترتيب عظمة القص مع الصدر والأضلاع.[35] إحدى المغناطيسان يتم إدخاله بعمق 1 سم في جسم المريض. ويوضع في نهاية عظمه القص، والأخر يتم وضعه بالخارج حسب الطلب، والهدف من العملية. المغناطيسان يولدا 0.04 تيسلا (وحدة قياس) بهدف تقليل سرعة تحرك عظمه القص في السنين القادمة. أكبر مجال مغناطيسي يمكن استخدامه في جسم الإنسان هي 4 تيسلا. الفائدة الرئيسة من هذه العملية إنها أكثر فعاليةً من العمليات الجراحية الأخرى كعمليه نوس، وهي اقل ألماً للمريض.
فائدتها محدودة لصغار السن إلى منتصف البلوغ لان كبار السن لديهم صدر اقل مرونه مقارنةً بصغار السن.[36] أحد التداخلات السلبية المحتملة الحدوث هي التداخل مع الأجهزة الطبية الأخرى مثل جهاز تنظيم ضربات القلب الاصطناعي إذا كان موجوداً في المريض الذي سوف تتم له العملية.
فاكيوم بيل[عدل]

نسبياً يوجد علاج بديل للجراحة وهو الفاكييوم بيل، وهو يشبه الجهاز المستخدم بالحجامة. وهو يتكون من جهاز يشبه الوعاء يوضع في مكان التقعر في الصدر، ومن ثم يتم التخلص من الهواء الزائد في الوعاء عن طريق السحب اليدوي.[37] والفاكيوم الموضوع يقوم برفع عظمة القص للاعلى، مما يقلل من زيادة تشوه الصدر.[38] كما انه يستخدم كبديل للجراحة في بعض الحلات قليله الخطورة. وعندما يختفي التشوه بالنظر إلى الصدر، وهذه العملية يجب تكرارها لسنتين متتاليتين للتأكد بان التشوه يختفي بشكلٍ دائم.[39][40] يتم دمج الفاكيوم بيل مع التمارين الفيزيائية العلاجية، وهو علاج «واعد ومفيد وبديل» للجراحة يجعل الصدر أكثر مرونه. مدة العلاج والخطورة وتكرار العلاج تتناسب طرديا مع العمر كل ما زاد العمر زادت الفترة العلاجية. لكن النتائج لا تزال مبهمه.
والفاكيوم بيل من الممكن أن يستخدم لتحضير المريض للجراحة.
الانشقاق[عدل]
حالات خفيفه تعالج في شيء يشبه الكروسيت للعظام للدعم وللتمرين.[41][42]
الجراحة التجميلية[عدل]
الأنسجة الحرة المزدرعة المصنوعة حسب الطلب[عدل]
الأنسجة الحرة المزدرعة تجعل الصدر المقعر يتعالج كلياً من الناحية الشكلية. في هذه الأيام تستخدم هذه الأنسجة كإجراء قياسي سهل، يعتمد عليه، وبدون أي خطر اصابه أو مضاعفات لهذه العملية.[43] على أي حال هذه العملية لا يعتقد إنها تحسن وظيفه القلب أو الجهاز التنفسي الناتج عن هذا التشوه. للنساء الذين لديهم تقعر بالصدر يعانون من عدم تماثل الصدر ومن الممكن تصحيحه جزئياً أو كلياً بهذه العملية.[44]
في هذه العملية يتم صنع شكل جبسي، مباشرةً على صدر المريض خارجياً. أدى التطور في التصوير الطبي والمساعدة في التصميم بواسطة الحاسب[45] لتعديل التصميم عن طريق تقنيه ثلاثية الأبعاد لتصمم بشكل مباشر على صدر المريض، وأيضاً تكون أكثر دقةً، وأسهل لوضعها تحت الصدر.[46] هذه الأنسجة مصنوعه من سيليكون مطاطي مقاوم للعمر (لا يتاثر مع كبر العمر) وغير قابل للكسر (مختلف عن السيليكون المستخدم في زراعة الصدر). سوف تستمر لحياة المريض (بعيده عن الأعراض الجانبية) وليست واضحة على صدر المريض من النظر بالخارج.
العملية تتم تحت التخدير الكامل وتأخذ ساعة (عملية واحدة منفصلة، ولا تزال المواد). الجرّاح يعمل جرح 7 سم تقريباً، ويفسح المسافة المناسبة بالصدر، ويدخل النسيج الحر المزدرع عميقاً تحت العضلات، من ثم يتم أغلاق الجرح عن طريق ثلاث خطوات من دون سحب السوائل، ينوم المريض في المستشفى ثلاث أيام بالكثير.
الفترة بعد الجراحة لا تحتوي على الم شديد ويعطى المريض مزيل الم خفيف. العناية بعد العملية ليست معقده أو صعبه: يجب ان يلبّس المريض ستره ضاغطه لمدة شهر بعد العملية. ويتم إعطاء المريض موعد للفحص من بعد ثمانية أيام للعملية. نسبيا يمكن للمريض استئناف الأنشطة اليومية بسرعة - ويمكن العودة إلى العمل بعد 15 يوما، والمشاركة في أي أنشطة رياضية بعد ثلاثة أشهر.
حقن الدهون[عدل]
وتتم عن طريق امتصاص الدهون من المريض بواسطة حقنه كبيرة الحجم (عادةً من البطن أو الفخذ)، وبعد عملية الطرد المركزي بالجهاز للدهون (جهاز يفصل مكونات السائل)، الخلايا الدهنية يتم حقنها بالمريض بالمكان المراد.
احتمالية الحدوث (علم الوراثة)[عدل]
يحدث هذا التشوه تقريباً في مولود واحد لكل 150 إلى 1000 وليداً (احتمالية حدوثه في الذكور أكثر من الإناث بنسبه 1:3). تم تقرير إن حدوث المرض في عائلة معينه يزيد بنسبه 35% إلى 45% من الحالات.[47][48]
التاريخ[عدل]
ليوناردو دافينشي[49][49][49][49][49] وجوسيب دي ريبرا[50] قاموا بالإشارة إلى الصدر المقعر برسوماتهم.
في الحيوانات[عدل]
هذه الحالة تحدث أيضاً في بعض الحيوانات. مثل سلاله مونتشكين من القطط.[51] بعض العمليات التي تستخدم لعلاج الحيوانات لا تستخدم في الإنسان، مثل استخدام مثبت، مع خيوط ملفوفة حول عظمة القص للحيوان واستخدام الجبائر الداخلية والخارجية.[52][53] تستخدم هذه التقنيات للحيوانات الغير كامله النمو لان عظامهم وغضاريفهم أكثر مرونه.[54]
مراجع[عدل]
- ^ chief lexicographer: Douglas M. Anderson (2003). "Pectus Excavatum". Dorland's Medicla Dictionary (ط. 28). Philadelphia, Penns.: Saunders. ISBN:0-7216-0146-4. مؤرشف من الأصل في 2009-01-21.
- ^ Shamberger RC (1996). "Congenital chest wall deformities". Current Problems in Surgery (Review). ج. 33 ع. 6: 469–542. DOI:10.1016/S0011-3840(96)80005-0. PMID:8641129.
- ^ "Pectus excavatum". MedLine Plus Medical Encyclopedia. المكتبة الوطنية لعلم الطب and the معاهد الصحة الوطنية الأمريكية. 12 نوفمبر 2007. مؤرشف من الأصل في 2016-07-05.
- ^ Spence, Roy A. J.; Patrick J. Morrison (2005). Genetics for Surgeons. Remedica Publishing. ISBN:1-901346-69-2. مؤرشف من الأصل في 2020-03-03.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Pectus Excavatum". مؤرشف من الأصل في 2018-02-22.
- ^ Blanco FC، Elliott ST، Sandler AD (2011). "Management of congenital chest wall deformities". Seminars in Plastic Surgery (Review). ج. 25 ع. 1: 107–16. DOI:10.1055/s-0031-1275177. PMC:3140238. PMID:22294949.
- ^ Fokin AA، Steuerwald NM، Ahrens WA، Allen KE (2009). "Anatomical, histologic, and genetic characteristics of congenital chest wall deformities". Seminars in Thoracic and Cardiovascular Surgery (Review). ج. 21 ع. 1: 44–57. DOI:10.1053/j.semtcvs.2009.03.001. PMID:19632563.
- ^ Cardiopulmonary Manifestations of Pectus Excavatum نسخة محفوظة 18 أبريل 2017 على موقع واي باك مشين.
- ^ "eMedicine — Marfan Syndrome". Harold Chen. مؤرشف من الأصل في 2019-05-01.
- ^ Creswick HA1, Stacey MW, Kelly RE Jr, Gustin T, Nuss D, Harvey H, Goretsky MJ, Vasser E, Welch JC, Mitchell K, Proud VK (أكتوبر 2006). "Family study of the inheritance of pectus excavatum". Journal of Pediatric Surgery. ج. 41 ع. 10: 1699–703. DOI:10.1016/j.jpedsurg.2006.05.071. PMID:17011272. مؤرشف من الأصل في 2018-11-30.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Guller B, Hable K (1974). "Cardiac findings in pectus excavatum in children: review and differential diagnosis". Chest. ج. 66 ع. 2: 165–71. DOI:10.1378/chest.66.2.165. PMID:4850886. مؤرشف من الأصل في 2008-12-08. اطلع عليه بتاريخ أغسطس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - ^ BACKER OG, BRUNNER S, LARSEN V (1961). "The surgical treatment of funnel chest. Initial and follow-up results". Acta chirurgica Scandinavica. ج. 121: 253–61. PMID:13685690.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Jeannette Diana-Zerpa; Nancy Thacz Browne; Laura M. Flanigan; Carmel A. McComiskey; Pam Pieper (2006). Nursing Care of the Pediatric Surgical Patient (Browne, Nursing Care of the Pediatric Surgical Patient). Sudbury, Mass: Jones & Bartlett Publishers. ص. 253. ISBN:0-7637-4052-7.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Haller JA, Kramer SS, Lietman SA (1987). "Use of CT scans in selection of patients for pectus excavatum surgery: a preliminary report". Journal of Pediatric Surgery. ج. 22 ع. 10: 904–6. DOI:10.1016/S0022-3468(87)80585-7. PMID:3681619. مؤرشف من الأصل في 2018-10-21.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Hoeffel JC, Winants D, Marcon F, Worms AM (1990). "Radioopacity of the right paracardiac lung field due to pectus excavatum (funnel chest)". Rontgenblatter. ج. 43 ع. 7: 298–300. PMID:2392647.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Mueller C, Saint-Vil D, Bouchard S (2008). "Chest x-ray as a primary modality for preoperative imaging of pectus excavatum". Journal of Pediatric Surgery. ج. 43 ع. 1: 71–3. DOI:10.1016/j.jpedsurg.2007.09.023. PMID:18206458.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "How the Haller is measured. Departament of Cardiology and Pulmonology of the Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo – Thoracic Surgery Sector" (PDF). مؤرشف من الأصل (PDF) في 2015-09-24.
- ^ "Pectus Excavatum overview" (PDF). سقنا. مؤرشف من الأصل (PDF) في 2012-02-12.
- ^ "The Nuss procedure for pectus excavatum correction | AORN Journal". Barbara Swoveland, Clare Medrick, Marilyn Kirsh, Kevin G. Thompson, Nussm Donald. 2001. مؤرشف من الأصل في 2012-05-23.
- ^ Anton H. Schwabegger (15 سبتمبر 2011). Congenital Thoracic Wall Deformities: Diagnosis, Therapy and Current Developments. Springer Science & Business Media. ص. 118. ISBN:978-3-211-99138-1. مؤرشف من الأصل في 2020-03-02.
- ^ Peter Mattei (15 فبراير 2011). Fundamentals of Pediatric Surgery. Springer Science & Business Media. ص. 315. ISBN:978-1-4419-6643-8. مؤرشف من الأصل في 2020-03-02.
- ^ George W. Holcomb III؛ Jerry D Murphy؛ Daniel J Ostlie (31 يناير 2014). Ashcraft's Pediatric Surgery. Elsevier Health Sciences. ص. 270. ISBN:978-0-323-18736-7. مؤرشف من الأصل في 2020-03-02.
- ^ Lewis Spitz؛ Arnold Coran (21 مايو 2013). Operative Pediatric Surgery, Seventh Edition. CRC Press. ص. 251. ISBN:978-1-4441-1715-8. مؤرشف من الأصل في 2020-03-02.
- ^ Malek MH، Berger DE، Housh TJ، Marelich WD، Coburn JW، Beck TW (2006). "Cardiovascular function following surgical repair of pectus excavatum: a metaanalysis". Chest (Meta-Analysis). ج. 130 ع. 2: 506–16. DOI:10.1378/chest.130.2.506. PMID:16899852.
- ^ Malek MH، Berger DE، Marelich WD، Coburn JW، Beck TW، Housh TJ (2006). "Pulmonary function following surgical repair of pectus excavatum: a meta-analysis". European Journal of Cardio-thoracic Surgery : Official Journal of the European Association for Cardio-thoracic Surgery (Meta-Analysis). ج. 30 ع. 4: 637–43. DOI:10.1016/j.ejcts.2006.07.004. PMID:16901712.
- ^ Hebra A (2009). "Minimally invasive repair of pectus excavatum". Semin Thorac Cardiovasc Surg (Review). ج. 21 ع. 1: 76–84. DOI:10.1053/j.semtcvs.2009.04.005. PMID:19632566.
- ^ Ravitch MM (أبريل 1949). "The Operative Treatment of Pectus Excavatum". Ann Surg. ج. 129 ع. 4: 429–44. DOI:10.1097/00000658-194904000-00002. PMC:1514034. PMID:17859324.
- ^ Theresa D. Luu MD (نوفمبر 2009). "Surgery for Recurrent Pectus Deformities". The Annals of Thoracic Surgery. ج. 88 ع. 5: 1627–1631. DOI:10.1016/j.athoracsur.2009.06.008. PMID:19853122.
- ^ Adam J. Białas, Bogumiła Kempińska-Mirosławska (2013). "Minimally invasive repair of pectus excavatum (the Nuss procedure) in Poland and worldwide – a summary of 25 years of history" (PDF). Kardiochirurgia i Torakochirurgia Polska 2013. ص. 42–47. DOI:10.5114/kitp.2013.34304. مؤرشف من الأصل (PDF) في 2016-10-13. اطلع عليه بتاريخ 2016-04-13.
- ^ Pilegaard، HK؛ Licht PB (فبراير 2008). "Early results following the Nuss operation for pectus excavatum—a single-institution experience of 383 patients". Interactive Cardiovascular and Thoracic Surgery. Oxford University Press. ج. 7 ع. 1: 54–57. DOI:10.1510/icvts.2007.160937. PMID:17951271. مؤرشف من الأصل في 2011-07-25. اطلع عليه بتاريخ 2008-04-18.
- ^ Nuss D, Kelly RE Jr, Croitoru DP, Katz ME (أبريل 1998). "A 10-year review of a minimally invasive technique for the correction of pectus excavatum". J Pediatr Surg. ج. 33 ع. 4: 545–52. DOI:10.1016/S0022-3468(98)90314-1. PMID:9574749.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Robiscek، Francis. "Marlex Mesh Support For The Correction Of Very Severe And Recurrent Pectus Excavatum". ج. 26 ع. 1: 80–83.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ Robicsek, Hebra (2009). "To Nuss or not to Nuss? Two opposing views". ج. 21 ع. 1: 85–88. DOI:10.1053/j.semtcvs.2009.03.007. PMID:19632567.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ "Lung elasticity, thorax and age". مؤرشف من الأصل في 2017-08-12. اطلع عليه بتاريخ 2016-04-14.
- ^ Harrison، MR؛ Estefan-Ventura D؛ وآخرون (يناير 2007). "Magnetic Mini-Mover Procedure for pectus excavatum: I. Development, design, and simulations for feasibility and safety" (PDF). Journal of Pediatric Surgery. ج. 42 ع. 1: 81–85. DOI:10.1016/j.jpedsurg.2006.09.042. PMID:17208545. مؤرشف من الأصل (PDF) في 2016-03-04. اطلع عليه بتاريخ 2008-04-23.
{{استشهاد بدورية محكمة}}: الوسيط غير المعروف|name-list-format=تم تجاهله يقترح استخدام|name-list-style=(مساعدة) - ^ Harrison، MR؛ Michael R. Harrison؛ Kelly D. Gonzales؛ Barbara J. Bratton؛ Darrell Christensen؛ Patrick F. Curran؛ Richard Fechter؛ Shinjiro Hirose (يناير 2012). "Magnetic mini-mover procedure for pectus excavatum III: safety and efficacy in a Food and Drug Administration-sponsored clinical trial". Journal of Pediatric Surgery. ج. 47 ع. 1: 154–9. DOI:10.1016/j.jpedsurg.2011.10.039. PMID:22244409. مؤرشف من الأصل في 2015-09-24. اطلع عليه بتاريخ 2014-08-20.
- ^ chkd، Children's Hospital of the King's Daughters، مؤرشف من الأصل في 2013-12-04
- ^ Haecker، FM؛ Mayr J (أبريل 2006). "The vacuum bell for treatment of pectus excavatum: an alternative to surgical correction?". European Journal of Cardiothoracic Surgery. ج. 29 ع. 4: 557–561. DOI:10.1016/j.ejcts.2006.01.025. PMID:16473516.
- ^ Raver-Lampman (نوفمبر 2012)، First patients in US receive non-surgical device of sunken chest syndrome، AAAS، مؤرشف من الأصل في 2019-04-23
- ^ Non-surgical sunken chest treatment device may eliminate surgery، Mass Device، نوفمبر 2012، مؤرشف من الأصل في 2015-02-18
- ^ "Orthopectus". Dr. Sydney A. Haje, Ortopedista. مؤرشف من الأصل في 2018-06-24.
- ^ "LaceIT PE Brace". Advanced Orthotic Designs, Inc. مؤرشف من الأصل في 2018-11-02.
- ^ André, M. Dahan, E. Bozonnet, I. Garrido, J.-L. Grolleau, J.-P. Chavoin; Pectus excavatum : correction par la technique de comblement avec mise en place d’une prothèse en silicone sur mesure en position rétromusculaire profonde; Encycl Méd Chir, Elsevier Masson SAS - Techniques chirurgicales - Chirurgie plastique reconstructrice et esthétique, 45-671, Techniques chirurgicales - Thorax, 42-480, 2010. "نسخة مؤرشفة". مؤرشف من الأصل في 2016-03-13. اطلع عليه بتاريخ 2016-04-20.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Ho Quoc Ch, Chaput B, Garrido I, André A, Grolleau JL, Chavoin JP; Management of breast asymmetry associated with primary funnel chest; Ann Chir Plast Esthet. نسخة محفوظة 02 أغسطس 2017 على موقع واي باك مشين.
- ^ AnatomikModeling | نسخة محفوظة 18 ديسمبر 2017 على موقع واي باك مشين.
- ^ J-P. Chavoin, A.André, E.Bozonnet, A.Teisseyre, J..
- ^ "Pectus Excavatum: Frequently Asked Questions: Surgery: UI Health Topics". Harold M. Burkhart and Joan Ricks-McGillin. مؤرشف من الأصل في 2012-05-01.
- ^ "eMedicine — Pectus Excavatum". Andre Hebra. مؤرشف من الأصل في 2019-04-02.
- ^ أ ب Ashrafian, Hutan (2013). "Leonardo da Vinci and the first portrayal of pectus excavatum". Thorax. DOI:10.1136/thoraxjnl-2013-203224. مؤرشف من الأصل في 2016-03-08.
- ^ Davide Lazzeri, Fabio Nicoli (22 فبراير 2016). "Pectus Excavatum in paintings by Jusepe de Ribera (1591–1652)". Thorax. DOI:10.1136/thoraxjnl-2015-208236. مؤرشف من الأصل في 2016-11-10.
- ^ "Genetic Anomalies of Cats". مؤرشف من الأصل في 2018-08-14.
- ^ Risselada M, de Rooster H, Liuti T, Polis I, van Bree H (2006). "Use of internal splinting to realign a noncompliant sternum in a cat with pectus excavatum". Journal of the American Veterinary Medical Association. ج. 228 ع. 7: 1047–52. DOI:10.2460/javma.228.7.1047. PMID:16579783. مؤرشف من الأصل في 2020-03-02.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Fossum، TW؛ Boudrieau RJ؛ Hobson HP؛ Rudy RL (1989). "Surgical correction of pectus excavatum, using external splintage in two dogs and a cat". Journal of the American Veterinary Medical Association. ج. 195 ع. 1: 91–7. PMID:2759902.
- ^ McAnulty JF, Harvey CE (1989). "Repair of pectus excavatum by percutaneous suturing and temporary external coaptation in a kitten". Journal of the American Veterinary Medical Association. ج. 194 ع. 8: 1065–7. PMID:2651373.
| في كومنز صور وملفات عن: صدر مقعر |