حمل خارج الرحم
| حمل منتبذ | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب التوليد، وطب النساء |
| من أنواع | مرض تناسلي أنثوي، وحمل، ومرض |
| المظهر السريري | |
| الأعراض | ألم البطن |
| الإدارة | |
| أدوية | |
| التاريخ | |
| وصفها المصدر | موسوعة بلوتو ، وقاموس بروكهاوس وإفرون الموسوعي، والموسوعة السوفيتية الأرمينية، المجلد الثاني |
| تعديل مصدري - تعديل | |
الحمل خارج الرحم أو الحمل المنتبذ هو أحد مضاعفات الحمل التي ينغرس فيها الحمل خارج التجويف الرحمي.[1] وعلى الرغم من وجود بعض الاستثناءات النادرة، فإن الحمل خارج الرحم لا يستطيع الاستمرار. وبالإضافة إلى ذلك، يكون هذا الشكل من أشكال الحمل خطرًا على الأم حيث يكون النزيف الداخلي من المضاعفات شائعة الحدوث في هذه الحالة. وتحدث معظم حالات الحمل خارج الرحم في قناة فالوب (وهي الحالات التي يطلق عليها اسم حالات الحمل الأنبوبي). ويمكن أن يحدث انغراس الجنين - أيضًا - في عنق الرحم والمبيضين والبطن. ويمكن اعتبار الحمل خارج الرحم حالة طبية طارئة محتملة، وهي حالة يمكن أن تؤدي إلى الوفاة إذا لم يتم علاجها بالشكل السليم.
كان أول من أعطى وصفا معروفا عن الحمل خارج الرحم هو الطبيب العربي الأندلسي أبو القاسم الزهراوي في القرن الحادي عشر.[2]
نظرة عامة على حالة الحمل خارج الرحم
[عدل]

في حالة الحمل الطبيعي تدخل البويضة المخصبة إلى الرحم وتستقر داخل الغشاء المبطن للرحم؛ وهو المكان الذي يوفر لها مساحة واسعة للانقسام والنمو. وتتم نسبة %1 من حالات الحمل في مواضع منتبذة حيث لا يتم انغراس الجنين داخل الرحم، وتحدث نسبة %98 من هذه الحالات في قناتي فالوب.[3]
وبعبارة أخرى، يمكن القول بإنه في حالة الحمل خارج الرحم يتم انغراس الجنين خارج الرحم. ويحدث ذلك في معظم الأحيان داخل قناتي فالوب، ولكنه يحدث أيضًا في مواضع أنبوبية أخرى. وتمثل هذه الحالة خطرًا على الصحة العامة وكذلك على الصحة الإنجابية للأم.
ويمثل الحمل خارج الرحم نسبة %2 من إجمالي عدد حالات الحمل التي ترد إلى مركز مكافحة الأمراض والوقاية منها (Center for Disease Control and Prevention - CDC)
وقد لوحظ أن حالات الحمل خارج الرحم تتزايد بشكل مطرد وثابت منذ عام 1970. ففي الفترة ما بين عامي 1970 و1992، سجلت التقارير ارتفاعًا في نسبة حدوث حالات الحمل خارج الرحم من نسبة 4.5 في الألف إلى نسبة 19.7 في الألف (وتضمنت الحالات التي تم إحصاؤها: المواليد الأحياء وعمليات الإجهاض القانونية وحالات الحمل خارج الرحم).[4][5]
وبفضل الإمكانيات التشخيصية المتقدمة، يمكن اكتشاف حالات الحمل خارج الرحم في مراحله المبكرة.
وعلى الرغم من النجاحات التي تم تحقيقها بفضل تقدم علم التشخيص وتقنيات الكشف عن الأمراض، يبقى الحمل خارج الرحم سببًا خطيرًا من أسباب مرض الأمهات ووفاتهن في كل أرجاء العالم.
وفي الحالة التقليدية لحدوث الحمل خارج الرحم، لا يتمكن الجنين من الوصول إلى الرحم، ولكنه يلتصق بالغشاء المبطن لقناة فالوب. ويعمل الجنين المنغرس - في نشاط - لحفر ملجأ له داخل الغشاء المبطن لقناة فالوب. وفي معظم الأحيان، يتم غزو الأوعية الدموية أثناء القيام بذلك مما يسبب نزيفًا. ويطرد النزيف الذي يحدث داخل قناة فالوب (نزيف قناة فالوب) الجنين المنغرس إلى خارج نهاية القناة مما يسبب حالة الإجهاض الأنبوبي. وفي هذه الحالة، تعتقد بعض السيدات أنهن مصابات بحالة إجهاض تلقائي. ولكن، في حقيقة الأمر تكون الحالة هي حالة إجهاض أنبوبي. وفي حالة الحمل خارج الرحم، لا يحدث التهاب في القناة. وينتج الألم في حالة الحمل خارج الرحم بسبب مواد البروستجلاندين التي يتم إطلاقها في موضع الانغراس، وكذلك بسبب الدماء التي تتحرك بحرية في منطقة التجويف البريتوني؛ وهي مهيجات موضعية. وأحيانًا ما يكون النزيف من القوة بحيث يهدد حياة السيدة الحامل. وعادةً ما تنتج هذه الدرجة من النزيف عن التأخر في تشخيص الحالة. ولكن أحيانًا يمكن أن يغزو الجنين الشريان المعروف باسم شريان Sampson (الشريان الموجود أسفل الرباط المستدير) ليتسبب في نزيف شديد في وقت مبكر عن المعتاد. ويحدث ذلك بشكل خاص إذا ما تم الانغراس في الجزء الأقرب من القناة (أي في الجزء الذي يسبق الدخول إلى الرحم مباشرةً).
وإذا تركت حالات الحمل خارج الرحم دون علاج، فسوف ينتهي الأمر دون الحاجة لعلاج بالنسبة لنصف الحالات المصابة تقريبًا. وتعتبر هذه الحالات هي حالات الإجهاض الأنبوبي. وقد أدى استخدام عقار ميثوتركسيت لعلاج حالات الحمل خارج الرحم إلى الحد من اللجوء إلى التدخل الجراحي لعلاج المشكلة. وعلى الرغم من ذلك، لا يزال التدخل الجراحي أمرًا مطلوبًا في الحالات التي تتعرض فيها قناة فالوب للتمزق أو تكون عرضة لحدوث ذلك. وقد يتم هذا التدخل الجراحي باستخدام منظار البطن أو عن طريق شق أكبر حجمًا؛ يطلق عليه اسم فتح البطن جراحيًا.
تصنيف حالات الحمل خارج الرحم
[عدل]الحمل الأنبوبي
[عدل]في الغالبية العظمي من حالات الحمل خارج الرحم، يتم انغراس الجنين في قناة فالوب. ويمكن أن ينمو الحمل داخل أكثر من مكان داخل قناة فالوب: فقد ينمو في النهاية الخملية ذات الأهداب لقناة فالوب (وهو الأمر الذي يحدث في نسبة %5 من حالات الحمل خارج الرحم) أو في الجزء الأمبولي من القناة (وذلك في نسبة %80 من الحالات) أو في منطقة البرزخ (وهو الأمر الذي يحدث في نسبة %12 من الحالات) أو في الجزء القرني والجزءالخلالي (وينغرس الحمل الخلالي داخل الرحم في ذلك الجزء من قناة فالوب الذي يتوغل في الطبقة العضلية من الرحم؛ لهذا يكون بعيدًا عن التجويف الرحمي) (وهو ما يحدث في نسبة %2 من الحالات).[6] وتتحقق أعلى نسب للوفاة في حالات الحمل خارج الرحم في حالات الحمل الأنبوبي في منطقة البرزخ أو في حالة الحمل الخلالي؛ وهي إحدى حالات الحمل خارج الرحم التي يتم فيها الحمل داخل الرحم ولكنه يكون خارج التجويف الرحمي. ويتم ذلك بسبب تمدد الأوعية الدموية؛ وهي الحالة التي قد تؤدي إلى حدوث نزيف داخلي شديد ومفاجئ. وأيدت إحدى الدراسات التي تم نشرها في عام 2010 الافتراض الذي يقول إن الحمل الأنبوبي خارج الرحم يرجع إلى حدوث مزيج من حالتي احتباس الجنين داخل قناة فالوب - نتيجة خلل في عملية نقل الجنين عبر قناة فالوب - وكذلك إلى التغيرات التي تطرأ على البيئة الداخلية للقناة والتي تسمح لعملية الانغراس المبكر للجنين أن تتم هناك.[7]
الحمل غير الأنبوبي
[عدل]تحدث نسبة اثنين بالمائة من حالات الحمل خارج الرحم في المبيض أو عنق الرحم أو داخل التجويف البطني. ويمكن للفحص باستخدام أشعة الموجات فوق الصوتية عبر المهبل أن يكشف حالة الحمل في عنق الرحم. أما الحمل في المبيض، فيتم تمييزه عن الحمل الأنبوبي باستخدام معايير تمييز أنواع الحمل خارج الرحم التي وضعها Otto Spiegelberg؛ وهو طبيب ألماني متخصص في أمراض النساء وهي أربعة معايير تختص بتمييز حالة الحمل في المبيض عن غيرها من حالات الحمل خارج الرحم.[8]
وعلى الرغم من أن حالة الحمل خارج الرحم عادةً لا يكتب لها الاستمرار، ففي حالات نادرة للغاية خرجت مواليد إلى الدنيا بعد رحلة من الحمل في التجويف البطني. وفي مثل هذه الحالة، تستقر المشيمة على أعضاء التجويف البطني أو على الغشاء البريتوني حيث يستطيع الجنين أن يجد ما يكفيه من الإمداد الدموي. وعادةً ما يكون المكان الذي تستقر فيه المشيمة هو الأمعاء أو المساريقا على الرغم من أنه قد تم تسجيل حدوث حالات للحمل خارج الرحم في مواضع أخرى مثل: الشريان الكلوي (الكلى) أو الكبد أو الشريان الكبدي أو حتى الشريان الأورطي. وبين الحين والحين، تم تسجيل حالات تؤكد على إمكانية أن تظل الأجنة في مثل هذه الحالات من الحمل خارج الرحم على قيد الحياة. غير أنه من الشائع أن يتم تشخيص حالة الحمل خارج الرحم في فترة تتراوح بين الأسبوع السادس عشر والأسبوع العشرين من بداية الحمل؛ ويتم ذلك حتى في دول العالم الثالث.
ويجب أن تتم الولادة في مثل هذه الحالات من الحمل عن طريق فتح البطن جراحيًا. وترتفع معدلات المرض والوفاة نتيجة للحمل خارج الرحم لأن المحاولات التي يتم بذلها لإزالة المشيمة عن الأعضاء التي التصقت بها عادةً ما تفضي إلى نزيف من الموضع الذي التصقت به لا يمكن التحكم فيه. فإذا كان يمكن استئصال المكان الذي تلتصق به المشيمة - مثل استئصال قسم من الأمعاء - عندئذ يجب أن يتم استئصال المشيمة بصحبة هذا العضو. ونادرًا ما يتم تنفيذ ذلك بالفعل حيث لا تتوافر بيانات كافية عن نجاح هذا الإجراء، وكل ما هو متوافر من بيانات حول هذا الموضوع جاء من التقارير التي تم تناقلها.[9][10][11] وعلى الرغم من ذلك، تستلزم الغالبية العظمى من حالات الحمل التي تحدث في تجويف البطن التدخل الطبي قبل ظهور علامات الحيوية على الجنين بفترة كافية بسبب إمكانية تعرض الأم لخطر النزيف.
الحمل المزدوج
[عدل]في حالات نادرة من الحمل خارج الرحم، قد توجد بويضتان مخصبتان؛ إحداهما خارج الرحم والأخرى بداخله. وهي الحالة التي يطلق عليها اسم الحمل المزدوج. وفي هذه الحالة، عادةً ما يتم اكتشاف الحمل الموجود داخل الرحم بعد اكتشاف الحمل خارج الرحم. ويحدث ذلك عادةً بسبب الألم الذي ينتج عن الحالة الطبية الطارئة الخاصة بالحمل خارج الرحم. ولأن حالات الحمل خارج الرحم عادةً ما يتم اكتشافها واستئصالها في فترة مبكرة للغاية من الحمل، قد لا تستطيع أشعة الموجات فوق الصوتية أن تعثر على الحمل الإضافي الموجود داخل الرحم. وعندما تستمر مستويات هرمون hCG أو الجونادوتروبين المشيمي (Human Chorionic Gonadotropin) في الارتفاع بعد استئصال الحمل الذي كان موجودًا خارج جدار الرحم، يظل الاحتمال قائمًا بوجود الحيوية في حمل موجود داخل الرحم. وفي العادة يتم اكتشاف ذلك باستخدام أشعة الموجات فوق الصوتية.
وعلى الرغم من ندرة حدوث هذه الحالات، أصبحت حالات الحمل المزدوج أكثر شيوعًا عن ذي قبل. ويقترب معدل البقاء الخاص بالجنين الموجود داخل الرحم في هذه الحالة من نسبة %70.[12]
وأوردت التقارير حالات حمل ناجحة كتب لها الاستمرار بعد تعرض الحمل الأنبوبي للتمزق عندما انغرست المشيمة فوق أعضاء التجويف البطني أو على السطح الخارجي للرحم.
استمرار الحمل خارج الرحم
[عدل]يشير استمرار الحمل خارج الرحم إلى استمرار نمو الأرومة المغذية حتى بعد التدخل الجراحي الذي يتم لاستئصال الحمل الموجود خارج الرحم. وبعد اتخاذ الإجراء الطبي المناسب الذي يهدف إلى الحفاظ على قناة فالوب المصابة، مثل إجراء عملية استئصال الحمل دون قناة فالوب. وفي نسبة تتراوح ما بين %15 و%20 من الحالات، يتم استئصال الجزء الأكبر من الحمل الذي كان قد تكون خارج الرحم، ولكن قد ينجو بعض نسيج الأرومة المغذية من عملية الاستئصال ويستمر في النمو نظرًا لانطماره العميق داخل القناة. عندئذ يطرأ ارتفاع جديد على مستويات هرمون hCG نتيجة لاستمرار وجود هذا الجزء من النسيج.[13] وبعد مرور أسابيع، قد يؤدي ذلك إلى ظهور أعراض سريرية أخرى تتضمن النزيف. ولهذا السبب، يجب أن تتم مراقبة مستويات هرمون hCG بعد استئصال الحمل الذي كان موجودًا خارج الرحم للتأكد من انخفاض هذه المستويات؛ الأمر الذي يدل على أنه قد تم التخلص من الحمل نهائيًا. كذلك، يمكن إعطاء المريضة عقار ميثوتركسيت في وقت إجراء الجراحة كإجراء وقائي.
علامات حدوث الحمل خارج الرحم وأعراضه
[عدل]تكون الأعراض المبكرة لحالة الحمل خارج الرحم غير موجودة أو غير واضحة. وتظهر المظاهر السريرية لحدوث حالة الحمل خارج الرحم في فترة تقترب في المتوسط من 7.2 أسبوع بعد حدوث آخر دورة شهرية عادية، مع الأخذ في الاعتبار أن هذه الفترة تتراوح ما بين خمسة وثمانية أسابيع. أما المظاهر التالية للحالة فتكون أكثر شيوعًا في المجتمعات المحرومة من الوسائل التشخيصية الحديثة.
وتتضمن العلامات المبكرة لحدوث حالة الحمل خارج الرحم ما يلي:
- الإحساس بالألم في الجزء السفلي من البطن، وكذلك الالتهاب (وقد يختلط الإحساس بالألم في حالة الحمل خارج الرحم مع الألم الشديد في منطقة البطن. كذلك، يمكن أن يبدو هذا الإحساس كتقلص شديد)
- الألم المصاحب للتبول
- الإحساس بالألم وعدم الشعور بالراحة؛ وعادةً ما تكون هذه الأعراض معتدلة في حدتها وقد يؤدي تكون الجسم الأصفر على المبيض - في حالة الحمل العادي - إلى الإحساس بأعراض شديدة الشبه بهذه الأعراض.
- حدوث نزيف مهبلي؛ وعادةً ما يكون النزيف معتدلاً في شدته. وعادةً لا يكتب الاستمرار للحمل المتكون خارج الرحم، وتتسبب المستويات المتدنية لهرمون البروجسترون الذي ينتجه الجسم الأصفر الموجود على المبيض في انحسار النزيف. وقد لا يمكن تمييز هذه الحالة عن حالة الإجهاض المبكر أو عن "النزيف المصاحب لانغراس الجنين"؛ وذلك في حالات الحمل العادية.
- الإحساس بالألم أثناء حركة الأمعاء
أما المريضات اللاتي تعانين من أعراض متأخرة لحالة الحمل خارج الرحم، فتكون الأعراض النمطية التي تظهر عليهن هي الألم والنزيف. ويكون هذا النزيف مهبليًا وداخليًا، ويعمل وفقًا لاثنين من الآليات المنفصلة للفيزيولوجيا المرضية:
- ينتج النزيف الخارجي عن تدني مستويات هرمون البروجسترون.
- وينتج النزيف الداخلي (البريتون المدمي) عن النزيف الموجود في القناة المصابة.
وعند هذه النقطة، يكون التشخيص التفريقي بين حالات الإجهاض التلقائي والحمل خارج الرحم والمرحلة المبكرة من الحمل العادي. فإذا كانت نتيجة اختبار الحمل إيجابية يتم استثناء الإصابة بعدوى في منطقة الحوض لأنه نادرًا ما يحدث حمل في وجود مرض التهاب الحوض (الذي تتم الإشارة إليه اختصارًا بالحروف PID). ويكون مرض التهاب الحوض هو أكثر الأمراض شيوعًا التي يتم الخلط بين تشخيصها وبين المراحل المبكرة من الحمل خارج الرحم.
أما النزيف الداخلي الأكثر حدة، فقد يتسبب فيما يلي:
- الإحساس بالألم في الجزء الأسفل من الظهر وكذلك ألم في البطن أو الحوض.
- ألم الكتفين. ويتسبب في ذلك الدم الذي يسير في غير مساره الطبيعي ليأخذ مساره لأعلى إلى التجويف البطني ويثير الحجاب الحاجز؛ وهي علامة تنذر بالخطر.
- قد يحدث تشنج أو ألم في أحد جوانب الحوض.
- ولا يكون قد مر على بداية الإحساس بالألم وقت طويل، ويعني ذلك أنه يجب التمييز بين الألم الذي يتسبب فيه النزيف الداخلي وبين ألم الحوض الدوري. وعادةً ما يزداد الإحساس بهذا الألم سوءًا بمرور الوقت.
قد تتشابه الأعراض المصاحبة لحالة الحمل خارج الرحم مع أعراض بعض الأمراض الأخرى مثل: التهاب الزائدة الدودية، واضطرابات الجهاز الهضمي الأخرى، والمشكلات الخاصة بالجهاز البولي، بالإضافة إلى مرض التهاب الحوض وغيرها من المشكلات الصحية التي يمكن أن تصيب السيدات.
الأسباب
[عدل]يوجد عدد من عوامل الخطر التي يمكن أن تتسبب في حدوث الحمل خارج الرحم. وعلى الرغم من ذلك - وفي نسبة تتراوح ما بين الثلث[14] والنصف[15] من حالات الحمل خارج الرحم - لا يمكن تحديد عوامل الخطر التي ترتبط بحدوث الحالة. وتشمل عوامل الخطورة التي ترتبط بحدوث حالات الحمل خارج الرحم: مرض التهاب الحوض والعقم، واستخدام موانع الحمل الرحمية (intrauterine contraceptive device - IUD)، والإصابة بالإندوميترويوزيس (endometriosis)، والتعرض لمركب الداي إيثيل ستيلبسترول (diethylstilbestrol - DES)، وجراحات قناة فالوب، وجراحات الرحم (ومثال ذلك: عملية التوسيع والكحت (diltion and curettage - D&C) والتدخين، والتعرض السابق لحالات حمل خارج الرحم، وعملية ربط قناة فالوب.[16]
تلف أهداب قناة فالوب وانسداد القناة
[عدل]تقوم الأهداب التي تشبه الشعيرات والموجودة على السطح الداخلي لقناتي فالوب بحمل البويضة المخصبة إلى الرحم. وأحيانًا ما يتم اكتشاف تراجع أعداد أهداب قناة فالوب بعد وجود حالة للحمل خارج الرحم؛ الأمر الذي يؤدي إلى وجود افتراض يقول بإنه من المحتمل أن يؤدي التلف الذي يلحق بالخلايا المهدبة الموجودة داخل قناة فالوب إلى حدوث حالة من الحمل خارج الرحم.[17] ويرتفع معدل حدوث الحمل خارج الرحم بالنسبة للسيدات المصابات بالمرض المعروف باسم مرض التهاب الحوض.[18] ويرجع ذلك إلى تكون نسيج ندبي داخل قناتي فالوب؛ الأمر الذي يتسبب في تلف الأهداب.[6] أما إذا تعرضت كلتا القناتين للانسداد التام، ولم يتمكن الحيوان المنوي والبويضة من الالتقاء بالصورة المادية الطبيعية. عندئذ، سيكون تخصيب البويضة بالشكل الطبيعي أمرًا مستحيلاً ولن يحدث أيًا من الحمل الطبيعي أو الحمل خارج الرحم. وقد تؤدي الجراحات التي يتم إجراؤها في قناتي فالوب لعلاج ما بها من أضرار إلى إزالة الحماية التي توفرها الأهداب داخل هاتين القناتين وبالتالي تزيد احتمالية حدوث الحمل خارج الرحم[بحاجة لمصدر]. أما الالتصاقات الرحمية (التي تتم الإشارة إليها اختصارًا بالحروف IUA) والمصاحبة لوجود متلازمة أشرمان، فيمكن أن تؤدي إلى حدوث الحمل المنتبذ في عنق الرحم أو إلى حدوث الحمل المنتبذ الأنبوبي إذا أدت هذه الالتصاقات إلى سد طريق الوصول إلى قناتي فالوب عبر الفوهة الخاصة بهما بشكل جزئي.[19][20][21] وعادةً ما تنتج الإصابة بمتلازمة أشرمان عن الجراحات التي يتم إجراؤها في الرحم، وتكون أكثر حالات الإصابة بها شيوعًا هي الحالات التي تعقب عملية التوسيع والكحت.[19] أما السل الذي يمكن أن يصيب كل من بطانة الرحم والحوض والأعضاء التناسلية - والذي يمكن اعتباره سببًا آخر للإصابة بمتلازمة أشرمان - فيمكن أن يؤدي أيضًا إلى حدوث حمل خارج الرحم لأن هذا النوع من العدوى قد يؤدي إلى حدوث التصاقات في قناة فالوب بالإضافة إلى الالتصاقات الرحمية.[22]
ويجعل ربط قناة فالوب السيدة التي تتعرض لهذا الإجراء أكثر عرضة لحدوث الحمل خارج الرحم. وتكون نسبة سبعين بالمائة من حالات الحمل التي تحدث بعد التعرض لعملية كي قناة فالوب من حالات الحمل خارج الرحم بينما تكون نسبة %70 من حالات الحمل التي تعقب غلق قناة فالوب باستخدام مشبك أو حلقة من حالات الحمل داخل الرحم[بحاجة لمصدر]. وتحمل عملية عكس التعقيم الأنبوبي (عكس الربط الأنبوبي) في طياتها مخاطرة بحدوث حمل خارج الرحم. وتزداد فرصة حدوث ذلك في حالة استخدام أساليب لربط قناتي فالوب تتسبب في حدوث تلف أكبر للقناتين (مثل: كي قناتي فالوب والاستئصال الجزئي لهما) وذلك في حالة المقارنة مع الأساليب التي تلحق تلفًا أقل بالقناتين (مثل: استخدام حلقة أو مشبك حول قناة فالوب لغلقها). وتزداد احتمالية حدوث حالة الحمل خارج الرحم مستقبلاً بالنسبة للسيدات اللاتي تعرضن سابقًا لمثل هذه الحالة، وذلك بنسبة %10.[6] ولا تقل هذه النسبة بعد استئصال القناة المصابة، حتى وإن بدت القناة الأخرى في حالة طبيعية. وتعتبر أفضل الأساليب لتشخيص هذه الحالة هي إجراء فحص مبكر باستخدام أشعة الموجات فوق الصوتية.
أسباب أخرى لحدوث الحمل خارج الرحم
[عدل]على الرغم من أن بعض الدراسات قد أظهرت أن السيدات تصبحن أكثر عرضة لخطر حدوث الحمل خارج الرحم مع تقدم العمر، يسود اعتقاد بأن العمر ما هو إلا عامل متغير يمكن أن يكون بديلاً لغيره من عوامل الخطر. كذلك، لوحظ أن التدخين يرتبط بخطر التعرض لحدوث الحمل خارج الرحم. أما استخدام الدش المهبلي، فيسود اعتقاد لدى البعض بأن استخدامه يزيد من فرص حدوث الحمل خارج الرحم.[6] أما الإناث اللاتي تعرضن لاستخدام مركب الداي إيثيل ستيلبسترول وهن في أرحام أمهاتهن؛ (واللاتي تعرفن باسم "بنات داي إيثيل ستيلبسترول") فهن أكثر عرضة للإصابة بحالة الحمل خارج الرحم، وذلك بمعدل يصل إلى ثلاثة أضعاف غيرهن من الإناث اللاتي لم تتعرضن لهذا المركب.[بحاجة لمصدر] ويعتقد أن التكون المرضي لمركب أحادي أكسيد النيتروجين الذي يتم بزيادة إفراز الإنزيم المعروف باسم iNOS يقلل من حركات أهداب قناة فالوب ويهدئ من انقباضات العضلات فيها؛ الأمر الذي يؤثر سلبًا على عملية نقل الجنين وبالتالي قد يؤدي إلى حدوث الحمل خارج الرحم.[23]
التشخيص
[عدل]يجب التفكير في احتمال حدوث حمل خارج الرحم بالنسبة لأية سيدة تكون نتيجة إجراء اختبار الحمل إيجابية بالنسبة لها بينما تعاني من الألم في منطقة البطن أو النزيف المهبلي. أما أشعة الموجات فوق الصوتية التي تظهر كيس جنيني يحتوي على قلب الجنين داخل قناة فالوب فهي الدليل الواضح على وجود حالة للحمل خارج الرحم.
أما الارتفاع غير الطبيعي لمستويات هرمون β-hCG (هرمون الجونادوتروبين المشيمي البشري من النوع بيتا)، فقد يشير إلى وجود حمل خارج الرحم. تكون بداية تمييز حدوث حمل رحمي هي وجود هرمون β-hCG بكمية تقترب من 1500 وحدة دولية في كل ملليجرام من الدم. ويفسح الفحص باستخدام أشعة الموجات فوق الصوتية عبر المهبل عالية الدقة الذي لم يظهر وجود حالة حمل رحمي مجالاً واسعًا لافتراض وجود حالة حمل خارج الرحم، إذا وصل هرمون β-hCG إلى القيمة المشار إليها آنفًا. وقد يكون الرحم الذي يخلو من وجود أي جنين بالإضافة إلى ارتفاع مستوى هرمون β-hCG عن 1500 وحدة دولية في كل ملليجرام من الدم دليلاً على وجود حالة الحمل خارج الرحم، وذلك على الرغم من أن سبب الحالة قد يرجع إلى وجود حمل رحمي صغير الحجم إلى درجة لا يمكن أن تكتشفها أشعة الموجات فوق الصوتية. فإذا لم يتم التأكد من تشخيص الحالة، قد يكون من الضروري الانتظار لبضعة أيام قبل تكرار قياس مستوى الهرمون في الدم. ويمكن القيام بذلك إذا تم قياس مستوى الهرمون β-hCG بعد مرور 48 ساعة تقريبًا ثم تكرار إجراء أشعة الموجات فوق الصوتية. فإذا تراجع مستوى الهرمون β-hCG بتكرار القياس، فإن ذلك قد يكون دليلاً قويًا على حدوث إجهاض تلقائي أو تمزق رحمي.
ويمكن - أيضًا - عمل منظار البطن أو عملية فتح البطن جراحيًا للتأكد بصريًا من تحقق حالة الحمل خارج الرحم. وعادةً ما يكون من الصعب العثور على النسيج المتخلف عن الحمل في حالة حدوث الإجهاض الأنبوبي أو التمزق الأنبوبي. ونادرًا ما تظهر قناة فالوب بشكل طبيعي أثناء عمل منظار البطن في المراحل الأولى من الحمل خارج الرحم.
أما عملية بزل الردبة المستقيمية الرحمية (Culdocentesis) وهي تلك العملية التي يتم فيها سحب سائل من الحيز الذي يفصل بين المهبل والمستقيم، فهي من عمليات الفحص الأقل شيوعًا من ناحية التطبيق. ويمكن استخدامها للتأكد من وجود نزيف داخلي. وفي هذا الاختبار، يتم إدخال إبرة في المساحة الموجودة في أعلى جزء من المهبل في المنطقة الواقعة خلف الرحم وأمام المستقيم. وقد يكون أي دم أو سائل موجود في هذه المنطقة نتاجًا لحمل خارج الرحم تعرض للتمزق.
ويمكن أن تشير العلامة المعروفة باسم علامة كولين (ظهور كدمات سطحية في النسيج الدهني الموجود تحت الجلد حول منطقة السرة) إلى حدوث حالة تمزق لحمل خارج الرحم.
العلاج
[عدل]العلاج باستخدام العقاقير
[عدل]يمكن اعتبار العلاج المبكر للحمل خارج الرحم باستخدام عقار ميثوتركسيت بديلاً قابلاً للتطبيق للعلاج بالتدخل الجراحي[24] منذ عام 1993 - على الأقل.[25] فإذا تم استخدام هذا العقار في مرحلة مبكرة من الحمل، فإنه يعمل على إنهاء عملية نمو الجنين الذي لا يزال في طور التكوين؛ وهو أمر قد يؤدي إلى الإجهاض أو إلى أن يقوم جسم السيدة بامتصاص الأنسجة المتخلفة عن الجنين أو يقوم بطردها مع الدورة الشهرية.
العلاج عن طريق التدخل الجراحي
[عدل]إذا كان النزيف قد حدث بالفعل، قد يكون من الضروري اللجوء للتدخل الجراحي لعلاج الحالة. وعلى الرغم من ذلك، يكون قرار اللجوء للتدخل الجراحي قرارًا يصعب اتخاذه في حالة المريضات من ذوات الحالة المستقرة اللاتي بالكاد يظهر في فحص الأشعة بالموجات فوق الصوتية الخاص بهن تجلط دموي.[بحاجة لمصدر]
ويستخدم الجراحون منظار البطن أو عملية فتح البطن جراحيًا ليتمكنوا من الوصول إلى الحوض والقيام بأحد إجرائين: أولهما شق قناة فالوب المصابة واستئصال الحمل فقط من داخلها دون استئصال القناة (استئصال الحمل مع فتح فوهة لقناة فالوب). أما الإجراء الثاني، فهو استئصال قناة فالوب المصابة مع الحمل الموجود بداخلها (استئصال الحمل مع قناة فالوب). وتعتبر أولى الجراحات الناجحة للتعامل مع حالة الحمل خارج الرحم هي الجراحة التي قام بإجرائها الطبيب الرائد في طب النساء روبرت لوسون تيت وذلك في عام 1883.[26]
المضاعفات
[عدل]تعتبر أكثر مضاعفات الحمل خارج الرحم شيوعًا هي حدوث تمزق مصاحب لنزيف داخلي؛ الأمر الذي يمكن أن يؤدي لحدوث صدمة دموية. ومن النادر أن تفقد المريضة حياتها نتيجة لحدوث التمزق؛ وخاصةً بالنسبة للسيدات اللاتي تتوافر لهن سبل العناية الطبية الحديثة. ويصيب العقم نسبة تتراوح ما بين %10 و%15 من السيدات اللاتي تتعرضن لتجربة الحمل خارج الرحم.
التكهن بمردود حدوث الحمل خارج الرحم
[عدل]الخصوبة المستقبلية
[عدل]يعتمد مستقبل خصوبة السيدة التي تعرضت لتجربة الحمل خارج الرحم على عدة عوامل. وأهم هذه العوامل هو التاريخ السابق لها فيما يختص بمسألة العقم.[27] ويلعب الخيار الخاص بأسلوب علاج الحالة - سواءً أكان الخيار باللجوء إلى التدخل الجراحي أو عدم اللجوء إليه - دوره المهم في هذا الصدد. فعلى سبيل المثال، قد تكون فرصة حدوث الحمل الرحمي أعلى بعد استخدام عقار الميثوتركسيت في حالة المقارنة مع الحالات التي يتم اللجوء فيها للتدخل الجراحي.[28] وقد تصبح معدلات الخصوبة أعلى في حالة استئصال الحمل مع فتح فوهة لقناة فالوب عنها في حالة استئصال الحمل مع قناة فالوب.[28]
حالات الحمل خارج الرحم التي أثمرت عن مواليد أحياء
[عدل]تم تسجيل وجود بعض الحالات التي استمر فيها الحمل خارج الرحم لعدة شهور وأثمرت عن خروج مواليد أحياء إلى الدنيا بعد إجراء عملية فتح البطن جراحيًا.
ففي التاسع عشر من أبريل من عام 2008، وضعت سيدة إنجليزية في السابعة والثلاثين من عمرها تدعى جين جونز مولودها بعدما اجتازت تجربتها لحمل خارج الرحم ملتصقًا بالثرب - وهو النسيج الدهني الذي يغطي سطح الأمعاء الغليظة. وقد وضعت حملها بعد إجراء عملية فتح البطن جراحيًا في الأسبوع الثامن والعشرين من بداية الحمل. ونجحت هذه الجراحة - التي تعتبر الأولى من نوعها التي يتم إجراؤها في المملكة المتحدة - ونجت الأم وولداها كلاهما.[29]
أما في التاسع والعشرين من شهر مايو من عام 2008، وضعت الأسترالية Meera Thangarajah - التي كانت تبلغ الرابعة والثلاثين في ذلك الوقت - وليدها بعدما اجتازت فترة حملها الذي كان داخل المبيض. وأثمرت ولادة التمام القيصرية التي تم إجراؤها للأم عن طفلة مكتملة الصحة تزن ستة أرطال وثلاث أوقيات (أي ما يعادل 2.8 كيلو جرام) تدعى Durga. ولم تتعرض الأم لأي نوع من أنواع المشكلات أو المضاعفات خلال فترة حملها التي استغرقت ثمانية وثلاثين أسبوعًا.[30][31]
أما حالة الشقيقات الثلاثة أوليفيا وماري ورونان، فقد كانت لجنين واحد خارج الرحم (رونان) وتوأم ثنائي داخل الرحم. ونجت الشقيقات الثلاثة جميعهن. وقد تم إخراج التوأم الثنائي من داخل الرحم أولاً.[32]
حمل الحيوان خارج الرحم
[عدل]الحمل خارج الرحم موجود مع الكائنات الثديية الأخرى.
ففي حالة الأغنام، يمكن أن يكتمل الحمل إلى نهايته مع ضرورة وجود بعض الاستعدادات لمساعدة هذا النوع من الحيوانات الثديية على إتمام عملية المخاض التي تصاحبها جهود لإخراج الجنين.
ويمكن أن يتم إخراج الجنين عن طريق عملية قيصرية.
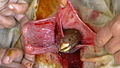
صور خاصة بولادة نعجة عن طريق عملية قيصرية، وذلك بعد مرور خمسة أيام من ظهور علامات المخاض.
-
ساق لجنين حَمَل تخرج من الرحم أثناء إجراء عملية ولادة قيصرية.
-
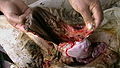
منظر خارجي لكيس جنيني يظهر فيه جزء نخري قاصٍ.
-
منظر داخلي لكيس جنيني قبل استئصال الجزء النخري القاصي.
-
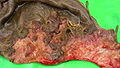
منظر داخلي لكيس جنيني يظهر فيه الجزء النخري القاصي إلى اليسار.
-
جانب خارجي من كيس جنيني من نهايته الدانية يظهر فيه المبيض وقرن الرحم.
-
جزء قاصِ تم استئصاله من الكيس الجنيني مع المشيمة الملتصقة به.
المراجع
[عدل]- ^ Page EW, Villee CA, Villee DB (1976). Human Reproduction, 2nd Edition. W. B. Saunders, Philadelphia, 1976. ص. 211. ISBN:0-7216-7042-3.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Nama, Vivek; Manyonda, Isaac (30 Jul 2008). "Tubal ectopic pregnancy: diagnosis and management". Archives of Gynecology and Obstetrics (بالإنجليزية). 279 (4): 443–53. DOI:10.1007/s00404-008-0731-3. ISSN:1432-0711. Archived from the original on 2018-06-12.
- ^ Serdar Ural (مايو 2004). "Ectopic pregnancy". KidsHealth. مؤرشف من الأصل في 2019-05-23. اطلع عليه بتاريخ 2006-11-26.
- ^ Riviere L, Culpeper N, Cole A, Rowland W. On Barrenness. In The Practice of Physick, Book 15. London:Peter Code,1658;131, p.916.
- ^ Gream GT. Dilatation or division of the cervix uteri. Lancet 1865;1:381
- ^ ا ب ج د Speroff L, Glass RH, Kase NG (1999). Clinical Gynecological Endocrinology and Infertility, 6th Ed. Lippincott Williams & Wilkins (1999). ص. 1149ff. ISBN:0-683-30379-1.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Shaw JL, Dey SK, Critchley HO, Horne AW (يناير 2010). "Current knowledge of the aetiology of human tubal ectopic pregnancy". Hum Reprod Update. ج. 16 ع. 4: 432–44. DOI:10.1093/humupd/dmp057. PMC:2880914. PMID:20071358.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Spiegelberg's criteria على قاموس من سمى هذا؟
- ^ "'Special' baby grew outside womb". BBC news. 30 أغسطس 2005. مؤرشف من الأصل في 2011-10-14. اطلع عليه بتاريخ 2006-07-14.
- ^ ""Bowel baby born safely". BBC news. 9 مارس 2005. مؤرشف من الأصل في 2017-10-21. اطلع عليه بتاريخ 2006-11-10.
- ^ Zhang J, Li F, Sheng Q (2008). "Full-term abdominal pregnancy: a case report and review of the literature". Gynecol. Obstet. Invest. ج. 65 ع. 2: 139–41. DOI:10.1159/000110015. PMID:17957101.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Google Answers: Ectopic pregnancy with additional twin pregnancy in uterus نسخة محفوظة 24 يونيو 2016 على موقع واي باك مشين.
- ^ Kemmann E, Trout S, Garcia A (فبراير 1994). "Can we predict patients at risk for persistent ectopic pregnancy after laparoscopic salpingotomy?". The Journal of the American Association of Gynecologic Laparoscopists. ج. 1 ع. 2: 122–126. DOI:10.1016/S1074-3804(05)80774-1. PMID:9050473. مؤرشف من الأصل في 2020-03-18. اطلع عليه بتاريخ 2010-01-22.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ C.M.Farquhar,Ectopic Pregnancy,Lancet366(2005),p.583 نسخة محفوظة 25 أبريل 2020 على موقع واي باك مشين.
- ^ J Indian Med Assoc. 2007 Jun;105(6):308,310,312 passim نسخة محفوظة 18 مارس 2020 على موقع واي باك مشين.
- ^ "BestBets: Risk Factors for Ectopic Pregnancy". مؤرشف من الأصل في 2019-05-28.
- ^ Lyons RA, Saridogan E, Djahanbakhch O (2006). "The reproductive significance of human Fallopian tube cilia". Hum Reprod Update. ج. 12 ع. 4: 363–72. DOI:10.1093/humupd/dml012. PMID:16565155.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Tay JI, Moore J, Walker JJ (2000). "Ectopic pregnancy". West J Med. ج. 173 ع. 2: 131–4. DOI:10.1136/ewjm.173.2.131. PMC:1071024. PMID:10924442.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب Schenker JG, Margalioth EJ. (1982). "Intra-uterine adhesions: an updated appraisal". Fertility and Sterility. ج. 37 ع. 5: 593–610. PMID:6281085.
- ^ Klyszejko C, Bogucki J, Klyszejko D, Ilnicki W, Donotek S, Kozma J. (1987). "Cervical pregnancy in Asherman's syndrome [article in Polish]". Ginekol Pol. ج. 58: 46-8. PMID:3583040.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Dicker, D. Feldberg, D. Samuel, N. and Goldman, JA. (1985). "Etiology of cervical pregnancy. Association with abortion, pelvic pathology, IUDs and Asherman's syndrome". J Reprod Med. ج. 30 ع. 1: 25–7. PMID:4038744.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Bukulmez O., Yarali H., Gurgan T. (1999). "Total corporal synechiae due to tuberculosis carry a very poor prognosis following hysteroscopic synechialysis". Human Reproduction. ج. 14 ع. 8: 1960-1. PMID:10438408.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Al-Azemi M, Refaat B, Amer S, Ola B, Chapman N, Ledger W (مايو 2009). "The expression of inducible nitric oxide synthase in the human fallopian tube during the menstrual cycle and in ectopic pregnancy". Fertil. Steril. ج. 94 ع. 3: 833–840. DOI:10.1016/j.fertnstert.2009.04.020. PMID:19482272.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Mahboob U, Mazhar SB (2006). "Management of ectopic pregnancy: a two-year study". Journal of Ayub Medical College, Abbottabad: JAMC. ج. 18 ع. 4: 34–7. PMID:17591007.
- ^ Clark L, Raymond S, Stanger J, Jackel G (1989). "Treatment of ectopic pregnancy with intraamniotic methotrexate—a case report". The Australian & New Zealand journal of obstetrics & gynaecology. ج. 29 ع. 1: 84–5. DOI:10.1111/j.1479-828X.1989.tb02888.x. PMID:2562613.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "eMedicine - Surgical Management of Ectopic Pregnancy: Article Excerpt by R Daniel Braun". مؤرشف من الأصل في 2008-06-12. اطلع عليه بتاريخ 2007-09-17.
- ^ Togas Tulandi; Tan, S. L; Tan, Seang Lin; Tulandi, T. (2002). Advances in Reproductive Endocrinology and Infertility: Current Trends and Developments. Informa Healthcare. ص. 240. ISBN:0-8247-0844-X.
{{استشهاد بكتاب}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة)صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب Hurd, William W.; Falcone, Tommaso (2007). Clinical reproductive medicine and surgery. St. Louis, Mo: Mosby/Elsevier. ص. 724. ISBN:0-323-03309-1.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Miracle baby Billy grew outside his mother's womb". Daily Mail. 31 أغسطس 2008. مؤرشف من الأصل في 2017-10-25. اطلع عليه بتاريخ 2008-09-03.
- ^ "Baby Born After Rare Ovarian Pregnancy". أسوشيتد برس. 30 مايو 2008. مؤرشف من الأصل في 2008-06-03. اطلع عليه بتاريخ 2008-05-30.
- ^ Cavanagh، Rebekah (30 مايو 2008). "Miracle baby may be a world first". مؤرشف من الأصل في 2008-05-30. اطلع عليه بتاريخ 2008-05-30.
- ^ "Doctors hail 'miracle' baby". BBC News. 10 سبتمبر 2009. مؤرشف من الأصل في 2017-09-10.