ورم غدي
| ورم غدي | |
|---|---|
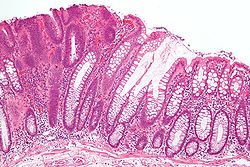 صورة مجهرية من ورم غدّي أنبوبي (يسارالصورة)، وهو نوع من ورم القولون السلالي ومؤثر السرطان
القولوني المستقيمي. غشاء مخاطي قولوني مستقيمي طبيعي على (يمين الصورة). تَلْوِيْنُ الهيماتوكسيلين-أيوزين.صبغة الهيماتوكسيلين واليوزين.
| |
| معلومات عامة | |
| الاختصاص | علم الأورام |
| من أنواع | نمط خلوي لورم حميد ، ومرض |
| المظهر السريري | |
| الأعراض | التهاب |
| التاريخ | |
| وصفها المصدر | الموسوعة السوفيتية الكبرى ، وقاموس بروكهاوس وإفرون الموسوعي، ومعجم التخاطب لماير ، والموسوعة السوفيتية الأرمينية، المجلد الأول |
| تعديل مصدري - تعديل | |
هو ورم حميد من نسيج طلائي (ظهاري) من أصل غدي، أو هو ورم له خصائص غدية، أو كليهما. يمكن لهذه الأورام أن تنمو منه العديد من الأعضاء الغدية، بما في ذلك الغدد الكظرية، الغدة النخامية، الدرقية ،البرُوسْتاتَة وغيرها.
بعض الأورام الغدية تنمو من الأنسجة الظهارية في مناطق غير غدية، ولكن تعبر عن بنية وتركيب الأنسجة الغدية (كما يحدث في داء متلازمة غاردنر -السلائل القولونية العائلية). على الرغم من أن هذه الأورام حميدة(حميد (طب)) ، إلا أنها قد تتحول لتصبح خبيثة مع مرور الوقت، وعند هذه النقطة يطلق عليها سرطانات الغدد (سرطانة غدية). في غالب الأمر هذه الأورام لا تتحول ولكن حتى في الوقت التي تكون فيه حميدة، لديها القدرة على التسبب في مضاعفات صحية خطيرة عن طريق الضغط على تراكيب جسدية أخرى (تأثير شامل) بالإضافة إلى إنتاج كميات كبيرة من الهرمونات بشكل غير منتظم، وكونها في نمط غير معتمد على التغذية الراجعة يسبب متلازمات الأبعاد الورمية (paraneoplastic syndromes). بعض الأورام الغدية صغيرة جداً لأن ينظر إليها بالعين المجردة، ولكن مع ذلك يمكن أن تسبب أعراضاً سريرية.
التغيرات النسيجية المرضية[عدل]
الورم الغدي هو ورم حميد من الأنسجة الغدية، مثل الغشاء المخاطي للمعدة والأمعاء الدقيقة والقولون، والتي تشكل الخلايا السرطانية فيه الغدد أو تراكيب شبه غدية. في الأعضاء المجوفة مثل (الجهاز الهضمي ) ينمو الورم الغدي في داخل التجويف كما فيسَليلَةٌ وَرَمِيَّةٌ غُدِّيَّة أو وُرامٌ غُدِّيٌّ سَليلانِيّ سليلة (طب). اعتماداً على نوع المغرز، الورم الغدي يمكن أن يكون مسوق (رأس فصيصي مع ساق طويلة ونحيلة) أو لاطئ (قاعدة عريضة).
يتميز انتشار الورم الغدي بدرجات مختلفة من خلل التنسج للخلية (لَانَمَطِيَّة أو فقدان التمايز الطبيعي للظهارة) الخلايا غير نظامية مع نوى انقسام مفرطة الانصباغ، نوى ظهارة مطبقة كاذبة، أنوية نقصان الإفراز المخاطي والانقسام الفتيلي. قد يكون الشكل الخَلَوِيُّ أنبوبي، زغابي، أو أنبوبي-زغابي. الغشاء القاعدي والعضلية المخاطية تبقى سليمة.
المواقع[عدل]
القولون[عدل]
الأورام الغدية للقولون كما تدعى أيضا (السَليلَةٌ الوَرَمِيَّةٌ الغُدِّيَّة-سليلة (طب) ) هي السائدة تماماً. وهي توجد عادةً في تنظير القولون ( تنظير القولون ) . تتم إزالتها بسبب ميلها لتصبح خبيثة وتؤدي إلى سرطان القولون.
الكلوي[عدل]
في معظم الأحيان يكون الورم الغدي الكلوي صغيراً وعديم الأعراض، ومشتقاً من الأنابيب الكلوية. بالإضافة إلى أنه قد يكون مقدمةً لآفة سرطان الكلى.
الغدة الكظرية[عدل]

أورام الغدة الكظرية شائعة جداً، وغالباً ما يتم العثور عليها في منطقة البطن. عادة لا تكون أورام الغدة الكظرية في بؤرة التشخيص، في الغالب يكون العثور عليها بشكل عارض. واحدة من كل 10000 حالة تكون حالة خبيثة. لذلك نادراً ما يطلب خزعة لذلك، خاصةً إذا كانت الآفة متجانسة وأصغر من 3 سم. يتم متابعة صور للورم من 3 إلى 6 أشهر للتأكد من استقرار نموه.
في حين أن بعض أورام الغدة الكظرية لا تفرز هرمونات على الإطلاق، في كثير من الأحيان بعضها تفرز هرمون الكورتيزول(كورتيزول)، مما يسبب متلازمة كوشينغ (متلازمة كوشينغ)، وإفراز الألدوستيرون(ألدوستيرون) الذي يسبب متلازمة كونيتيكت (ألدوستيرونية أولية) ، وإفراز الأندروجين (أندروجين) الذي يسبب فرط الأندروجينية (فرط الأندروجين).
الغدة الدرقية[عدل]
تم ملاحظة أن واحد من كل 10 أشخاص لديهم عقيدات درقية انفرادية. التحقيق مهم ومطلوب لأن نسبة صغيرة من هذه الأورام تعد خبيثة. الخزعة تؤكد عادة النمو ليكون الورم الحميد، ولكن، في بعض الأحيان، لا بد من الاستئصال جراحياً، وخصوصاً عندما تكون الخلايا الموجودة في الخزعة من النوع الجريبي.
النخامية[عدل]
نجد أورام الغدة النخامية في 10٪ من مرضى الأعصاب. ولا زال الكثير منهم بلا تشخيص. يكون العلاج عادةً جراحياً، ويستجيب المرضى لهذا العلاج جيداً. النوع الفرعي الأكثر شيوعاً عند النساء، هو الورم البرولاكتيني، وغالباً ما يتم التشخيص أثناء الحمل، لأن هرمون البروجسترون يزيد من نموها. العلاج الطبي مع كابرجولين (كابرجولين)أو بروموكريبتين عموماً يثبط الورم البرولاكتيني. لم يثبت العلاج بمضاد البروجسترون فعاليّته.
الغدة المجاورة للدرقية[عدل]
الورم الحميد في الغدة الدرقية يفرز كميات عالية بشكل غير عادي من هرمون الغدة المجاورة للدرقية، وذلك يسبب فرط الدريقات الأولي (فرط نشاط جارة الدرقية الأولي).
الكبد[عدل]
الأورام الكبدية هي أورام نادرة حميدة، وقد تظهر مع تضخم الكبد أو مع أعراض أخرى.
الثدي[عدل]
وتسمى أورام الثدي بالأوَراَمٌ الغُدِّيٌّة اللِيفِيّة(ورم غدي ليفي). غالباً ما تكون صغيرة جداً ويصعب الكشف عنها. في كثير من الأحيان لا توجد أعراض. ويمكن أن تشمل العلاجات خزعة الإبرة، و/أو الإزالة.
الزائدة الدودية[عدل]
يمكن أن تظهر الأورام الغدية أيضا في الزائدة الدودية. في حالة نادرة للغاية. ويطلق على النسخة الأكثر شيوعاً (ورم غدي كيسي). وعادة ما يتم اكتشافها أثناء فحص الأنسجة بعد استئصال الزائدة الدودية. في حال حدوث تمزق في الزائدة الدودية أثناء وجود الورم، فإن هذا يشكل تحديات، خاصة إذا كانت الخلايا الخبيثة قد تكونت، وبالتالي تنتشر في البطن.
القصبي[عدل]
الأورام الغدية القصبية. هي أورام في الشعب الهوائية. ويمكن أن تسبب المتلازمة السرطاوية(متلازمة سرطاوية)، وهو نوع من متلازمة الأباعد الورمية(متلازمة الأباعد الورمية) .[1]
الزهمي[عدل]
الورم الغدي الدهني (ورم غدي دهني) هو مرض جلدي من الأورام بطيئة النمو، يظهر عادةً باللون الوردي (لون لحمي)، أو حطاطة أو عقيدات صفراء اللون.
الغدد اللعابية[عدل]
أيضا أورام الغدة اللعابية الرئيسية والثانوية شائعة. وأورام الغدة النكافية هي أكثر شيوعاً، وتميل إلى أن تصبح غُدِّيَّة سَرَطانَ.
العلاج[عدل]
الكشف عنرالورم الغدي في المريض يختلف وفقاً لنوع ومكان الورم الغدي بالإضافة إلى عوامل أخرى[بحاجة لمصدر]. تنمو أنواع مختلفة من الأورام الغدية بمعدلات مختلفة، ولكن في العادة يمكن للأطباء توقع معدلات النمو، لأن بعض الأنواع الشائعة من الأورام الغدية تنمو بنحو مماثل في معظم المرضى[بحاجة لمصدر] . اثنان من أكثر الطرق استجابة هما إزالة الورم الغدي جراحياً، ومن ثم مراقبة المريض وفقاً للمبادئ التوجيهية الموضوعة[بحاجة لمصدر].
أحد الأمثلة الشائعة للعلاج هو استجابة أوصت بها المنظمات المهنية المتخصصة على إزالة الزوائد الغدية من المريض. في حالة إزالة واحد أو اثنين من هذه السلائل من القولون من مريض مع عدم وجود عوامل خطر معينة من السرطان، فإن أفضل الممارسات بعد ذلك هي استئناف تنظير القولون بعد 5-10 سنوات، بدلاً من تكرار ذلك في كثير من الأحيان أكثر مما تم التوصية به.[2][3][4]
المراجع[عدل]
- ^ Table 6-5 in: Mitchell, Richard Sheppard; Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson. Robbins Basic Pathology. Philadelphia: Saunders. ISBN:1-4160-2973-7.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) 8th edition. - ^ American Gastroenterological Association، "Five Things Physicians and Patients Should Question" (PDF)، Choosing Wisely: an initiative of the اختر بحكمة، American Gastroenterological Association، مؤرشف من الأصل في 2012-08-09، اطلع عليه بتاريخ 2012-08-17
- ^ Winawer، S.؛ Fletcher، R.؛ Rex، D.؛ Bond، J.؛ Burt، R.؛ Ferrucci، J.؛ Ganiats، T.؛ Levin، T.؛ Woolf، S.؛ Johnson، D.؛ Kirk، L.؛ Litin، S.؛ Simmang، C.؛ Gastrointestinal Consortium، P. (2003). "Colorectal cancer screening and surveillance: Clinical guidelines and rationale—Update based on new evidence". Gastroenterology. ج. 124 ع. 2: 544–560. DOI:10.1053/gast.2003.50044. PMID:12557158.
- ^ Jarbol، D. E.؛ Kragstrup، J.؛ Stovring، H.؛ Havelund، T.؛ Schaffalitzky De Muckadell، O. B.؛ Deal، S. E.؛ Hoffman، B.؛ Jacobson، B. C.؛ Mergener، K.؛ Petersen، B. T.؛ Safdi، M. A.؛ Faigel، D. O.؛ Pike، I. M.؛ ASGE/ACG Taskforce on Quality in Endoscopy (2006). "Proton Pump Inhibitor or Testing for Helicobacter pylori as the First Step for Patients Presenting with Dyspepsia? A Cluster-Randomized Trial". The American Journal of Gastroenterology. ج. 101 ع. 6: 1200–1208. DOI:10.1111/j.1572-0241.2006.00673.x. PMID:16635231.
روابط خارجية[عدل]
- Adrenal adenoma description at 00007 على النص التشعبي التعاوني للأشعة (CHORUS)
- Photos (colon adenoma) at Atlas of Pathology
| في كومنز صور وملفات عن: ورم غدي |