التهاب النسيج الخلوي
| التهاب الهلل | |
|---|---|
جلد مصاب بالتهاب الهلل
| |
| معلومات عامة | |
| الاختصاص | طب الجلد |
| من أنواع | مرض جلدي، ومرض النسيج الضام، ومرض |
| الموقع التشريحي | نسيج ضام[1] |
| الإدارة | |
| أدوية | نافسيلين، وأوكساسيلين، وكلوكساسلين، وديكلوكساسيلين، وسلفاميثوكسازول / ترايميثوبرايم ، ودابتوميسين، ودوكسيسايكلين، ودالبافانسين، وسيبروفلوكساسين، وأوريتافانسين، وسيفترياكسون، ولنزوليد، وكلاريثروميسين، وسيفالكسين، وكليندامايسين، وسيفيوروكزيم، وفانكوميسين
|
| حالات مشابهة | سلوليت |
| تعديل مصدري - تعديل | |
التهاب الهلل ، (التهاب النسيج الخلوي):[2] هو التهاب موضعي أو منتشر في النسيج الضام تسببه الجراثيم[؟]، يترافق مع التهاب حاد في الأدمة و الطبقات تحت الجلد. يمكن أن يكون سبب التهاب الهلل هو فلورا الجلد الطبيعية أو عن طريق البكتيريا الخارجية، وغالبا أنه يحدث عندما يكون هناك رضّ سابق للجلد، مثل: تشققات في الجلد، جروح، بثور، والحروق[؟]، وعضات ولسعات الحشرات ، والجروح الجراحية، وحقن الأدوية في الوريد أو مواقع إدخال القثطرة الوريدية .
أشيع مناطق الإصابة هي جلد الوجه أو أسفل الساقين، على الرغم من أنّه يمكن أن يحدث في أي جزء من الجسم. لا تزال الدعامة الأساسية للعلاج هي المضادات الحيوية المناسبة، وتمتد فترة العلاج ما بين 48 ساعة والستة أشهر.
الحمرة((بالإنجليزية: Erysipelas)) هو مصطلح يستخدم لوصف الخمج الأكثر سطحية للأدمة والطبقات العليا تحت الجلد، التي تتظاهر سريريا مع حواف محددة جيدا. تترافق الحمرة مع التهاب الهلل في كثير من الأحيان، لذلك غالبا ما يكون من الصعب أن نميز بين الاثنين.
يحدث التهاب الهلل داخل تجويف الفك السفلي عند المصابين بذُباح لودفيغ (بالإنجليزية: Ludwig's angina) (وهي حالة حادة ومهددة للحياة ).[3]
لا علاقة لالتهاب الهلل (بالإنجليزية: cellulite) بالسيلولايت ((بالإنجليزية: cellulite))، والذي هو عبارة عن عيب جمالي يصيب الجلد ويتظاهر بالتنقير (غمازات أو نقرات في الجلد).
الأعراض والعلامات[عدل]
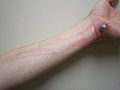
الأعراض الوصيفة لالتهاب الهلل هي منطقة محمرة، ساخنة ومؤلمة، تعرض هنا الصور حالات خفيفة من الالتهاب، لكنها لا تمثل المراحل الباكرة من المرض .
-
التهاب الهلل حدث تلو سحجة للجلد. لاحظ الخطوط الحمراء لأعلى الساعد والتي تدل على اكتناف الجهاز اللمفاوي .
-
الساق اليسرى المخموجة مقارنة بالساق السليمة .
-
التهاب الهلل في الساق مع اكتناف القدم.
الأسباب[عدل]
يحدث التهاب النسيج الخلوي (التهاب الهلل) نتيجة الإصابة بنوع من الجراثيم[؟] التي تدخل الجلد ، وعادة عن طريق خدش ، كشط ،أو قطع في الجلد. وليس بالضرورة أن تكون هذه الأذية الجلدية مرئية للعين . أكثر هذه الجراثيم شيوعا هي العقديات من الزمرة(A)، والمكورات العنقودية ، وهي جزء من الفلورا الطبيعية في الجلد، لكنها عادة لا تسبب أي عدوى فعلية عندما تكون على السطح الخارجي للجلد . إن أخماج الأسنان[؟] مسؤولة عن حوالي 80% من حالات ذُباح لودفيغ ، والتهاب النسيج الخلوي للمسافة تحت الفك السفلي . تترافق الأخماج المختلطة بفعل كل من الجراثيم الهوائية واللاهوائية بشكل شائع مع التهاب النسيج الخلوي في ذُباح (خناق) لودفيغ . وهذا يشمل عادة العقديات الحالة للدم من نمط ألفا، العنقوديات ومجموعات العصوانية.[3]
عوامل الخطر[عدل]
يكون كبار السن والذين يعانون من ضعف في جهاز المناعة معرضين بشكل خاص للإصابة بالتهاب الهلل. يعد مرضى السكري أكثر عرضة للإصابة بالتهاب الهلل من عامة السكان بسبب ضعف جهاز المناعة لديهم؛ ويكونون عرضة بشكل خاص لالتهاب الهلل في القدمين، لأن المرض يسبب ضعف الدورة الدموية في الساقين، ما يؤدي إلى القدم السكرية أو تقرحات القدم. يسمح ضعف ضبط مستويات الجلوكوز في الدم للبكتيريا بالنمو بسرعة أكبر في الأنسجة المصابة ويسهل التقدم السريع للمرض إذا دخل العامل الممرض مجرى الدم. يعني التنكس العصبي في مرض السكري أن هذه التقرحات قد لا تكون مؤلمة، وغالبًا ما تصاب بالعدوى. يعد المرضى الذين عانوا من شلل الأطفال معرضين أيضًا لالتهاب الهلل بسبب ضعف الدورة الدموية، خاصةً في الساقين.
تعد الأدوية الكابتة للمناعة، والأمراض أو الالتهابات الأخرى التي تضعف جهاز المناعة، أيضًا عوامل تزيد من احتمالية الإصابة. غالبًا ما ينتج عن جدري الماء والهربس النطاقي بثور تنفتح، ما يشكل فجوة في الجلد يمكن للبكتيريا أن تدخل عبرها. يمكن للوذمة اللمفية، التي تسبب تورمًا في الذراعين و/أو الساقين، أيضًا أن تزيد خطر الإصابة. تعد الأمراض التي تؤثر على الدورة الدموية في الساقين والقدمين، مثل القصور الوريدي المزمن والدوالي الوريدية، أيضًا عوامل خطر للإصابة بالتهاب الهلل.
يعد التهاب الهلل شائعًا أيضًا بين الأماكن كثيفة السكان، حيث يتشاركون مرافق النظافة وأماكن السكن المشتركة، مثل المنشآت العسكرية، ومهاجع الكلية، ودور رعاية المسنين، ومنصات النفط، وملاجئ المشردين.
العلاج[عدل]
عادةً ما توصف المضادات الحيوية، مع اختيار الدواء الأنسب بناءً على العامل الممرض المشتبه به ووجود القيح أو عدمه،[4] لكن لا يوجد دائمًا خيار مناسب واضح.[5] في حال وجود خراج أيضًا، يمكن إجراء تصريف جراحي مع المضادات الحيوية التي توصف غالبًا لالتهاب الهلل المرافق، خاصةً إذا كان واسع النطاق.[6] غالبًا ما توصف مسكنات الألم، لكن يجب دائمًا الانتباه من الألم المفرط، لأنه أحد أعراض التهاب اللفافي الناخر. غالبًا ما يوصى برفع المنطقة المصابة.[7]
قد تسرع الستيرويدات عملية الشفاء لدى المعالَجين بالمضادات الحيوية.[8]
المضادات الحيوية[عدل]
تعتمد خيارات المضادات الحيوية على التوافر المحلي، لكن يوصى حاليًا باستخدام البنسلينات نصف الصنعية المقاومة للبنسليناز أو أحد أفراد الجيل الأول من السيفالوسبورينات لعلاج التهاب الهلل بدون خراج. تعد المضادات الحيوية غير فعالة في نحو 6-37% من الحالات.[4][9]
علم الأوبئة[عدل]
نتج عن التهاب الهلل في عام 2015 نحو 16,900 حالة وفاة في جميع أنحاء العالم، ارتفاعًا من 12,600 حالة في عام 2005.[10]
يشكل التهاب الهلل عبئًا صحيًا عالميًا شائعًا، إذ تُشخص أكثر من 650,000 حالة سنويًا في الولايات المتحدة وحدها. في الولايات المتحدة، يقدر حدوث 14.5 مليون إصابة بالتهاب الهلل سنويًا وهي مسؤولة عن 3.7 مليار دولار من تكاليف الرعاية المتنقلة وحدها. أغلب حالات التهاب الهلل غير قابلة للزرع، لذلك، تبقى البكتيريا المسببة لها غير معروفة. في 15% من حالات التهاب الهلل التي يتم فيها تحديد العامل الممرض، تكون أغلبها ناتجة عن المكورات العقدية الحالة للدم بيتا والمكورات العنقودية الذهبية.[11]
المصادر[عدل]
- ^ Disease Ontology (بالإنجليزية), 27 May 2016, QID:Q5282129
- ^ مصطفى الشهابي (2003). أحمد شفيق الخطيب (المحرر). معجم الشهابي في مصطلحات العلوم الزراعية (بالعربية والإنجليزية واللاتينية) (ط. 5). بيروت: مكتبة لبنان ناشرون. ص. 825. ISBN:978-9953-10-550-5. OCLC:1158683669. QID:Q115858366.
- ^ أ ب Dhingra، PL؛ Dhingra، Shruti (2010) [1992]. Nasim، Shabina (المحرر). Diseases of Ear, Nose and Throat. Dhingra, Deeksha (ط. 5th). New Delhi: Elsevier. ص. 277–8. ISBN:978-81-312-2364-2.
- ^ أ ب Stevens، Dennis L.؛ Bisno، Alan L.؛ Chambers، Henry F.؛ Dellinger، E. Patchen؛ Goldstein، Ellie J. C.؛ Gorbach، Sherwood L.؛ Hirschmann، Jan V.؛ Kaplan، Sheldon L.؛ Montoya، Jose G. (18 يونيو 2014). "Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections: 2014 Update by the Infectious Diseases Society of America". Clinical Infectious Diseases. ج. 59 ع. 2: 147–59. DOI:10.1093/cid/ciu296. ISSN:1058-4838. PMID:24947530.
- ^ Kilburn، SA؛ Featherstone، P؛ Higgins، B؛ Brindle، R (16 يونيو 2010). "Interventions for cellulitis and erysipelas". The Cochrane Database of Systematic Reviews ع. 6: CD004299. DOI:10.1002/14651858.CD004299.pub2. PMID:20556757.
- ^ Singer، Adam J.؛ Talan، David A. (13 مارس 2014). "Management of Skin Abscesses in the Era of Methicillin-Resistant Staphylococcus aureus". New England Journal of Medicine. ج. 370 ع. 11: 1039–1047. DOI:10.1056/NEJMra1212788. ISSN:0028-4793. PMID:24620867.
- ^ Han J, Faletsky A, Mostaghimi A (2020). "Cellulitis". JAMA Dermatol. ج. 156 ع. 12: 1384. DOI:10.1001/jamadermatol.2020.2083. PMID:32965485.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Vary، JC؛ O'Connor, KM (مايو 2014). "Common Dermatologic Conditions". Medical Clinics of North America. ج. 98 ع. 3: 445–85. DOI:10.1016/j.mcna.2014.01.005. PMID:24758956.
- ^ Obaitan، Itegbemie؛ Dwyer، Richard؛ Lipworth، Adam D.؛ Kupper، Thomas S.؛ Camargo، Carlos A.؛ Hooper، David C.؛ Murphy، George F.؛ Pallin، Daniel J. (مايو 2016). "Failure of antibiotics in cellulitis trials: a systematic review and meta-analysis". The American Journal of Emergency Medicine. ج. 34 ع. 8: 1645–52. DOI:10.1016/j.ajem.2016.05.064. PMID:27344098.
- ^ GBD 2015 Mortality and Causes of Death، Collaborators (8 أكتوبر 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. ج. 388 ع. 10053: 1459–1544. DOI:10.1016/S0140-6736(16)31012-1. PMC:5388903. PMID:27733281.
{{استشهاد بدورية محكمة}}:|الأول1=باسم عام (مساعدة)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - ^ Raff، A. B.؛ Kroshinsky، D. (2016). "Cellulitis: A Review". JAMA. ج. 316 ع. 3: 325–337. DOI:10.1001/jama.2016.8825. PMID:27434444. مؤرشف من الأصل في 2021-08-02. اطلع عليه بتاريخ 2021-08-02.
| في كومنز صور وملفات عن: التهاب النسيج الخلوي |