خلل التنسج العنقي
| خلل التنسج العنقي | |
|---|---|
| معلومات عامة | |
| الاختصاص | علم الأورام |
| من أنواع | ورم داخل الظهارة |
| تعديل مصدري - تعديل | |
خلل التنسج العنقي (بالإنجليزية: Cervical intraepithelial neoplasia) أو الورم داخل النسيج الطلائي العنقي أو الورم الخلالي العنقي هو ورم محتمل الخباثة؛ حيث تنمو خلايا شاذة على سطح عنق الرحم، يتكون عنق الرحم من جزء خارجي (مهبلي) مغطى بنسيج طلائي حرشفي، وجزء باطني يشمل قناة عنق الرحم مغطى بنسيج طلائي غدي، ويطلق «تكون الورم داخل الظهارة الرقبية» على شذوذات الطبقة الطلائية الحرشفية.[1][2] وهو ليس ورماً خبيثاً، كما أنه قابل للعلاج[3]، وأغلب الحالات مستقرة، وقد يقضي عليها جهاز المناعة دون تدخل طبي، لكن نسبة ضئيلة من الحالات تتطور لسرطان عنق الرحم (سرطانة حرشفية الخلايا) إذا لم يتم علاجها.[4]
الأسباب[عدل]
يحدث عادةً عند إصابة المرأة بفيروس الورم الحليمي البشري الذي ينتقل بالاتصال الجنسي، وفي أغلب الحالات يقضي جهاز المناعة عليه، وتوجد أكثر من 100 ذرية لهذا الفيروس، بعضها يصيب الجهاز التناسلي الأنثوي ويسبب خلل التنسج العنقي أكثر من غيره ك16 و 18.
و يعتقد أن نسبة 75% من النساء النشطات جنسياً قد أصبن بفيروس الورم الحليمي البشري في وقت ما، 50% منهن تتراوح أعمارهن من 15-25 عاماً، لكن غالباً ما يتعافين من الفيروس بدون مشكلات صحية دائمة، وتلعب مدة الإصابة ونوع ذرية الفيروس دوراً.[5]
عوامل الخطر[عدل]
ومن العوامل التي تضعف الجهاز المناعي وترفع احتمالية الإصابة بفيروس الورم الحليمي البشري:
- تعدد الشركاء الجنسيين
- النشاط الجنسي قبل سن 18
- الإصابة بفيروس العوز المناعي البشري[5][6]
الانتشار[عدل]
من 250,000 إلى مليون امرأة في الولايات المتحدة الأمريكية يتم تشخيصها بخلل التنسج العنقي كل عام، ويمكن أن تصاب المرأة بخلل التنسج العنقي في أية سن، لكنه أكثر شيوعاً في سن (25-30) عاماً.[2]
الأعراض[عدل]
لا يسبب خلل التنسج العنقي أعراضاً، وتكتشف الخلايا الشاذة صدفةً أثناء الفحص (لطاخة بابا نيكولاو).[5]
التصنيف[عدل]
تبعاً لعدة عوامل كموضع الإصابة، تختلف المرحلة التي يبدأ بها خلل التنسج العنقي، وقد تتفاقم أو تتراجع، والدرجات كالتالي:[2]
| الدرجة | التصنيف الخلوي المقابل | الوصف | الصورة |
|---|---|---|---|
| - | - | النسيج الطلائي الطبيعي لعنق الرحم | 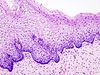 |
| الدرجة 1 | آفة حرشفية منخفضة الدرجة داخل الطبقة الطلائية[7] | الأقل خطورة إذ يمثل خللاً تنسجياً بسيطاً أو نمو غير طبيعي للخلايا ينحصر في الثلث السفلي (قريب من القاعدة) من النسيج الطلائي، وعادةً ما ينتج عن إصابة بفيروس الورم الحليمي، وقد يقضي عليه جهاز المناعة في فترة قد تصل لبضع سنوات |  |
| الدرجة 2 | آفة حرشفية مرتفعة الدرجة داخل الطبقة الطلائية | خلل تنسج متوسط، يقع في الثلثين السفليين من النسيج الطلائي |  |
| الدرجة 3 | آفة حرشفية مرتفعة الدرجة داخل الطبقة الطلائية[8] | خلل تنسج شديد، يتخطى الثلثين السفليين من النسيج الطلائي، وقد يمتد ليشمل السُّمك كله[9]، ويعرف بالسرطانة اللابدة |  |
التشخيص[عدل]
- لطاخة بابا نيكولاو: للكشف عن الخلايا الشاذة.[10]
- منظار المهبل: لفحص عنق الرحم والأنسجة المحيطة بالميكروسكوب، يُجرى في مكتب الطبيب إن كانت اللطاخة غير واضحة أو بها خلايا شاذة.
- أخذ عينة من عنق الرحم لفحصها في المعمل.
- اختبار الحامض النووي: للكشف عن فيروس الورم الحليمي البشري.[5]
العلاج[عدل]
يعتمد العلاج على عوامل عديدة كسن المريضة ودرجة الخلل وحالتها الصحية؛ ففي الدرجة المنخفضة لا تحتاج المريضة إلى علاج، ففي أغلب الحالات يختفي العيب تلقائياً[11]، فقط 1% منه الحالات منخفضة الدرجة تتحول إلى سرطان عنق الرحم، لكن تجب المتابعة عن طريق لطاخة بابا نيكولاو، بينما في الدرجات المرتفعة تتم إزالة الأجزاء المصابة بالطرق الآتية:
- الجراحة الكهربية: تستخدم عروة كهربية صغيرة مشحونة كهربياً لإزالة الأنسجة المصابة، وبخلاف الإجراءات الشبيهة يمكن لهذا الإجراء إزالة الأنسجة لتحليلها، وقد تعاني 1-2% من المصابات من مضاعفات كالنزيف وتضييق عنق الرحم.
- استئصال مخروطي برودي: يتم إزالة جزء من عنق الرحم على شكل مخروط يحتوي على الأنسجة المصابة، وقد كانت الطريقة المفضَّلة للعلاج، أما الآن فأصبحت تجرى فقط في الحالات الشديدة، ويتيح عينة من النسيج لفحصها، وتوجد احتمالية أكبر للإصابة بالمضاعفات السابق ذكرها.
- استئصال الرحم: قد يكون الخيار في حالة استمرار الإصابة حتى بعد الإجراءات السابقة.
و تنبغي المتابعة عن طريق لطاخة بابا نيكولاو كل 3-6 أشهر لمدة عام أو اثنين بعد العلاج، ثم مرة واحدة كل عام.[5]
الوقاية[عدل]
- الامتناع الجنسي أو استخدام الواقي الذكري أثناء الاتصال الجنسي: للوقاية من فيروس الورم الحليمي البشري السبب الرئيسي للإصابة بخلل التنسج العنقي، والذي ينتقل عن طريق الاتصال الجنسي، ومع الأسف يقلل الواقي الذكري من احتمالية الإصابة لكنه لا يمنعها نهائياً.
- التطعيم ضد فيروس الورم الحليمي البشري: وافقت إدارة الغذاء و الدواء على لقاح ضد الفيروس يدعى جارداسيل، وهو فعال ضد أربعة أنواع من الفيروس تعد أكثر أنواعه صلة بخلل التنسج العنقي، ويوصى بإعطائه للنساء والرجال من سن (9-26) عاماً،
- إجراء اختبار بابانيكولاو بانتظام: ينبغي إجراء أول فحص في سن 21 عاماً، وإذا كانت النتيجة طبيعية يجرى كل 3 سنوات من سن (21-29) عاماً، ويجرى إلى جانب اختبار فيروس الورم الحليمي البشري كل 5 سنوات من سن (30-65) عاماً، ولا يمنع اختبار لطاخة بابا نيكولاو خلل التنسج العنقي لكنه يساعد على اكتشافه في مراحله المبكرة.[5]
التوقع[عدل]
تنتقل حالات خلل التنسج العنقي عبر الثلاث مراحل حتى سرطان عنق الرحم بشكل خطيٍّ[4][12][13] ، لكن معظم الحالات تتراجع تلقائياً، ف70% من المصابات بالدرجة 1 من خلل التنسج العنقي يتراجع لديهن المرض خلال عام، و 90% خلال عامين[14] ، و 50% من المصابات بالدرجة 2 تتراجع إصابتهن خلال عامين بلا علاج.
و التحول إلى السرطانة اللابدة يحدث فقط في 11 من المصابات بالدرجة 1، و 22% من المصابات بالدرجة 2، بينما الإصابة بالسرطان الاجتياحي يحدث ل15 من المصابات بالدرجة 1، و 5% من المصابات بالدرجة 2، و 12% من المصابات بالدرجة 3.[15]
و التحول إلى السرطان يستغرق (3-40) عاماً، ويمكن أن يظهر السرطان من دون المرور بالمراحل الثلاثة، ويمكن الإصابة بخلل التنسج العنقي ذي الدرجة المرتفعة من دون الإصابة بالدرجة المنخفضة مسبقاً.[2][4][16]
يعتقد أن الإصابة بأنواع فيروس الورم الحليمي البشري عالية الخطورة قد تؤدي إلى تعطيل الجينات الكابتة للورم كالجين بي53 وجين الورم الأرومي الشبكي، لتنمو الخلايا المصابة غير مفحوصة وتتعرض للعديد من الطفرات حتى الإصابة بالسرطان.[2]
و العلاج ناجح في أغلب الحالات، والرجوع يحدث في 10% فقط من الحالات، ونادراً ما يتحول إلى سرطان عنق الرحم، واحتمالية الرجوع تبلغ أقصاها في العامين الأولين بعد العلاج، وقد خفضت هذه الطرق العلاجية من خطر الإصابة بسرطان عنق الرحم بنسبة 95% في المصابات بخلل التنسج العنقي ذات الدرجة المرتفعة في أول 8 سنوات بعد العلاج.[5]
و لا يؤثر العلاج على الخصوبة واحتمالية حدوث الحمل، لكنه يرفع من احتمالية حدوث إجهاض في الثلث الثاني من الحمل.[17]
انظر أيضاً[عدل]
سرطانة عنق الرحم ذات الخلايا الزجاجية
المراجع[عدل]
- ^ Cervical intraepithelial neoplasia: Management of low-grade and high-grade lesions نسخة محفوظة 03 أغسطس 2017 على موقع واي باك مشين.
- ^ أ ب ت ث ج Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; & Mitchell, Richard N. (2007). Robbins Basic Pathology (ط. 8th). Saunders Elsevier. ص. 718–721. ISBN:978-1-4160-2973-1.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Cervical Dysplasia: Overview, Risk Factors نسخة محفوظة 06 مايو 2011 على موقع واي باك مشين.
- ^ أ ب ت Agorastos T, Miliaras D, Lambropoulos A, Chrisafi S, Kotsis A, Manthos A, Bontis J (2005). "Detection and typing of human papillomavirus DNA in uterine cervices with coexistent grade I and grade III intraepithelial neoplasia: biologic progression or independent lesions?". Eur J Obstet Gynecol Reprod Biol. ج. 121 ع. 1: 99–103. DOI:10.1016/j.ejogrb.2004.11.024. PMID:15949888.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ أ ب ت ث ج ح خ Cervical Intraepithelial Neoplasia (CIN) | Cleveland Clinic نسخة محفوظة 26 أكتوبر 2016 على موقع واي باك مشين.
- ^ Murthy NS, Mathew A. (فبراير 2000). "Risk factors for pre-cancerous lesions of the cervix". European Journal of Cancer Prevention. ج. 9 ع. 1: 5–14. DOI:10.1097/00008469-200002000-00002. PMID:10777005. 10777005.
- ^ Park J, Sun D, Genest D, Trivijitsilp P, Suh I, Crum C (1998). "Coexistence of low and high grade squamous intraepithelial lesions of the cervix: morphologic progression or multiple papillomaviruses?". Gynecol Oncol. ج. 70 ع. 3: 386–91. DOI:10.1006/gyno.1998.5100. PMID:9790792.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Cervical Screening: Overview, Human Papillomavirus, Papanicolaou Test نسخة محفوظة 25 يوليو 2017 على موقع واي باك مشين.
- ^ Cervical intraepithelial neoplasia (staging) | Radiology Reference Article | Radiopaedia.org نسخة محفوظة 19 أغسطس 2016 على موقع واي باك مشين.
- ^ Cervical Screening: Overview, Human Papillomavirus, Papanicolaou Test نسخة محفوظة 25 يوليو 2017 على موقع واي باك مشين.
- ^ American Congress of Obstetricians and Gynecologists، "Five Things Physicians and Patients Should Question"، اختر بحكمة: an initiative of the اختر بحكمة، الكلية الأمريكية لأطباء الأمراض النسائية والتوليد، مؤرشف من الأصل في 2015-04-10، اطلع عليه بتاريخ 2013-08-01, which cites
- Wright، T. C.؛ Massad، L. S.؛ Dunton، C. J.؛ Spitzer، M.؛ Wilkinson، E. J.؛ Solomon، D.؛ 2006 American Society for Colposcopy Cervical Pathology-sponsored Consensus Conference (2007). "2006 consensus guidelines for the management of women with cervical intraepithelial neoplasia or adenocarcinoma in situ". American Journal of Obstetrics and Gynecology. ج. 197 ع. 4: 340–345. DOI:10.1016/j.ajog.2007.07.050. PMID:17904956.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - &Na; (2008). "ACOG Practice Bulletin No. 99: Management of Abnormal Cervical Cytology and Histology". Obstetrics & Gynecology. ج. 112 ع. 6: 1419–1444. DOI:10.1097/AOG.0b013e318192497c. PMID:19037054.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) صيانة الاستشهاد: علامات ترقيم زائدة (link)
- Wright، T. C.؛ Massad، L. S.؛ Dunton، C. J.؛ Spitzer، M.؛ Wilkinson، E. J.؛ Solomon، D.؛ 2006 American Society for Colposcopy Cervical Pathology-sponsored Consensus Conference (2007). "2006 consensus guidelines for the management of women with cervical intraepithelial neoplasia or adenocarcinoma in situ". American Journal of Obstetrics and Gynecology. ج. 197 ع. 4: 340–345. DOI:10.1016/j.ajog.2007.07.050. PMID:17904956.
- ^ Hillemanns P, Wang X, Staehle S, Michels W, Dannecker C (2006). "Evaluation of different treatment modalities for vulvar intraepithelial neoplasia (VIN): CO(2) laser vaporization, photodynamic therapy, excision and vulvectomy". Gynecol Oncol. ج. 100 ع. 2: 271–5. DOI:10.1016/j.ygyno.2005.08.012. PMID:16169064.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Rapp L, Chen J (1998). "The papillomavirus E6 proteins". Biochim Biophys Acta. ج. 1378 ع. 1: F1–19. DOI:10.1016/s0304-419x(98)00009-2. PMID:9739758.
- ^ Bosch FX, Burchell AN, Schiffman M, Giuliano AR, de Sanjose S, Bruni L, Tortolero-Luna G, Kjaer SK, Muñoz N (أغسطس 2008). "Epidemiology and natural history of human papillomavirus infections and type-specific implications in cervical neoplasia". Vaccine. ج. 26 ع. Supplement 10: K1–16. DOI:10.1016/j.vaccine.2008.05.064. PMID:18847553. 18847553.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Section 4 Gynecologic Oncology > Chapter 29. Preinvasive Lesions of the Lower Genital Tract > Cervical Intraepithelial Neoplasia in:Bradshaw, Karen D.; Schorge, John O.; Schaffer, Joseph; Lisa M. Halvorson; Hoffman, Barbara G. (2008). Williams' Gynecology. McGraw-Hill Professional. ISBN:0-07-147257-6.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Monnier-Benoit S, Dalstein V, Riethmuller D, Lalaoui N, Mougin C, Prétet J (2006). "Dynamics of HPV16 DNA load reflect the natural history of cervical HPV-associated lesions". J Clin Virol. ج. 35 ع. 3: 270–7. DOI:10.1016/j.jcv.2005.09.001. PMID:16214397.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Kyrgiou، M؛ Mitra، A؛ Arbyn، M؛ Stasinou، SM؛ Martin-Hirsch، P؛ Bennett، P؛ Paraskevaidis، E (28 أكتوبر 2014). "Fertility and early pregnancy outcomes after treatment for cervical intraepithelial neoplasia: systematic review and meta-analysis". BMJ (Clinical research ed.). ج. 349: g6192. DOI:10.1136/bmj.g6192. PMID:25352501.
| في كومنز صور وملفات عن: خلل التنسج العنقي |
