التهاب المعدة والأمعاء
| التهاب المعدة والأمعاء | |
|---|---|
| (الاسم العلمي: Gastroenteritis) | |
 فيروسات التهاب المعدة والأمعاء، حيثُ (A) الفيروس العجلي، (B) الفيروس الغداني، (C) نوروفيروس، (D) الفيروس النجمي. تُظهر الصورة هذه الجزيئات الفيروسية بنفس التكبير بهدف مقارنة الحجم.
| |
| تسميات أخرى | الإسهال المُعدِ، النزلة المعوية، الالتهاب المعدي المعوي، إنفلونزا المعدة، فيروس المعدة |
| معلومات عامة | |
| الاختصاص | الأمراض المعدية |
| من أنواع | أمراض الجهاز الهضمي، ومرض |
| الأسباب | |
| الأسباب | فيروسات، بكتيريا، طفيليات، فطريات[1][2] |
| المظهر السريري | |
| الأعراض | إسهال، تقيؤ، ألم في البطن، حمى[1][3] |
| المدة | أقل من أسبوعين |
| المضاعفات | جفاف[1][4] |
| الإدارة | |
| الوقاية | غسل اليدين، وشرب ماء نظيف، والتخلص المناسب من الفضلات البشرية، والرضاعة الطبيعية[1] |
| التشخيص | يعتمدُ على الأعراض، وأحيانًا على فحص البراز[1] |
| العلاج | محلول معالجة الجفاف عن طريق الفم (مُركب من الماء والأملاح والسكر)، بالإضافة إلى سوائل عبر الوريد[1] |
| حالات مشابهة | داء الأمعاء الالتهابي، متلازمة سوء الامتصاص، عدم تحمل اللاكتوز[5] |
| الوبائيات | |
| انتشار المرض | 2.4 مليار (2015)[6] |
| الوفيات | 1.3 مليون (2015)[7] |
| التاريخ | |
| وصفها المصدر | موسوعة ناتال ، والموسوعة السوفيتية الكبرى |
| تعديل مصدري - تعديل | |
التهاب المعدة والأمعاء[8] ويُسمى أيضًا الإسهال المُعدِ أو النزلة المعوية،(1) هو التهابٌ في القناة الهضمية (المعدة والأمعاء الدقيقة)،[9] يترافقُ مع أعراضٍ مُتعددةٍ تتضمن الإسهال والتقيؤ والألم البطني،[3] كَما قَد يُرافقها حمى وتعبٌ عام وجفاف.[1][4] تستمر هذه الأعراض عادةً أقل من أسبوعين.[9] يُطلق البعض على هذا المرض اسم «إنفلونزا المعدة»، وهي تسميةٌ شائعةٌ خاطئة، حيثُ أنَّ التهاب المعدة والأمعاء لا يرتبط بمرض الإنفلونزا.[10]
تُعتبر الفيروسات المُسبب الرئيسي لالتهاب المعدة والأمعاء،[2] كما أنَّ البكتيريا والطفيليات والفطريات قد تُسبب المرض أيضًا.[1][2] يُعتبر الفيروس العجلي المُسبب الشائع للمرض الشديد في الأطفال،[11] أما في البالغين، فإنَّ فيروس النوروفيروس والبكتيريا العطيفة تُعتبر المُسبب الشائع للمرض.[12][13] قد يؤدي تناول الطعام المُحضر بأسلوبٍ غير سليم أو شرب المياه الملوثة أو الاتصال القريب مع شخصٍ مُصاب إلى انتشار المرض.[1] يعتبر العلاج متماثلًا مع أو بدون الوصول إلى تشخيصٍ نهائيٍ للمرض؛ لذلك لا تجرى عادةً الفحوصات لتأكيد المرض.[1]
تتضمنُ إجراءات الوقاية غسل اليدين بالصابون، وشرب ماءٍ نظيف، والتخلص السليم من الفضلات البشرية، بالإضافة إلى الرضاعة الطبيعية للرُضع بدلًا من استعمال التركيبات الغذائية.[1] يوصى بأخذ لقاح الفيروس العجلي للوقاية في الأطفال.[1][11] يتضمن العلاج أخذُ سوائلٍ كافية،[1] ففي الحالات الطفيفة والمتوسطة، يُمكن القيام بذلك عبر محلول معالجة الجفاف الفموي (مركبٌ من الماء والأملاح والسكر)،[1] كما يُوصى بإكمال الرضاعة الطبيعية في الرُضع.[1] أما في الحالات الشديدة، فإنهُ قد تستعمل السوائل الوريدية.[1] يُمكن أيضًا أخذ السوائل عبر التنبيب الأنفي المعدي.[14] يُنصح باستعمال مكملات الزنك في الأطفال.[1] بشكلٍ عام لا حاجة لاستعمال المضادات الحيوية،[15] ولكن يُوصى باستعمالها في الصغار الذين تظهر عليهم حمًى مع إسهال دموي.[3]
في عام 2015، كانت هُناك ملياري حالةٍ من التهاب المعدة والأمعاء، مما أدى إلى وفاة 1.3 مليون حالة في جميع أنحاء العالم.[6][7] كان الأطفال وسكان الدول النامية الأكثر تضررًا من المرض.[16] في عام 2011، كانت هناك حوالي 1.7 مليار حالةٍ، مما أدى إلى وفاة حوالي 700,000 طفلٍ أعمارهم دون سن الخامسة.[17] يُعاني الأطفال الذين تقل أعمارهم عن عامين في الدول النامية عادةً من 6 إصاباتٍ أو أكثر سنويًا،[18] وتكون النسبة أقل لدى البالغين؛ جزئيًا بسبب تطور المناعة لديهم.[19]
الأعراض والعلامات[عدل]

يحدث إسهال وتقيؤ غالبًا في التهاب المعدة والأمعاء،[19] ولكن أحيانًا قد تحدث واحدةٌ منها فقط أو قد تحدث غيرها ن الأعراض،[3] كما قد تترافق مع مغصٍ في البطن.[3] تبدأ الأعراض والعلامات عادةً بعد 12-72 ساعة من التعرض لمُسبب العدوى.[16] إذا كان المُسبب فيروسًا، فإنَّ الحالة غالبًا تُشفى خلال أسبوعٍ واحد.[19] قد تؤدي بعض العداوى الفيروسية إلى حدوث حمى وتعبٍ عام وصداع وألمٍ في العضلات.[19] إذا كان هُناك برازٌ دموي فإنَّ المُسبب عادةً ما يكون بكتيريًا[20] وليس فيروسيًا.[19] قد تؤدي بعض العدواى البكتيرية إلى حدوث ألمٍ شديد في البطن قد يستمر لعدة أسابيع.[20]
عادةً ما يُشفى الأطفال المُصابون بالفيروس العجلي خلال 3-8 أيام،[21] ولكن على الرغم من هذا، إلا أنَّ علاج الحالات الشديدة في الدول الفقيرة غالبًا ما يكون صعبًا كما يكون الإسهال المستمر شائعًا فيها.[22] يُعتبر التجفاف أحد أهم مضاعفات الإسهال.[23] يُمكن تحديد الإسهال الشديد في الأطفال إذا كان هناك تغيرٌ في لون الجلد، بالإضافة لبطئ عودة الجلد لموضعه عند الضغط عليه.[24] تُسمى هذه الحالة باستطالة زمن إعادة امتلاء الشعيرات وضعف تورم الجلد.[24] يُعتبر التنفس غير الطبيعي علامة أخرى على التجفاف الشديد.[24] عادةً ما تتكرر العدوى في المناطق التي تُعاني من سوء التغذية وفي المناطق سيئة النظام الصحي.[16] قد يحدث أيضًا نقصٌ في النمو وتأخرٌ معرفيٌ طويلُ الأمد.[18]
يحدثُ التهاب المفاصل التفاعلي في 1% من الأفراد بعد العدوى بأنواع البكتيريا العطفية،[20] أما متلازمة غيلان باريه فتحدث في 0.1% من الحالات.[20] قد تحدث متلازمة انحلال الدم اليوريمية بسبب الإصابة بالشيغيلا أو الإشريكية القولونية المُنتجة لسم الشيغيلا،[25] حيث تؤدي متلازمة انحلال الدم اليوريمية إلى قلة عدة الصفائح الدموية ونقص وظائف الكلى وقلة عدد خلايا الدم الحمراء (بسبب تكسرها)،[25] كما يكون الأطفال معرضون لحدوث متلازمة انحلال الدم اليوريمية أكثر من البالغين.[18] قد تؤدي بعض العداوى الفيروسية إلى صرع الأطفال الحميد.[3]
الأسباب[عدل]
تعدُ الفيروسات (خصوصًا الفيروسات العجلية) والبكتيريا الإشريكية القولونية والعطفية الأسباب الرئيسية لالتهاب المعدة والأمعاء.[16][26] تُوجد أيضًا العديد من المُسببات الأخرى التي قد تسبب المرض، وتتضمن الطفيليات والفطريات.[2][18] يحدثُ المرض أحيانًا نتيجةً لأسبابٍ غير مُعدية، ولكن حدوثها قليلٌ مقارنةً مع المسببات الفيروسية والبكتيرية.[3] يزداد احتمال خطر الإصابة بالعدوى في الأطفال؛ بسبب نقص المناعة لديهم،[3] كما أن الأطفال أكثر عرضةً لخطر الإصابة لصعوبة إلزامهم بممارسات النظافة الجيدة.[3] يُعتبر الأطفال الذين يعيشون في مناطق يصعبُ فيها الوصول إلى الماء والصابون أكثرُ عرضةً لخطر الإصابة بالتهاب المعدة والأمعاء.[3]
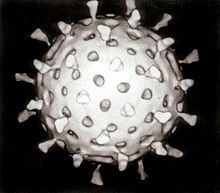
الفيروسات[عدل]
يحدثُ التهاب المعدة والأمعاء الفيروسي (بالإنجليزية: Viral gastroenteritis) بسبب الفيروس العجلي والنوروفيروس والفيروس الغداني والفيروس النجمي.[19][27] يعتبر الفيروس العجلي السبب الأكثر شيوعًا لحدوث التهاب المعدة والأمعاء في الأطفال،[26] ويحدث بنسبٍ متشابهة بين الدول المتقدمة والنامية،[21] كما تُسبب الفيروسات حوالي 70% من حالات الإسهال المعدِ في الأطفال،[14] أما في البالغين، فإنَّ الفيروس العجلي يعتبر السبب الأقل شيوعًا؛ وذلك لامتلاك البالغين مناعةً مُكتسبة.[28] يعتبر نوروفيروس سببًا لحدوث 18% من جميع الحالات.[29]
يُعدُ نوروفيروس السبب الرئيسي لالتهاب المعدة والأمعاء بين البالغين في الولايات المتحدة، حيثُ يُسبب أكثر من 90% من حالات التفشي.[19] تحدث أوبئةٌ محدودةٌ عادةً عندما تقضي مجموعاتٌ من الأشخاص وقتًا بالقرب من بعضها البعض، كما هوَ الحال في السفن السياحية[19] أو المستشفيات أو المطاعم.[3] قد يظل الأفراد مُسببين للعدوى حتى بعد انتهاء الإسهال.[19] يعتبر نوروفيروس سببًا لحدوث حوالي 10% من الحالات في الأطفال.
البكتيريا[عدل]

تُعتبر البكتيريا العَطيفَة الصَّائِميَّة المُسبب الرئيسي لالتهاب المعدة والأمعاء البكتيري (بالإنجليزية: Bacterial gastroenteritis) في الدول المُتقدمة.[20] تُسبب البكتيريا 15% من حالات التهاب المعدة والأمعاء في الأطفال، وتتضمن أنواع الإشريكية القولونية والسلمونيلا والشيغيلا والعطيفة.[14] إذا كان الطعام ملوثًا بالبكتيريا وتُرك في درجة حرارة الغرفة لعدة ساعاتٍ، فإنَّ البكتيريا سوف تتكاثر مما يزيدُ من خطر الإصابة بالعدوى لمن يتناول الطعام.[18] ترتبط بعض الأطعمة بالمرض، وتشمل اللحوم النيئة أو غير المطبوخة جيدًا والدواجن والمأكولات البحرية والبيض والحليب غير المُبستر والأجبان الرخوة، بالإضافة إلى عصائر الفاكهة والخضروات.[30] تُعتبر الكوليرا المُسبب الشائع لالتهاب المعدة والأمعاء في الدول النامية، خصوصًا في أفريقيا جنوب الصحراء وآسيا.[31] تنتقل العدوى عادةً عبر المياه أو الطعام الملوثين.[31]
تُعتبر بكتيريا الكلوستريديوم العسيرة مولدة السُّم سببًا مهمًا في الإسهال الذي يحدثُ عادةً لدى كبار السن،[18] وقد يُصاب الرُضع بهذه البكتيريا دون ظهور أي أعراضٍ عليهم،[18] كما تعتبر أيضًا السبب الشائع للإسهال لمن يرقدون في المستشفى حيثُ ترتبط غالبًا مع استخدام المضادات الحيوية.[32] قد يحدث الإسهال المُعدِ أيضًا بسبب المكورة العنقودية الذهبية في الأشخاص الذين يستخدمون المُضادات الحيوية.[33] يُعتبر إسهال المسافرين الحاد نوعًا من التهاب المعدة والأمعاء البكتيري، ولكنه إذا استمر فعادةً ما يكون طفيليًا.[34] تُظهر الأدوية المُثبطة للحمض زيادةً في خطر حدوث العدوى بعد التعرض لمجموعةٍ من الكائنات، وتتضمن أنواع الكلوستريديوم العسيرة والسلمونيلا والعطيفة.[35] يزداد خطر الحدوث في الأفراد الذين يأخذون مثبطات مضخة البروتون أكثر من الذين يأخذون مضادات مستقبلات الهستامين 2.[35]
الطفيليات[عدل]
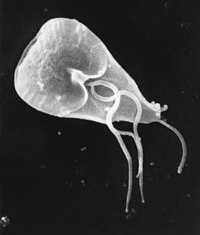
قد تؤدي بعض الطفيليات إلى حدوث التهاب المعدة والأمعاء.[14] تُعتبر الجياردية اللمبلية المُسبب الأكثر شيوعًا، بالإضافة لأنواعٍ أُخرى قد تسبب التهاب المعدة والأمعاء وتتضمن أنواع المتحولة حالة النُسج وخفية الأبواغ وغيرها.[14][34] تُسبب الطفيليات حوالي 10% من الحالات في الأطفال.[25][34] تتواجد الجياردية عادةً في الدول النامية، ولكن المرض قد يحدث في أي مكانٍ في العالم.[36] تحدثُ العدوى الطفيلية بشكلٍ أكثر شيوعًا لدى الأشخاص الذين سافروا إلى مناطق ذات معدل انتشار عالٍ للمرض، والأطفال الذين يذهبون إلى أماكن الرعاية اليومية، والرجال الذين يمارسون الجنس مع الرجال، كما قد تحصل بعد حدوث الكوارث.[36]
الانتقال[عدل]
قد يحدث انتقال المرضُ عبر شرب المياه الملوثة أو تشارك الأفراد بأغراضهم الشخصية.[16] تزدادُ حالات التهاب المعدة والأمعاء عادةً في فصل الشتاء في المناطق ذات المناخ المعتدل،[18] كما تزدادُ في أوقات سقوط الأمطار؛ بسبب زيادة احتمالية تلوث المياه في هذه الأوقات.[16] تُعتبر رضاعة الأطفال بالقنينة دون تعقيمٍ جيدًا لها واحدةً من أهم أسباب التهاب المعدة والأمعاء في جميع أنحاء العالم.[16] ترتبطُ معدلات الانتقال أيضًا بسوء النظافة (خاصةً بين الأطفال)[19] في العائلات كثيرة الأفراد،[37] وفي الأشخاص الذين يعانون من سوء التغذية.[18] قد يكونُ البالغون الذين أصبحت لديهم مناعةٌ حاملين لبعض مسببات المرض دون أن تظهر عليهم أي أعراضٍ،[18] حيثُ يُصبح البالغ مستودعًا طبيعيًا لبعض الأمراض.[18] على الرغم من أنَّ بعض مسببات المرض (مثل الشيغيلا) تُصيب الرئيسيات فقط، إلا أنَّ مسبباتٍ أُخرى (مثل الجياردية) قد تُصيب أنواعًا عديدةً من الحيوانات.[18]
أسباب أخرى[عدل]
يُوجد عددٌ من الأسباب غير المُعدية لالتهاب المعدة والأمعاء،[3] وتتضمن الأدوية مثل (الأدوية اللاستيرويدية المضادة للالتهاب)، وبعض الأطعمة مثل اللاكتوز (في الأفراد الذين لا يستطيعون تحمله) والغلوتين (في مرضى المرض البطني). يُعتبر مرضُ كرون واحدًا من الأسباب غير المُعدية لحدوث التهاب المعدة والأمعاء (عادةً ما يكون شديدًا).[3] كما قد يحدثُ التهاب المعدة والأمعاء بسبب بعض الذيفانات (السموم)، وتُوجد بعض الحالات المرتبطة بالطعام والمُسببة للغثيان والقيء والإسهال، وتتضمن التسمم بالأسماك المدارية بسبب تناول أسماكٍ مُفترسةٍ ملوثة، والتسمم بالإسقمري بسبب تناول أنواعٍ معينةٍ من الأسماك الفاسدة، والتسمم بالتترودوتوكسين نتيجةً لتناول سمكة الينفوخ أو غيرها، والتسمم السجقي نتيجةً لحفظ الطعام بطريقةٍ غير سليمة.[38]
انخفضت معدلات حالات التهاب المعدة والأمعاء غير المُعدِ في أقسام الطوارئ في الولايات المتحدة بنسبة 30% في الفترة ما بين 2006 حتى 2011، حيث شهدت أقسام الطوارئ انخفاضًا ملحوظًا في تلك الفترة، وذلك على الرغم من أنَّ التهاب المعدة والأمعاء غير المُعدٍ يعتبرُ واحدًا من أكثر الحالات شيوعًا في أقسام الطوارئ.[39]
الفيزيولوجيا المرضية[عدل]

يُعرف التهاب المعدة والأمعاء على أنه تقيؤ أو إسهال بسبب التهابٍ في الأمعاء الدقيقة أو الغليظة نتيجةً للعدوى.[18] التغيراتُ التي تحدث في الأمعاء الدقيقة تكون عادةً غير التهابية، أما التي تحدث في الأمعاء الغليظة تكون التهابية.[18] يختلف عددُ مسببات المرض المطلوبة لإحداث العدوى من واحدٍ (في طفيلي خفية الأبواغ) إلى 108 (في بكتيريا ضمة الكوليرا).[18]
التشخيص[عدل]
يُشخَّص التهاب المعدة والأمعاء سريريًّا اعتمادًا على العلامات والأعراض الظاهرة على المريض،[19] وليس مهمًّا تحديد السبب بدقَّة لأنَّه لا يغيِّر من خطوات التعامل مع الحالة.[16]
يتوجَّب زرع البُراز في الأفراد الذين لديهم دمٌ مع البراز ومن أُصيبوا بالتسمُّم الغذائيّ أو سافروا دولٍ نامية،[14] ومن المُناسِب القيام بذلك أيضًا عند الأطفال دون سن الخامسة وكبار السن وأصحاب المناعة الضعيفة.[40] ويُمكن القيام بالفحص التشخيصيّ بهدف المٌراقبة السريرية.[19] كما يُنصح بقياس الغلُوكُوز المَصليّ في الرُّضَّع؛ وذلك لأنَّ قرابة 10% من الرُّضَّع يحدث عندهم نقصٌ في سكَّر الدم،[24] ويتوجَّب فحص الكهارِل ووظائف الكلي عندما يُشَكُّ بحدوث تجفاف حاد.[14]
التجفاف[عدل]
يُعتبر تحديد فيما إذا كان الشخص لديه تَجفاف أم لا جزءًا مهمًا من التقييم، حيثُ يُقسم التجفاف إلى طفيف (3–5%) ومُعتدِل (6–9%) وشديد (≥10%).[3] ومن أدق علامات التجفاف المعتدل والشديد عند الأطفال طول زمن عود امتلاء الشعيرات وتَوَرُّم البشرة والتنفُّس غير الطبيعيّ.[24][41] ومن الموجودات المُفيدة الأُخرى (خصوصا عندما تتواجد مع بعضها) العيون الغائرة وقلَّة النَّشاط وعدم ذرف الدموع وجفاف الفم.[3] من المُطمئِن حدوث التبوُّل الطبيعيّ وشرب كميَّة سوائل كافية،[24] وقليلًا ما تفيد التحاليل المخبريَّة في تحديد درجة التجفاف.[3] لهذا السبب لا حاجةً عمومًا لفحص البول أو التصوير بالأمواج فائقة الصَّوت.[42]
التشخيص التفريقي[عدل]
يُوجد عددٌ من الأسباب الأخرى المؤدية لظهور علامات وأعراض مُشابهة للتي تظهر في التهاب المعدة والأمعاء، وبالتالي يجب استبعادها وتتضمن التهاب الزَّائدة والانفتال (التواء الأمعاء وانسدادها) وعدوى الجهاز البولي وداء الأمعاء الالتهابي والسُّكَّرِيّ،[14] مع الأخذ بعين الاعتبار القُصور البَنْكرِياسِيّ وداء ويبل ومتلازمة الأمعاء القصيرة والداء البطني وسوء استعمال المُليِّنات.[43] ومن الصَّعب القيام بالتشخيص التفريقيّ إذا أبدى المريض إقياءً أو إسهالًا فقط وليس كلاهما.[3]
قد يترافق التهاب الزَّائدة مع الإقياء والألم البطنيّ وكمِّيَّات قليلة من الإسهال عند قرابة 33% من الحالات،[3] وذلك بالمقارنة مع كمِّيَّات الإسهال الكثيرة في التهاب المعدة والأمعاء.[3] ومن الممكن أن تسبب عداوى الرئتين والجهاز البولي عند الأطفال إقياءً وإسهالًا،[3] وأيضًا قد يحدث ألمٌ في البطن وغثيان وقيءٌ بدون إسهال في الحماض الكيتوني السكري،[3] ووجدت دراسةٌ أنَّ 17% من الأطفال المصابين بالحماض الكيتوني السكري شُخِّصوا مبدئيًّا أنهم مُصابون بالتهاب المعدة والأمعاء.[3]
الوقاية[عدل]

نمط الحياة[عدل]
يُعتبر استعمال المياه النظيفة والقيام بعمليات تطهير المياه أمرًا هامًا لتقليل معدلات العدوى وحالات التهاب المعدة والأمعاء سريريًّا،[18] كما وجد أنَّ القيام بتَدابير الوقاية الشخصية (مثل غسل اليدين بالصابون) يُقلل أيضًا من تلك المعدلات في الدول النامية والمتقدمة بنسبةٍ تصل إلى 30%.[24] قد يكون من الجيد استعمال معقمات اليدين الكحولية،[24] إضافةً لتجنب الأغذية والمشروبات الَّتي يعتقد أنها ملوثة.[44] تعدُ الرضاعة الطبيعية أمرًا مُهمًا في المناطق قليلة النظافة؛ لأنَّ حليب الأم يقلل من تكرار العدوى ومدتها.[3][16]
التلقيح[عدل]
نصحت منظمة الصحة العالمية في 2009 بإعطاء لقاح الفيروس العجلي لجميع الأطفال عالميًا بسبب فعاليته وأمانه،[26][45] حيث يوجد لقاحان تجاريان ولقاحاتٌ أُخرى مازالت قيد التطوير.[45] قللت هذه اللقاحات شدة المرض عند الخدج في آسيا وأفريقيا[45] وشهدت الدول التي تبنت برامج التلقيح الوطنية تراجعًا في معدلات وشدة المرض.[46][47] ومن المحتمل أن يقي هذا التلقيح من المرض في الأطفال غير الملقحين بتقليل عدد العداوى الدوارة.[48] لعب تبني برنامج لقاح الفيروس العجلي في الولايات المتحدة منذ عام 2000 دورًا مهمًا في تقليص عدد حالات الإسهال بنسبة تقارب 80%،[49][50][51] ويجب إعطاء الجرعة الأولى من اللقاح للأطفال بين عمر 6 و15 أسبوعًا.[26] ولقد تبين أن لقاح الكوليرا الفموي فعالٌ بنسبة 50–60% على مدار عامين.[52]
التدابير العلاجية[عدل]
عادةً ما يكون التهاب المعدة والأمعاء حادًّ ومحدودًا بذاته بحيث لا يلزم استعمال أدوية،[23] ويفضل استعمال سوائل التجفاف الفموية لعلاج حالات التجفاف الطفيفة إلى المتوسطة.[25] أما بالنسبة للأطفال المعرضين لخطر التجفاف بسبب القيء فإن أخذ جرعة وحيدة من الدواء المضاد للقيء ميتوكلوبراميد أو أوندانسيترون سيكون مفيدًا،[53] وأيضًا أخذ بوتيل سكوبول أمين لعلاج الألم البطني.[54]
معالجة التجفاف[عدل]
تُعتبر معالجة التجفاف (الإمهاء) العلاج الأساسي لالتهاب المعدة والأمعاء عند كل من الأطفال والبالغين. والذي يتحقق بشرب محاليل الإمهاء، وقد يلزم القيام بالمعالجة الوريدية إذا كان هناك تغيرٌ في مستوى الوعي أو كان التجفاف شديدًا.[55][56] يُفضل شرب المُنتجات العلاجية المعوضة المصنوعة من الكربوهيدرات المعقدة (مثل تلك المصنوعة من القمح أو الرز)،[57] ولا ينصح بشرب المشروبات الغنية بالسكر البسيط مثل المشروبات الغازية وعصائر الفواكه بالنسبة للأطفال دون سن الخامسة لأنها قد تزيد الإسهال.[23] قد يستعمل الماء لوحده إذا لم تتوفر سوائل التجفاف الفموية أو لم يستسغ الشخص شربها.[23] ومن الممكن استعمال التنبيب الأنفي المعدي للأطفال بهدف إعطاء السوائل إذا لزم الأمر،[14] وبالنسبة للذين يستلزم إعطاءهم السوائل وريديًّا فغالبًا يكفي إعطاءهم لمدة ساعة إلى أربع ساعات.[58]
النظام الغذائي[عدل]
ينصح باستمرار الرُضع الذين يرضعون طبيعيًا بإكمال الرضاعة، أما من يرضعون تركيبات الرضع بالاستمرار مباشرة بعد الإمهاء بواسطة سوائل التجفاف الفموية.[59] ليس من المهم عادةً إعطاء التركيبات مخففة اللاكتوز أو حتى خالية اللاكتوز،[59] بل يجب أن يتابع الأطفال غذاءهم المُعتاد خلال نوبات الإِسْهال باستثناء الطعام الغني بالسكر البسيط الذي يجب تجنبه.[59] لم يعد ينصح باتباع الحمية قليلة الألياف (الموز والرز وصوص التفاح والخبز المحمص والشاي) لكونها لا تحتوي على مغذياتٍ كافية وليست مفيدةً كالطعام الطبيعي المعتاد.[59]
بيَّن استعمال بعض البكتيريا النافعة فائدةً في تقليل كل من مدة المرض وتكرار التبرز،[60][61] وقد تكون أيضًا مفيدةً في الوقاية وعلاج الإسهال المُرافق للمضادات الحيوية.[62] ولمنتجات اللَّبَن المُخْتَمِر (مثل اللَّبَن الرَّائِب أو الزبادي) منفعة مشابهة.[63] ولقد تبيَّن أنَّ مكملات الزنك فعالةٌ في علاج والوقاية من الإسهال عند الأطفال في البلدان النامية.[64]
مضادات القيء[عدل]
تُساعد مضادات القيء في علاج القُيء عند الأطفال، فقد أظهر أوندانسيترون منفعةً من جرعةٍ واحدةٍ فقط حيث خفف الحاجة للسوائل الوريدية وقلل الحاجة للتداوي بالمستشفى وخفف القُيء أيضًا.[53][65][66][67] كما قد يفيد أيضًا استعمال ميتوكلوبراميد.[67] ولكن من المحتمل أن يكون استعمال أوندانسيترون سببًا في ارتفاع معدلات عودة الأطفال للتداوي في المستشفى،[68] ويمكن استعمال المحضرات الوريدية من أوندانسيترون فمويًا إذا رأى الطبيب منفعةً سريريةً لذلك.[69] وبالرغم من أنَّ ديمينهيدرينات يقلل القُيء لكنه لم يظهر منفعةً علاجية سريريًا.[3]
المضادات الحيوية[عدل]

لا تُستعمل المضادات الحيوية عادةً في التهاب المعدة والأمعاء، لكن ينصح بها عادة إذا كانت الأعراض شديدةً[70] أو إذا عُزِل أو شُك بوجود سببٍ جرثوميّ.[71] إذا كان لابُد من استعمال المضادات الحيوية، فيفضل استعمال الماكروليدات (مثل أزيثرومايسين) عوضًا عن الفلوروكوينولون بسبب معدلات المقاومة الجرثومية المرتفعة تُجاهه.[20] وعادةً ما يسبب استعمال المضادات الحيوية الْتِهاب القَولونِ الغِشائِيّ الكاذِب والذي يُتعامل معه بإيقاف العامل المسبب والعلاج بمترونيدازول أو فانكوميسين.[72] تُعد الشيغيلا نوعًا من مجموع الجراثيم والأوالي التي يسهلُ علاجها[73] وذلك إضافةً للسَّلْمونيلَّة التِّيفِيَّة[74] وأنواع الجِيارْدِيَّة.[36] يُوصى في أنواع الجياردية أو المتحولة الحالة للنُسج باستعمالُ علاج التاينيدازول ويكون مفضلًا على المترونيدازول.[36][75] تُوصي منظمة الصحة العالمية باستعمال المضادات الحيوية في الأطفال الصغار الذين لديهم حمى وإسهالٌ دموي.[3]
مضادات الحركة[عدل]
وُجدَ خطرٌ نظريٌ لمضادات الحركة في إحداث مضاعفاتٍ للمرض، وذلك على الرغم من أنَّ التجربة السريرية أظهرت أنَّ حدوث المضاعفات أمرٌ غير مُحتمل،[43] حيثُ لا يُشجع استخدامها في الأشخاص الذين لديهم إسهالٌ دموي أو إسهالٌ مصحوبٌ بحمى.[76] يُستعمل اللوبيراميد (نظير شبه أفيوني) بشكلٍ شائعٍ في علاج أعراض الإسهال،[77] ولكن لا يُوصى باستعماله في الأطفال، لأنه قد يعبر الحاجز الدموي الدماغي غيرُ المُكتمل مسببًا تسممًا في الأطفال. يُمكن استعمال تحت ساليسيلات البزموت (مركبٌ غير قابلٍ للذوبان، يتكون من بزموت ثلاثي التكافؤ وساليسيلات) في الحالات الطفيفة إلى المتوسطة،[43] ولكن يُوجد احتمالٌ نظريٌ لحدوث التسمم بالساليسيلات.[3]
الوبائية[عدل]


| لا بيانات متوفرة ≤less 500 500–1000 1000–1500 1500–2000 2000–2500 2500–3000 | 3000–3500 3500–4000 4000–4500 4500–5000 5000–6000 ≥6000 |
تُشير التقديرات إلى وجود ملياري حالةٍ من التهاب المعدة والأمعاء في عام 2015، والتي أدت إلى 1.3 مليون حالة وفاة على مستوى العالم.[6][7] يُعتبر الأطفال وأفراد الدول النامية الأكثر تأثرًا بالمرض.[16] حدثت 1.7 مليارُ حالةٍ في الأطفال تحت سن خمس سنواتٍ في عام 2011، والتي أدت إلى 0.7 مليون حالة وفاة،[17] وكانت معظم الوفيات من الدول الفقيرة.[18] كانت أكثر من 450,000 حالة وفاة ناتجةً عن الفيروس العجَلي في الأطفال تحت سن 5 سنوات.[11][78] أظهرت دراسةٌ سعوديةٌ أنَّ حوالي 40.7% من حالات التهاب المعدة والأمعاء الحاد لدى الأطفال دون سن خمس سنواتٍ والتي أُدخلت إلى المستشفيات السعودية في الفترة ما بين 2007-2008 تُعزى إلى عدوًى بالفيروس العَجلي.[79] تتسبب الكوليرا في حوالي 3-5 مليون إصابة وحوالي 100,000 وفاة سنويًا.[31] يُصاب الأطفال تحت سن عامين في الدول النامية بحوالي 6 عداوى أو أكثر سنويًا، والتي تؤدي إلى حدوث التهابٍ خطيرٍ في المعدة والأمعاء.[18] يكون حدوث التهاب المعدة والأمعاء أقل شيوعًا في البالغين، ويرجع ذلك جزئيًا لامتلاكهم مناعةً مُكتسبة.[19]
تَسبب التهاب المعدة والأمعاء في عام 1980 بحوالي 4.6 مليون حالة وفاة في الأطفال، وكانت معظمها في الدول النامية.[72] انخفضت معدلات الوفاة بشكلٍ ملحوظٍ (إلى حوالي 1.5 مليون حالة وفاة سنويًا) بحلول عام 2000، ويُعزى ذلك بشكلٍ كبيرٍ إلى استعمال معالجة الجفاف عن طريق الفم واستخدامها على نطاقٍ واسع.[80] تُعتبر العداوى التي تُسبب التهاب المعدة والأمعاء ثاني أكثر العداوى شيوعًا (بعد الزكام) في الولايات المتحدة، وتؤدي إلى ما بين 200-375 مليون حالة من الإسهال الحاد[18][19] وحوالي 10,000 حالة وفاة سنويًا،[18] ويكون 150-300 حالة من هذه الوفيات من الأطفال الذين تقل أعمارهم عن خمس سنواتٍ.[3]
أُجريت دراسةٌ حول التهاب المعدة والأمعاء بسبب الفيروس العجلي في الأطفال دون سن 5 سنواتٍ في الشرق الأوسط وشمال أفريقيا اعتمادًا على البيانات المتوافرة بين 1999 حتى 2009، حيثُ أظهرت أنَّ نسبة حالات التهاب المعدة والأمعاء بسبب الفيروس العجلي تتراوح ما بين 16-61% سنويًا، وبينت أنَّ أدنى نسبة حدوث (16-23%) كانت في السعودية وتونس ومصر، وأعلى نسبة حدوث في سوريا (61%) وعُمان (50%) والكويت (44%).[81] كما بينت الدراسة أنَّ ذروة المرض في هذه الدُول تكون في فصل الشتاء بين نوفمبر إلى أبريل، وتستثنى مصر من ذلك حيث تبلغ الحالات ذروتها بين يوليو إلى نوفمبر.[81]
التاريخ[عدل]
استُعمل مُصطلح التهاب المعدة والأمعاء (بالإنجليزية: gastroenteritis) للمرة الأولى عام 1825،[82] وقبل هذا الوقت كان يُعرف باسم حمى التيفوئيد (بالإنجليزية: typhoid fever) أو الكوليرا المُمرضة (بالإنجليزية: cholera morbus) وغيرها، كما أُطلق عليه تسمياتٌ عديدة غير خاصةٍ بالمرض (مثل surfeit، وflux، وcolic، وbowel complaint) وغيرها من الأسماء القديمة للإسهال الحاد.[83] كان مُصطلح الكوليرا المُمرضة يُستخدم للإشارة إلى التهاب المعدة والأمعاء بدلًا من الكوليرا على وجه التحديد.[84]
الثقافة والمجتمع[عدل]
يُعد التهاب المعدة والأمعاء السبب الرئيسي لحوالي 3.7 مليون زيارة للأطباء سنويًا في الولايات المتحدة،[3] وحوالي 3 ملايين زيارة للأطباء في فرنسا.[85] يُعتقد أنَّ التهاب المعدة والأمعاء في الولايات المتحدة يؤدي إلى تكاليفٍ تصل إلى 23 مليار دولار أمريكي سنويًا،[86] كما أنَّ الفيروس العجلي لوحده يُكلف حوالي مليار دولار أمريكي سنويًا.[3]
يرتبطُ التهاب المعدة والأمعاء بالعديد من الأسماء العامية الأجنبية، وتتضمن انتقام مونتيزوما (Montezuma's revenge) وديلهي بيلي (Delhi belly) ولا توريستا (la turista) وغيرها.[18] كما لعبت دورًا في العديد من الحملات العسكرية ويُعتقد أنها أصل عبارة (no guts no glory) والتي تعني (لا شجاعة لا مجد) أي أنَّ النجاح والفوز لن يتحقق بدون العمل الجاد والنضال.[18]
الأبحاث[عدل]
يعملُ العلماءُ على تطوير عددٍ من اللقاحات لالتهاب المعدة والأمعاء، فمثلًا، يجري تطوير لقاحاتٍ ضد الشيغيلا والإشريكية القولونية المنتجة للذيفان المعوي (ETEC)، حيثُ تُعد أكثر أنواع البكتيريا شيوعًا في إحداث التهاب المعدة والأمعاء في جميع أنحاء العالم.[87][88]
في الحيوانات[عدل]
تؤدي العديد من مُسببات التهاب المعدة والأمعاء في الإنسان إلى حدوث التهاب المعدة والأمعاء في القطط والكلاب، ومن أهمها العطيفة، والكلوستريديوم العسيرة، والكلوستريديوم الحاطمة والسلمونيلا.[89] قد تسبب العديد من النباتات السامة الأعراض نفسها.[90]
ترتبطُ بعض مُسببات المرض بأنواعٍ معينةٍ من الحيوانات. يحدثُ فيروس كورونا التهاب المعدة والأمعاء الساري (TGEV) في الخنازير مُسببًا إسهالًا وتجفافًا وتقيؤًا.[91] يُعتقد أنَّ هذا الفيروس وصل إلى الخنازير من الطيور البرية، كما لا يُوجد أي علاجٍ متاحٍ له حتى الآن،[92] ولا ينتقل إلى البشر.[93]
الهوامش[عدل]
1. الْتِهاب المَعِدَة والأَمْعاء[ِ 1][ِ 2][ِ 3][ِ 4][ِ 5][ِ 6][ِ 7] أو الالتهاب المعدي المعوي[ِ 5][ِ 6][ِ 7] (بالإنجليزية: Gastroenteritis) ويُسمى أيضًا الإسهال المُعدِ (بالإنجليزية: infectious diarrhea) أو إنفلونزا المعدة[ِ 8] (بالإنجليزية: stomach flu) أو فيروس المعدة (بالإنجليزية: stomach virus) أو النزلة المعوية.[ِ 9]
المراجع[عدل]
بِاللُغة الإنجليزيّة[عدل]
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ Ciccarelli، S؛ Stolfi، I؛ Caramia، G (29 أكتوبر 2013). "Management strategies in the treatment of neonatal and pediatric gastroenteritis". Infection and Drug Resistance. ج. 6: 133–61. DOI:10.2147/IDR.S12718. PMC:3815002. PMID:24194646.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ أ ب ت ث A. Helms، Richard (2006). Textbook of therapeutics : drug and disease management (ط. 8.). Philadelphia [u.a.]: Lippincott Williams & Wilkins. ص. 2003. ISBN:978-0-7817-5734-8. مؤرشف من الأصل في 2017-09-08.
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ ع غ ف ق ك ل م ن هـ و ي أأ Singh، Amandeep (يوليو 2010). "Pediatric Emergency Medicine Practice Acute Gastroenteritis — An Update". Pediatric Emergency Medicine Practice. ج. 7 ع. 7. مؤرشف من الأصل في 2020-04-16.
- ^ أ ب Ferri's Clinical Advisor 2015: 5 Books in 1. Elsevier Health Sciences. 2014. ص. 479. ISBN:978-0-323-08430-7. مؤرشف من الأصل في 2017-09-08.
- ^ Caterino, Jeffrey M.; Kahan, Scott (2003). In a Page: Emergency medicine (بالإنجليزية). Lippincott Williams & Wilkins. p. 293. ISBN:978-1-4051-0357-2. Archived from the original on 2017-09-08.
- ^ أ ب ت GBD 2015 Disease and Injury Incidence and Prevalence، Collaborators. (8 أكتوبر 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. ج. 388 ع. 10053: 1545–1602. DOI:10.1016/S0140-6736(16)31678-6. PMC:5055577. PMID:27733282.
{{استشهاد بدورية محكمة}}:|الأول1=باسم عام (مساعدة)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - ^ أ ب ت GBD 2015 Mortality and Causes of Death، Collaborators. (8 أكتوبر 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. ج. 388 ع. 10053: 1459–1544. DOI:10.1016/s0140-6736(16)31012-1. PMC:5388903. PMID:27733281.
{{استشهاد بدورية محكمة}}:|الأول1=باسم عام (مساعدة)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - ^ محمد مرعشي (2003). معجم مرعشي الطبي الكبير (بالعربية والإنجليزية). بيروت: مكتبة لبنان ناشرون. ص. 103. ISBN:978-9953-33-054-9. OCLC:4771449526. QID:Q98547939.
- ^ أ ب Schlossberg، David (2015). Clinical infectious disease (ط. Second). ص. 334. ISBN:978-1-107-03891-2. مؤرشف من الأصل في 2017-09-08.
- ^ Shors، Teri (2013). The microbial challenge : a public health perspective (ط. 3rd). Burlington, MA: Jones & Bartlett Learning. ص. 457. ISBN:978-1-4496-7333-8. مؤرشف من الأصل في 2017-09-08.
- ^ أ ب ت Tate JE، Burton AH، Boschi-Pinto C، Steele AD، Duque J، Parashar UD (فبراير 2012). "2008 estimate of worldwide rotavirus-associated mortality in children younger than 5 years before the introduction of universal rotavirus vaccination programmes: a systematic review and meta-analysis". The Lancet Infectious Diseases. ج. 12 ع. 2: 136–41. DOI:10.1016/S1473-3099(11)70253-5. PMID:22030330. مؤرشف من الأصل في 2020-03-07.
- ^ Marshall JA، Bruggink LD (أبريل 2011). "The dynamics of norovirus outbreak epidemics: recent insights". International Journal of Environmental Research and Public Health. ج. 8 ع. 4: 1141–9. DOI:10.3390/ijerph8041141. PMC:3118882. PMID:21695033.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Man SM (ديسمبر 2011). "The clinical importance of emerging Campylobacter species". Nature Reviews Gastroenterology & Hepatology. ج. 8 ع. 12: 669–85. DOI:10.1038/nrgastro.2011.191. PMID:22025030.
- ^ أ ب ت ث ج ح خ د ذ Webb، A؛ Starr, M (أبريل 2005). "Acute gastroenteritis in children". Australian Family Physician. ج. 34 ع. 4: 227–31. PMID:15861741.
- ^ Zollner-Schwetz، I؛ Krause، R (أغسطس 2015). "Therapy of acute gastroenteritis: role of antibiotics". Clinical Microbiology and Infection. ج. 21 ع. 8: 744–9. DOI:10.1016/j.cmi.2015.03.002. PMID:25769427.
- ^ أ ب ت ث ج ح خ د ذ ر Webber، Roger (2009). Communicable disease epidemiology and control : a global perspective (ط. 3rd). Wallingford, Oxfordshire: Cabi. ص. 79. ISBN:978-1-84593-504-7. مؤرشف من الأصل في 2015-10-26.
- ^ أ ب Walker، CL؛ Rudan, I؛ Liu, L؛ Nair, H؛ Theodoratou, E؛ Bhutta, ZA؛ O'Brien, KL؛ Campbell, H؛ Black, RE (20 أبريل 2013). "Global burden of childhood pneumonia and diarrhoea". Lancet. ج. 381 ع. 9875: 1405–16. DOI:10.1016/S0140-6736(13)60222-6. PMID:23582727.
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ ع غ ف ق ك Dolin، Raphael؛ Mandell، Gerald L.؛ Bennett، John E.، المحررون (2010). "Chapter 93". Mandell, Douglas, and Bennett's principles and practice of infectious diseases (ط. 7th). Philadelphia: Churchill Livingstone/Elsevier. ISBN:978-0-443-06839-3.
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص Eckardt AJ، Baumgart DC (يناير 2011). "Viral gastroenteritis in adults". Recent Patents on Anti-Infective Drug Discovery. ج. 6 ع. 1: 54–63. DOI:10.2174/157489111794407877. PMID:21210762.
- ^ أ ب ت ث ج ح Galanis، E (11 سبتمبر 2007). "Campylobacter and bacterial gastroenteritis". Canadian Medical Association Journal. ج. 177 ع. 6: 570–1. DOI:10.1503/cmaj.070660. PMC:1963361. PMID:17846438.
- ^ أ ب Meloni، A؛ Locci, D؛ Frau, G؛ Masia, G؛ Nurchi, AM؛ Coppola, RC (أكتوبر 2011). "Epidemiology and prevention of rotavirus infection: an underestimated issue?". Journal of Maternal-Fetal and Neonatal Medicine. ج. 24 ع. Suppl 2: 48–51. DOI:10.3109/14767058.2011.601920. PMID:21749188.
- ^ "Toolkit". DefeatDD. مؤرشف من الأصل في 2012-04-27. اطلع عليه بتاريخ 2012-05-03.
- ^ أ ب ت ث "Management of acute diarrhoea and vomiting due to gastoenteritis in children under 5". National Institute of Clinical Excellence. أبريل 2009. مؤرشف من الأصل في 2009-08-02.
- ^ أ ب ت ث ج ح خ د Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. ص. 830–839. ISBN:978-0-07-148480-0.
- ^ أ ب ت ث Elliott، EJ (6 يناير 2007). "Acute gastroenteritis in children". The BMJ. ج. 334 ع. 7583: 35–40. DOI:10.1136/bmj.39036.406169.80. PMC:1764079. PMID:17204802.
- ^ أ ب ت ث Szajewska، H؛ Dziechciarz, P (يناير 2010). "Gastrointestinal infections in the pediatric population". Current Opinion in Gastroenterology. ج. 26 ع. 1: 36–44. DOI:10.1097/MOG.0b013e328333d799. PMID:19887936.
- ^ Dennehy PH (يناير 2011). "Viral gastroenteritis in children". The Pediatric Infectious Disease Journal. ج. 30 ع. 1: 63–4. DOI:10.1097/INF.0b013e3182059102. PMID:21173676.
- ^ Desselberger U، Huppertz HI (يناير 2011). "Immune responses to rotavirus infection and vaccination and associated correlates of protection". The Journal of Infectious Diseases. ج. 203 ع. 2: 188–95. DOI:10.1093/infdis/jiq031. PMC:3071058. PMID:21288818.
- ^ Ahmed، Sharia M؛ Hall، Aron J؛ Robinson، Anne E؛ Verhoef، Linda؛ Premkumar، Prasanna؛ Parashar، Umesh D؛ Koopmans، Marion؛ Lopman، Benjamin A (أغسطس 2014). "Global prevalence of norovirus in cases of gastroenteritis: a systematic review and meta-analysis". The Lancet Infectious Diseases. ج. 14 ع. 8: 725–30. DOI:10.1016/S1473-3099(14)70767-4. PMID:24981041. مؤرشف من الأصل في 2020-04-03.
- ^ Nyachuba، DG (مايو 2010). "Foodborne illness: is it on the rise?". Nutrition Reviews. ج. 68 ع. 5: 257–69. DOI:10.1111/j.1753-4887.2010.00286.x. PMID:20500787. مؤرشف من الأصل في 2022-03-08.
- ^ أ ب ت Charles، RC؛ Ryan, ET (أكتوبر 2011). "Cholera in the 21st century". Current Opinion in Infectious Diseases. ج. 24 ع. 5: 472–7. DOI:10.1097/QCO.0b013e32834a88af. PMID:21799407.
- ^ Moudgal، V؛ Sobel, JD (فبراير 2012). "Clostridium difficile colitis: a review". Hospital Practice. ج. 40 ع. 1: 139–48. DOI:10.3810/hp.2012.02.954. PMID:22406889.
- ^ Lin، Z؛ Kotler, DP؛ Schlievert, PM؛ Sordillo, EM (مايو 2010). "Staphylococcal enterocolitis: forgotten but not gone?". Digestive Diseases and Sciences. ج. 55 ع. 5: 1200–7. DOI:10.1007/s10620-009-0886-1. PMID:19609675. مؤرشف من الأصل في 2022-03-19.
- ^ أ ب ت "Persistent Travelers' Diarrhea". United States Centers for Disease Control and Prevention. 10 يوليو 2015. مؤرشف من الأصل في 2016-01-03. اطلع عليه بتاريخ 2016-01-09.
Although most cases of travelers' diarrhea are acute and self-limited, a certain percentage of travelers will develop persistent (>14 days) gastrointestinal symptoms ... Parasites as a group are the pathogens most likely to be isolated from patients with persistent diarrhea
- ^ أ ب Leonard، J؛ Marshall, JK؛ Moayyedi, P (سبتمبر 2007). "Systematic review of the risk of enteric infection in patients taking acid suppression". The American Journal of Gastroenterology. ج. 102 ع. 9: 2047–56, quiz 2057. DOI:10.1111/j.1572-0241.2007.01275.x (غير نشط 21 فبراير 2020). PMID:17509031. مؤرشف من الأصل في 2022-03-08.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: وصلة دوي غير نشطة منذ 2020 (link) - ^ أ ب ت ث Escobedo، AA؛ Almirall, P؛ Robertson, LJ؛ Franco, RM؛ Hanevik, K؛ Mørch, K؛ Cimerman, S (أكتوبر 2010). "Giardiasis: the ever-present threat of a neglected disease". Infectious Disorders Drug Targets. ج. 10 ع. 5: 329–48. DOI:10.2174/187152610793180821. PMID:20701575.
- ^ Grimwood، K؛ Forbes, DA (ديسمبر 2009). "Acute and persistent diarrhea". Pediatric Clinics of North America. ج. 56 ع. 6: 1343–61. DOI:10.1016/j.pcl.2009.09.004. PMID:19962025.
- ^ Lawrence، DT؛ Dobmeier, SG؛ Bechtel, LK؛ Holstege, CP (مايو 2007). "Food poisoning". Emergency Medicine Clinics of North America. ج. 25 ع. 2: 357–73, abstract ix. DOI:10.1016/j.emc.2007.02.014. PMID:17482025.
- ^ Skiner HG، Blanchard J، Elixhauser A (سبتمبر 2014). "Trends in Emergency Department Visits, 2006–2011". HCUP Statistical Brief #179. Rockville, MD: Agency for Healthcare Research and Quality. مؤرشف من الأصل في 2014-12-24.
- ^ Shane، Andi L؛ Mody، Rajal K؛ Crump، John A؛ Tarr، Phillip I؛ Steiner، Theodore S؛ Kotloff، Karen؛ Langley، Joanne M؛ Wanke، Christine؛ Warren، Cirle Alcantara؛ Cheng، Allen C؛ Cantey، Joseph؛ Pickering، Larry K (19 أكتوبر 2017). "2017 Infectious Diseases Society of America Clinical Practice Guidelines for the Diagnosis and Management of Infectious Diarrhea". Clinical Infectious Diseases. ج. 65 ع. 12: e45–e80. DOI:10.1093/cid/cix669. PMC:5850553. PMID:29053792.
- ^ Steiner، MJ؛ DeWalt, DA؛ Byerley JS (9 يونيو 2004). "Is this child dehydrated?". JAMA: The Journal of the American Medical Association. ج. 291 ع. 22: 2746–54. DOI:10.1001/jama.291.22.2746. PMID:15187057.
- ^ Freedman، SB؛ Vandermeer، B؛ Milne، A؛ Hartling، L؛ Pediatric Emergency Research Canada Gastroenteritis Study، Group (أبريل 2015). "Diagnosing clinically significant dehydration in children with acute gastroenteritis using noninvasive methods: a meta-analysis". The Journal of Pediatrics. ج. 166 ع. 4: 908–916.e6. DOI:10.1016/j.jpeds.2014.12.029. PMID:25641247.
- ^ أ ب ت Warrell D.A.؛ Cox T.M.؛ Firth J.D.؛ Benz E.J.، المحررون (2003). The Oxford Textbook of Medicine (ط. 4th). Oxford University Press. ISBN:978-0-19-262922-7. مؤرشف من الأصل في 2012-03-21.
- ^ "Viral Gastroenteritis". Center for Disease Control and Prevention. فبراير 2011. مؤرشف من الأصل في 2012-04-24. اطلع عليه بتاريخ 2012-04-16.
- ^ أ ب ت World Health Organization (ديسمبر 2009). "Rotavirus vaccines: an update" (PDF). Weekly Epidemiological Record. ج. 84 ع. 50: 533–540. PMID:20034143. مؤرشف (PDF) من الأصل في 2012-07-09. اطلع عليه بتاريخ 2012-05-10.
- ^ Giaquinto C، Dominiak-Felden G، Van Damme P، Myint TT، Maldonado YA، Spoulou V، Mast TC، Staat MA (يوليو 2011). "Summary of effectiveness and impact of rotavirus vaccination with the oral pentavalent rotavirus vaccine: a systematic review of the experience in industrialized countries". Human Vaccines. ج. 7 ع. 7: 734–748. DOI:10.4161/hv.7.7.15511. PMID:21734466. مؤرشف من الأصل في 2013-02-17. اطلع عليه بتاريخ 2012-05-10.
- ^ Jiang، V؛ Jiang B؛ Tate J؛ Parashar UD؛ Patel MM (يوليو 2010). "Performance of rotavirus vaccines in developed and developing countries". Human Vaccines. ج. 6 ع. 7: 532–542. DOI:10.4161/hv.6.7.11278. PMC:3322519. PMID:20622508. مؤرشف من الأصل في 2013-02-17. اطلع عليه بتاريخ 2012-05-10.
- ^ Patel، MM؛ Steele, D؛ Gentsch, JR؛ Wecker, J؛ Glass, RI؛ Parashar, UD (يناير 2011). "Real-world impact of rotavirus vaccination". The Pediatric Infectious Disease Journal. ج. 30 ع. 1 Suppl: S1–5. DOI:10.1097/INF.0b013e3181fefa1f. PMID:21183833.
- ^ US Center for Disease Control and Prevention (2008). "Delayed onset and diminished magnitude of rotavirus activity—United States, November 2007 – May 2008". Morbidity and Mortality Weekly Report. ج. 57 ع. 25: 697–700. PMID:18583958. مؤرشف من الأصل في 2012-06-08. اطلع عليه بتاريخ 2012-05-03.
- ^ Centers for Disease Control Prevention (CDC) (أكتوبر 2009). "Reduction in rotavirus after vaccine introduction—United States, 2000–2009". Morbidity and Mortality Weekly Report. ج. 58 ع. 41: 1146–9. PMID:19847149. مؤرشف من الأصل في 2009-10-31.
- ^ Tate، JE؛ Cortese, MM؛ Payne, DC؛ Curns, AT؛ Yen, C؛ Esposito, DH؛ Cortes, JE؛ Lopman, BA؛ Patel, MM؛ Gentsch, JR؛ Parashar, UD (يناير 2011). "Uptake, impact, and effectiveness of rotavirus vaccination in the United States: review of the first 3 years of postlicensure data". The Pediatric Infectious Disease Journal. ج. 30 ع. 1 Suppl: S56–60. DOI:10.1097/INF.0b013e3181fefdc0. PMID:21183842.
- ^ Sinclair، D؛ Abba, K؛ Zaman, K؛ Qadri, F؛ Graves, PM (16 مارس 2011). Sinclair، David (المحرر). "Oral vaccines for preventing cholera". Cochrane Database of Systematic Reviews ع. 3: CD008603. DOI:10.1002/14651858.CD008603.pub2. PMC:6532691. PMID:21412922.
- ^ أ ب Fedorowicz، Zbys؛ Jagannath، Vanitha A.؛ Carter، Ben (7 سبتمبر 2011). "Antiemetics for reducing vomiting related to acute gastroenteritis in children and adolescents". Cochrane Database of Systematic Reviews. ج. 130 ع. 9: 270. DOI:10.1002/14651858.CD005506.pub5. ISSN:1469-493X. PMC:6768985. PMID:21901699. مؤرشف من الأصل في 2010-01-10.
- ^ Tytgat GN (2007). "Hyoscine butylbromide: a review of its use in the treatment of abdominal cramping and pain". Drugs. ج. 67 ع. 9: 1343–57. DOI:10.2165/00003495-200767090-00007. PMID:17547475.
- ^ "BestBets: Fluid Treatment of Gastroenteritis in Adults". مؤرشف من الأصل في 2009-02-12.
- ^ Canavan A، Arant BS (أكتوبر 2009). "Diagnosis and management of dehydration in children". American Family Physician. ج. 80 ع. 7: 692–6. PMID:19817339.
- ^ Gregorio، GV؛ Gonzales، ML؛ Dans، LF؛ Martinez، EG (13 ديسمبر 2016). "Polymer-based oral rehydration solution for treating acute watery diarrhoea". Cochrane Database of Systematic Reviews. ج. 12: CD006519. DOI:10.1002/14651858.CD006519.pub3. PMC:5450881. PMID:27959472.
- ^ Toaimah، FH؛ Mohammad، HM (فبراير 2016). "Rapid Intravenous Rehydration Therapy in Children With Acute Gastroenteritis: A Systematic Review". Pediatric Emergency Care. ج. 32 ع. 2: 131–5. DOI:10.1097/pec.0000000000000708. PMID:26835574. مؤرشف من الأصل في 2020-04-16.
- ^ أ ب ت ث King CK، Glass R، Bresee JS، Duggan C (نوفمبر 2003). "Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy". Morbidity and Mortality Weekly Report: Recommendations and Reports. ج. 52 ع. RR-16: 1–16. PMID:14627948. مؤرشف من الأصل في 2014-10-28.
- ^ Allen SJ، Martinez EG، Gregorio GV، Dans LF (2010). Allen SJ (المحرر). "Probiotics for treating acute infectious diarrhoea". Cochrane Database of Systematic Reviews. ج. 11 ع. 11: CD003048. DOI:10.1002/14651858.CD003048.pub3. PMC:6532699. PMID:21069673. مؤرشف من الأصل في 2010-01-10.
- ^ Feizizadeh، S؛ Salehi-Abargouei، A؛ Akbari، V (يوليو 2014). "Efficacy and safety of Saccharomyces boulardii for acute diarrhea". Pediatrics. ج. 134 ع. 1: e176–91. DOI:10.1542/peds.2013-3950. PMID:24958586. مؤرشف من الأصل في 2020-04-22.
- ^ Hempel، S؛ Newberry, SJ؛ Maher, AR؛ Wang, Z؛ Miles, JN؛ Shanman, R؛ Johnsen, B؛ Shekelle, PG (9 مايو 2012). "Probiotics for the prevention and treatment of antibiotic-associated diarrhea: a systematic review and meta-analysis". JAMA: The Journal of the American Medical Association. ج. 307 ع. 18: 1959–69. DOI:10.1001/jama.2012.3507. PMID:22570464.
- ^ Mackway-Jones، Kevin (يونيو 2007). "Does yogurt decrease acute diarrhoeal symptoms in children with acute gastroenteritis?". BestBets. مؤرشف من الأصل في 2009-02-12. اطلع عليه بتاريخ 2020-03-30.
- ^ Telmesani، AM (مايو 2010). "Oral rehydration salts, zinc supplement and rota virus vaccine in the management of childhood acute diarrhea". Journal of Family and Community Medicine. ج. 17 ع. 2: 79–82. DOI:10.4103/1319-1683.71988. PMC:3045093. PMID:21359029.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ DeCamp LR، Byerley JS، Doshi N، Steiner MJ (سبتمبر 2008). "Use of antiemetic agents in acute gastroenteritis: a systematic review and meta-analysis". Archives of Pediatrics & Adolescent Medicine. ج. 162 ع. 9: 858–65. DOI:10.1001/archpedi.162.9.858. PMID:18762604.
- ^ Mehta S، Goldman RD (2006). "Ondansetron for acute gastroenteritis in children". Canadian Family Physician. ج. 52 ع. 11: 1397–8. PMC:1783696. PMID:17279195. مؤرشف من الأصل في 2020-04-16.
- ^ أ ب Fedorowicz، Z؛ Jagannath, VA؛ Carter, B (7 سبتمبر 2011). Fedorowicz، Zbys (المحرر). "Antiemetics for reducing vomiting related to acute gastroenteritis in children and adolescents". Cochrane Database of Systematic Reviews. ج. 9 ع. 9: CD005506. DOI:10.1002/14651858.CD005506.pub5. PMC:6768985. PMID:21901699. مؤرشف من الأصل في 2010-01-10.
- ^ Sturm JJ، Hirsh DA، Schweickert A، Massey R، Simon HK (مايو 2010). "Ondansetron use in the pediatric emergency department and effects on hospitalization and return rates: are we masking alternative diagnoses?". Annals of Emergency Medicine. ج. 55 ع. 5: 415–22. DOI:10.1016/j.annemergmed.2009.11.011. PMID:20031265. مؤرشف من الأصل في 2022-03-08.
- ^ "Ondansetron". Lexi-Comp. مايو 2011. مؤرشف من الأصل في 2012-06-06.
- ^ Traa BS، Walker CL، Munos M، Black RE (أبريل 2010). "Antibiotics for the treatment of dysentery in children". International Journal of Epidemiology. ج. 39 ع. Suppl 1: i70–4. DOI:10.1093/ije/dyq024. PMC:2845863. PMID:20348130.
- ^ Grimwood K، Forbes DA (ديسمبر 2009). "Acute and persistent diarrhea". Pediatric Clinics of North America. ج. 56 ع. 6: 1343–61. DOI:10.1016/j.pcl.2009.09.004. PMID:19962025.
- ^ أ ب Mandell، Gerald L.؛ Bennett، John E.؛ Dolin، Raphael (2004). Mandell's Principles and Practices of Infection Diseases (ط. 6th). Churchill Livingstone. ISBN:978-0-443-06643-6. مؤرشف من الأصل في 2013-10-18. اطلع عليه بتاريخ 2020-04-12.
- ^ Christopher، PR؛ David, KV؛ John, SM؛ Sankarapandian, V (4 أغسطس 2010). Christopher، Prince RH (المحرر). "Antibiotic therapy for Shigella dysentery". Cochrane Database of Systematic Reviews ع. 8: CD006784. DOI:10.1002/14651858.CD006784.pub4. PMC:6532574. PMID:20687081.
- ^ Effa، EE؛ Lassi, ZS؛ Critchley, JA؛ Garner, P؛ Sinclair, D؛ Olliaro, PL؛ Bhutta, ZA (5 أكتوبر 2011). Bhutta، Zulfiqar A (المحرر). "Fluoroquinolones for treating typhoid and paratyphoid fever (enteric fever)". Cochrane Database of Systematic Reviews ع. 10: CD004530. DOI:10.1002/14651858.CD004530.pub4. PMC:6532575. PMID:21975746. مؤرشف من الأصل في 2020-04-16.
- ^ Gonzales، Maria Liza M.؛ Dans، Leonila F.؛ Sio-Aguilar، Juliet (9 يناير 2019). "Antiamoebic drugs for treating amoebic colitis". The Cochrane Database of Systematic Reviews. ج. 1: CD006085. DOI:10.1002/14651858.CD006085.pub3. ISSN:1469-493X. PMC:6326239. PMID:30624763.
- ^ Harrison's Principles of Internal Medicine (ط. 16th). McGraw-Hill. 2005. ISBN:978-0-07-140235-4. مؤرشف من الأصل في 2012-08-04. اطلع عليه بتاريخ 2006-04-22.
- ^ Feldman، Mark؛ Friedman، Lawrence S.؛ Sleisenger، Marvin H. (2002). Sleisenger & Fordtran's Gastrointestinal and Liver Disease (ط. 7th). Saunders. ISBN:978-0-7216-8973-9. مؤرشف من الأصل في 2020-04-16.
- ^ World Health Organization (نوفمبر 2008). "Global networks for surveillance of rotavirus gastroenteritis, 2001–2008" (PDF). Weekly Epidemiological Record. ج. 83 ع. 47: 421–428. PMID:19024780. مؤرشف (PDF) من الأصل في 2012-07-09. اطلع عليه بتاريخ 2012-05-10.
- ^ "Gastroenteritis attributable to rotavirus in hospitalized Saudi Arabian children in the period 2007–2008". Clinical Epidemiology. ج. 7: 129–137. 11 فبراير 2015. DOI:10.2147/CLEP.S69502. PMC:4334312. PMID:25709500. مؤرشف من الأصل في 2020-04-18. اطلع عليه بتاريخ 2020-04-18 – عبر PubMed Central.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Victora CG، Bryce J، Fontaine O، Monasch R (2000). "Reducing deaths from diarrhoea through oral rehydration therapy". Bulletin of the World Health Organization. ج. 78 ع. 10: 1246–55. DOI:10.1590/S0042-96862000001000010 (غير نشط 21 فبراير 2020). PMC:2560623. PMID:11100619.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: وصلة دوي غير نشطة منذ 2020 (link) - ^ أ ب "Burden of rotavirus gastroenteritis in the Middle Eastern and North African pediatric population". BMC infectious diseases. ج. 11: 9. 7 يناير 2011. DOI:10.1186/1471-2334-11-9. PMC:3022719. PMID:21214934. مؤرشف من الأصل في 2020-04-18. اطلع عليه بتاريخ 2020-04-18 – عبر PubMed.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ "Gastroenteritis". قاموس أكسفورد الإنجليزي 2011. مؤرشف من الأصل في 2008-01-11. اطلع عليه بتاريخ 2012-01-15.
- ^ Rudy's List of Archaic Medical Terms نسخة محفوظة 2007-07-09 على موقع واي باك مشين.
- ^ Charles E. Rosenberg (2009). The Cholera Years the United States in 1832, 1849, and 1866. Chicago: University of Chicago Press. ص. 74. ISBN:978-0-226-72676-2. مؤرشف من الأصل في 2015-11-09.
- ^ Flahault، A؛ Hanslik, T (نوفمبر 2010). "[Epidemiology of viral gastroenteritis in France and Europe]". Bulletin de l'Académie Nationale de Médecine. ج. 194 ع. 8: 1415–24, discussion 1424–5. DOI:10.1016/S0001-4079(19)32172-7. PMID:22046706. مؤرشف من الأصل في 2020-03-22.
- ^ Skolnik، Neil S.؛ Albert، Ross H.، المحررون (2008). Essential infectious disease topics for primary care. Totowa, NJ: Humana Press. ص. 66. ISBN:978-1-58829-520-0. مؤرشف من الأصل في 2015-11-28.
- ^ World Health Organization. "Enterotoxigenic Escherichia coli (ETEC)". Diarrhoeal Diseases. مؤرشف من الأصل في 2012-05-15. اطلع عليه بتاريخ 2012-05-03.
- ^ World Health Organization. "Shigellosis". Diarrhoeal Diseases. مؤرشف من الأصل في 2008-12-15. اطلع عليه بتاريخ 2012-05-03.
- ^ Weese، JS (مارس 2011). "Bacterial enteritis in dogs and cats: diagnosis, therapy, and zoonotic potential". Veterinary Clinics of North America: Small Animal Practice. ج. 41 ع. 2: 287–309. DOI:10.1016/j.cvsm.2010.12.005. PMID:21486637.
- ^ Rousseaux، Wanda Haschek, Matthew Wallig, Colin (2009). Fundamentals of toxicologic pathology (ط. 2nd). London: Academic. ص. 182. ISBN:978-0-12-370469-6. مؤرشف من الأصل في 2016-05-07.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ MacLachlan، N. James؛ Dubovi، Edward J.، المحررون (2009). Fenner's veterinary virology (ط. 4th). Amsterdam: Elsevier Academic Press. ص. 399. ISBN:978-0-12-375158-4. مؤرشف من الأصل في 2015-11-25.
- ^ Fox، James G.؛ وآخرون، المحررون (2002). Laboratory animal medicine (ط. 2nd). Amsterdam: Academic Press. ص. 649. ISBN:978-0-12-263951-7. مؤرشف من الأصل في 2015-11-28.
- ^ Zimmerman، Jeffrey؛ Karriker، Locke؛ Ramirez، Alejandro؛ Kent Schwartz؛ Gregory Stevenson (15 مايو 2012). Diseases of Swine (ط. 10th). Chichester, West Sussex: John Wiley & Sons. ص. 504. ISBN:978-0-8138-2267-9. مؤرشف من الأصل في 2015-11-28.
بِاللُغة العربيَّة[عدل]
- ^ حِتّي، يُوسف؛ شفيق الخَطيب، أحمَد (2008). قامُوس حِتّي الطِبي للجَيب. بيروت، لبنان: مكتبة لبنان ناشرون. ص. 168. ISBN:995310235X.
{{استشهاد بكتاب}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة) - ^ "ترجمة (Gastroenteritis) في المعجم الطبي الموحد". مكتبة لبنان ناشرون. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-13.
- ^ "ترجمة (Gastroenteritis) في معجم مرعشي الطبي الكبير". مكتبة لبنان ناشرون. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-13.
- ^ "ترجمة (Gastroenteritis) في القاموس الطبي". مكتبة لبنان ناشرون. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-13.
- ^ أ ب "ترجمة (Gastroenteritis) في المغني الأكبر". مكتبة لبنان ناشرون. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-13.
- ^ أ ب "ترجمة (Gastroenteritis) في قاموس المعاني". قاموس المعاني. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-13.
- ^ أ ب "ترجمة (Gastroenteritis) في موقع القاموس". www.alqamoos.org. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-13.
- ^ موظفو مايو كلينك. "التهاب المعدة والأمعاء الفيروسي (إنفلونزا المعدة)". مايو كلينك. مؤرشف من الأصل في 2020-04-16. اطلع عليه بتاريخ 2020-03-23.
- ^ راغب البسرة، مجاهد (2010). الأمراض المعدية التي تصيب الطفل. بيروت، لبنان: دار الكتب العلمية. ص. 62. ISBN:9782745167019.
{{استشهاد بكتاب}}: الوسيط|تاريخ الوصولبحاجة لـ|مسار=(مساعدة)
وصلات خارجية[عدل]
| التهاب المعدة والأمعاء في المشاريع الشقيقة: | |
| |
- التهاب المعدة والأمعاء على مشروع الدليل المفتوح
- (باللغة الإنجليزية) الإسهال والقيء بسبب التهاب المعدة والأمعاء: التشخيص والتقييم والتعامل مع الحالة في الأطفال الصغار الذين تقل أعمارهم عن 5 أعوام - حسب الإرشادات السريرية المعهد الوطني للصحة وجودة الرعاية (NICE)، صفحة 84.
