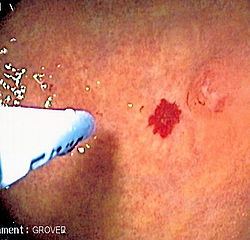
خلل التنسج الوعائي
| خلل التنسج الوعائي | |
|---|---|
| معلومات عامة | |
| الاختصاص | علم الأوعية |
| من أنواع | مرض وعائي، ومرض |
| تعديل مصدري - تعديل | |
خلل التنسج الوعائي (باللاتينية: Angiodysplasia) في طب الجهاز الهضمي هو تشوه في الأوعية الدموية الصغيرة في الأمعاء.[1][2][3] وهو سبب شائع لنزيف الجهاز الهضمي غير المبررة، مما يؤدي لفقر الدم.
الإصابات غالباً ما تكون متعددة، وكثيراً ما تنطوي على الأعور أو القولون الصاعد، على الرغم من أنه يُمكن أن يحدث في أماكن أخرى. قد يكون العلاج مع تدخلات طبية، كتصوير الأوعية والانصمام، والأدوية، أو الجراحة في بعض الأحيان.
العلامات والأعراض[عدل]
مع أن بعض الحالات تتظاهر ببراز زفتي أسود (تغوط أسود)، قد يكون فقدان الدم خفيفًا، ومترافقًا مع ظهور أعراض فقر الدم.
الفيزيولوجيا المرضية[عدل]
يشبه خلل التنسج الوعائي نسيجيًا توسع الشعيرات ويرتبط تطوره بالعمر ودرجة الضغط على جدار الأمعاء،[4] ويمثل آفة تنكسية مكتسبة، ربما تنتج عن تقلص مزمن ومتقطع للقولون يعيق التصريف الوريدي للغشاء المخاطي. تصبح الأوردة أكثر تعرجًا مع مرور الوقت، بينما تتوسع الشعيرات الدموية في الغشاء المخاطي تدريجيًا وتصبح المصرة قبل الشعيرية قاصرة، وعليه يتشكل تشوه شرياني وريدي يمكن تمييزه على شكل حزمة صغيرة من الأوعية المتوسعة.[5][6]
مع أن خلل التنسج الوعائي شائع جدًا غالبًا، إلا أن خطر النزف يزداد بصورة خاصة في اضطرابات التخثر. تمثل متلازمة هايد ارتباطًا كلاسيكيًا (تزامن حدوث تضيق الصمام الأبهري ونزف من خلل التنسج الوعائي)، إذ يحدث فيها حلّ لعامل فون فيليبرانت (في دبليو إف) بسبب إجهاد القص العالي المرافق لتدفق الدم شديد الاضطراب حول الصمام الأبهري. يكون عامل فون فيليبرانت أكثر نشاطًا في أسرة الأوعية الدموية ذات الإجهاد القصي العالي، مثل حالات خلل التنسج الوعائي، علمًا أن نقص عامل فون فيليبرانت يرفع خطر النزف من مثل هذه الآفات.[7]
يجادل واركنتين وآخرون بأن بعض الحالات الأخرى التي تتميز بارتفاع الضغط القصي قد تزيد أيضًا خطر النزف من خلل التنسج الوعائي، بصرف النظر عن وجود تضيق الصمام الأبهري.
التشخيص[عدل]
يعطي اختبار الدم الخفي في البراز قيمة موجبة عندما يكون النزف نشطًا، أما النزف المتقطع قد يعطي قيمًا سالبة في بعض الأحيان.
غالبًا ما يُشخص خلل التنسج الوعائي من طريق التنظير الداخلي، رغم صعوبة اكتشاف الآفات، وذلك إما عبر تنظير القولون أو التنظير الهضمي العلوي (إي جي دي). أسهمت تقنية جديدة تسمى التنظير الداخلي بالكبسولة بإحراز تقدم كبير في التشخيص، خاصة في آفات الأمعاء الدقيقة التي يصعب الوصول إليها باستخدام التنظير الداخلي التقليدي. تتضمن هذه التقنية ابتلاع كبسولة تحتوي كاميرا فيديو وجهاز إرسال لاسلكي، وتُرسل صور الأمعاء الدقيقة إلى جهاز استقبال يرتديه المريض. تبين في الآونة الأخيرة أن تصوير الأوعية المقطعي المحوسب متعدد الأطوار (دون تناول مادة إيجابية التباين فمويًا) يؤدي دورًا واعدًا في تشخيص خلل التنسج الوعائي في الأمعاء الصغيرة والكبيرة، خاصة عندما يرتبط بالنزف النشط.
يمكن أيضًا تشخيص خلل التنسج الوعائي في الأمعاء الدقيقة وعلاجه بالتنظير المعوي ثنائي البالون؛ تقنية تتضمن استخدام كاميرا تنظيرية وأنبوب طويل، وكلاهما مزود ببالونات، تسمح بإظهار الأمعاء على شكل طيات يراها الطبيب بالكاميرا.[8]
في حال سلبية نتائج التنظير الداخلي مع الشكوك السريرية القوية بوجود خلل تنسج وعائي، يصبح تصوير الأوعية المساريقي الانتقائي ضروريًا في بعض الأحيان، علمًا أنه يسمح بالتدخل علاجيًا في وقت الإجراء. يمثل التصوير الومضاني باستخدام الكريات الحمراء الموسومة بواسم مشع بديلًا للإجراء السابق؛ توضح هذه الطريقة موقع النزف على كاميرا أشعة غاما، لكن لا يقدم خيارًا مفيدًا ما لم يكن النزيف مستمرًا وكبيرًا.[9]
المراجع[عدل]
- ^ "معلومات عن خلل التنسج الوعائي على موقع l.academicdirect.org". l.academicdirect.org. مؤرشف من الأصل في 2019-12-16.
- ^ Metathesaurus&code=C0085411 "معلومات عن خلل التنسج الوعائي على موقع ncim-stage.nci.nih.gov". ncim-stage.nci.nih.gov. مؤرشف من Metathesaurus&code=C0085411 الأصل في 2019-12-18.
{{استشهاد ويب}}: تحقق من قيمة|مسار أرشيف=(مساعدة) وتحقق من قيمة|مسار=(مساعدة) - ^ "معلومات عن خلل التنسج الوعائي على موقع apps.who.int". apps.who.int. مؤرشف من الأصل في 2018-11-05.
- ^ Warkentin TE، Moore JC، Anand SS، Lonn EM، Morgan DG (2003). "Gastrointestinal bleeding, angiodysplasia, cardiovascular disease, and acquired von Willebrand syndrome". Transfusion Medicine Reviews. ج. 17 ع. 4: 272–86. DOI:10.1016/S0887-7963(03)00037-3. PMID:14571395.
- ^ Jovino، R.؛ Pontecorvo، C.؛ Pesce، G.؛ Jovino، P. (فبراير 1989). "[Angiodysplasia of the colon]". Minerva Chir. ج. 44 ع. 4: 633–5. PMID:2654735.
- ^ Festa، V.؛ Garrone، C.؛ Simone، P.؛ Morino، M.؛ Toppino، M.؛ Miglietta، C.؛ Casassa Vigna، M. (مايو 1989). "[Angiodysplasia of the colon]". Minerva Chir. ج. 44 ع. 9: 1389–93. PMID:2668797.
- ^ Obscure gastrointestinal bleeding and calcific aortic stenosis (Heyde's syndrome) نسخة محفوظة 25 أكتوبر 2021 على موقع واي باك مشين.
- ^ Neumann H، Mönkemüller K، Malfertheiner P (2007). "Obscure overt GI bleeding secondary to angiodysplasias at the hepaticojejunostomy diagnosed and successfully treated with double-balloon enteroscopy". Gastrointest Endosc. ج. 67 ع. 3: 563–5. DOI:10.1016/j.gie.2007.06.051. PMID:17981272.
- ^ Mitchell SH، Schaefer DC، Dubagunta S (2004). "A new view of occult and obscure gastrointestinal bleeding". Am Fam Physician. ج. 69 ع. 4: 875–81. PMID:14989574. مؤرشف من الأصل في 2018-08-04.
| في كومنز صور وملفات عن: خلل التنسج الوعائي |