متشاخسة
المتشاخسة | |
|---|---|
متشاخسة بسيطة
| |
| المرتبة التصنيفية | جنس |
| التصنيف العلمي | |
| المملكة: | حيوان |
| الشعبة: | ديدان اسطوانية |
| الطائفة: | Secernentea |
| الرتبة: | صفريات |
| الفصيلة: | المتشاخسات |
| الجنس: | المتشاخسة (كارل رودولفي 1809)[تحقق من المصدر] |
| الاسم العلمي | |
| Anisakis[1] Félix Dujardin ، 1845 |
|
| Species | |
| A. pegreffii A. physeteris |
|
| تعديل مصدري - تعديل | |
المتشاخسة[2] (بالإنجليزية: Anisakis) هو جنس من الديدان الأسطوانية لها دورة حياة تنطوي على الأسماك والثدييات البحرية،[3] وهي معدية للإنسان وتسبب داء المتشاخسات. والأشخاص الذين ينتجون الجلوبيولين المناعي هـ ردا على هذا الطفيلي قد يحدث لديهم في وقت لاحق رد فعل تحسسي، بما في ذلك الحساسية المفرطة، وذلك بعد تناول الأسماك المصابة بأنواع المتشاخسة.
أصل الكلمة
[عدل]تم تعريف جنس المتشاخسة في عام 1845[4] من قِبَل فيليكس دوجاردن كخلايا فرعية من جنس الأسكارس. ولم يذكر دوجاردن أصل الكلمة، لكنه ذكر أن الجنس الفرعي شمل الأنواع التي يكون لدى الذكور فيها شويكات غير متساوية الطول؛ لذا يستند اسم Anisakis على anis (بمعنى مختلف) وakis (بمعنى شوكة).
دورة الحياة
[عدل]
أنواع المتشاخسة لها دورات حياة معقدة تمر عبر عدد من المضيفين خلال حياتهم. ويفقس البيض في مياه البحر، حيث تؤكل اليرقات بواسطة القشريات، وخاصة الكريليات، ثم تؤكل القشريات لاحقا من قِبَل الأسماك أو الحبار، وتحفر الديدان الخيطية في جدار الأمعاء وتُكوّن كيسة حولها كطبقة واقية تكون عادة على السطح الخارجي للأعضاء الحشوية، وأحيانا في العضلات أو تحت الجلد. وتكتمل دورة الحياة عندما تؤكل الأسماك المصابة من قِبَل الثدييات البحرية، مثل الحوت ، وزعنفيات الأقدام، وأسد البحر، والدلفين، والحيوانات الأخرى مثل الطيور البحرية، وأسماك القرش. وتخرج الديدان الخيطية من الكيسة إلى الأمعاء تتغذى وتنمو وتضع البيض في مياه البحر في فضلات المضيف. وبما أن أمعاء الثدييات البحرية تشبه إلى حد كبير في وظيفتها أمعاء الإنسان، فإن أنواع المتشاخسات قادرة على إصابة البشر الذين يأكلون السمك النيء أو غير المطبوخ جيدا.
وازداد التنوع المعروف لجنس المتشاخسات بشكل كبير خلال العشرين سنة الماضية مع ظهور التقنيات الوراثية الحديثة في تصنيف الأنواع.[5] وقد تم اكتشاف أن كل نوع من أنواع الكائنات الحية المستضيفة لها «أنواع من الأخوة» البيوكيميائية والكيميائية التي يمكن التعرف عليها من المتشاخسة وهي معزولة استنساخيا. وقد سمحت هذه النتيجة باستخدام نسبة الأنواع المختلفة من الأخوة في الأسماك كمؤشر للهوية السكانية في المخزون السمكي.
شكل المتشاخسة
[عدل]
تشترك المتشاخسة في السمات المشتركة لجميع الديدان الخيطية من حيث الجسم الدودي الشكل المستدير في المقطع العرضي والغير مُجزّأ. ويقل تجويف الجسم إلى تجويف بطني ضيق كاذب. ويقع الفم في الأمامي تحيط به زوائد تستخدم في التغذية والإحساس مع فتحة شرج من الخلف. وتفرز الظهارة الحرشفية طبقات متعددة لحماية الجسم من الأحماض الهضمية.
وكما هو الحال مع جميع الطفيليات ذات دورة الحياة المعقدة، التي تتضمن عددًا من المضيفات، تختلف تفاصيل الشكل وفقًا لمرحلة المضيف ودورة الحياة. وفي المرحلة التي تصاب فيها الأسماك، تكون المتشاخسة على شكل «لفائف» مميزة، يبلغ طولها حوالي 2 سم عند فردها، وتكون في المضيف النهائي أطول وأكثر سمكًا وأكثر قوة؛ للتعامل مع البيئة الخطرة في أمعاء الثدييات.
الآثار الصحية
[عدل]تشكل المتشاخسات خطرا على صحة الإنسان من خلال العدوى المعوية بالديدان من تناول الأسماك غير المجهزة، ومن خلال تفاعلات الحساسية للمواد الكيميائية التي تركتها الديدان في لحم السمك.[6]
داء المتشاخسات
[عدل]| داء المتشاخسات | |
|---|---|
| تعديل مصدري - تعديل |
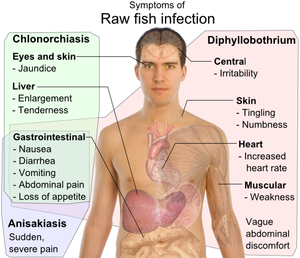
داء المتشاخسات هو عدوى طفيلية تصيب الجهاز الهضمي للبشر تنجم عن استهلاك المأكولات البحرية النيئة أو غير المطبوخة جيدا، التي تحتوي على يرقات النيماتودا المتشاخسة. وتم الإبلاغ عن أول حالة بشرية مصابة بداء المتشاخسات في هولندا من قِبَل فان ثيل، الذي وصف وجود دودة بحرية في مريض يعاني من آلام حادة في البطن،[12] وكثيرا ما يتم الإبلاغ عنها في مناطق من العالم، حيث يتم استهلاك الأسماك النيئة أو المملحة. والمناطق ذات أعلى معدل انتشار هي الدول الاسكندنافية (من أكباد القد)، واليابان (بعد تناول الساشيمي)، وهولندا (عن طريق تناول سمك الرنجة المخمّر)، وأسبانيا (من أكل الأنشوجة)، وساحل أمريكا الجنوبية على طول المحيط الهادئ، بينما تواتر الإصابة في الولايات المتحدة غير معروف؛ لأنه لا يتم الإبلاغ عن المرض، وقد يكون غير مكتشف أو يتم الخلط بينه وبين أمراض أخرى. وتم التعرف على داء المتشاخسات لأول مرة في الستينيات. وخلال السبعينيات، تم الإبلاغ عن حوالي 10 حالات في السنة، وربما يكون التواتر أعلى من ذلك بكثير؛ بسبب تحضير أطباق السمك النيئة أو غير المطبوخة جيدا. وفي اليابان، يتم الإبلاغ عن أكثر من 1000 حالة سنويًا،[13] وقد أدى تطوير أدوات تشخيصية أفضل وزيادة الوعي إلى مزيد من التقارير المتكررة عن داء المتشاخسات.
ففي غضون بضع ساعات من تناول الأسماك، تحاول الدودة الطفيلية أن تختبئ خلال جدار الأمعاء، ولكن بما أنها لا تستطيع اختراقها، فإنها تصبح عالقة وتموت. ويتسبب وجود الطفيل في استجابة مناعية من الجسم، حيث تحيط الخلايا المناعية بالديدان، وتشكل بنية شبيهة بالكرة يمكنها أن تسد الجهاز الهضمي، مما يتسبب في آلام شديدة في البطن وسوء التغذية والقيء. وفي بعض الأحيان، يتم ارتجاع اليرقات. وإذا مرت اليرقات إلى الأمعاء، فقد تحدث استجابة حبيبية يوزينية شديدة بعد أسبوع إلى أسبوعين من الإصابة، مما يسبب أعراض تحاكي داء كرون.[14]
ويمكن إجراء التشخيص عن طريق فحص المعدة بالمنظار، حيث يتم رصد وإزالة اليرقات التي يبلغ طولها 2 سم بشكل مرئي، أو عن طريق فحص الأنسجة النسيجية في الخزعة أو أثناء الجراحة.
وإن زيادة وعي المستهلك والمنتجين بوجود الديدان المتشاخسة في الأسماك هي إستراتيجية وقاية حاسمة وفعالة. ويمكن الوقاية من داء المتشاخسات بسهولة عن طريق الطهو الكافي عند درجات حرارة تزيد عن 60 درجة مئوية أو درجة التجمد. وتوصي إدارة الأغذية والأدوية بتجميد جميع المحار والأسماك المعدة للاستهلاك الخام إلى 35 درجة مئوية أو أقل لمدة 15 ساعة أو تجميدها بانتظام إلى 20 درجة مئوية أو أقل لمدة سبعة أيام.[13] ولن يؤدي التمليح والنقع في الخل بالضرورة إلى قتل الطفيليات، كما هو الحال في إيطاليا حيث يرجع ثلثي الحالات إلى تناول الأنشوجة المنقوعة في الليمون أو الخل.[15] ومن المعتقد أن البشر أكثر عرضة لخطر الإصابة بداء المتشاخسات من أكل الأسماك البرية بدلا من الأسماك المستزرعة. وتتطلب العديد من البلدان تجميد جميع أنواع الأسماك ذات المخاطر المحتملة المخصصة للاستهلاك الخام قبل استخدامها لقتل الطفيليات. وقد أدى تجميد الرنجة في هولندا إلى القضاء على داء المتشاخسات البشري.[16]
ردود الفعل التحسسية
[عدل]حتى عندما يتم طهي السمك بشكل كامل، فإن يرقات المتشاخسة تشكل خطرًا على صحة الإنسان، حيث تطلق المتشاخسات (والأنواع ذات الصلة مثل الدودة الخيطية والدودة القشرية) عددًا من المواد الكيميائية الحيوية في الأنسجة المحيطة عندما تصيب الأسماك. وكثيرا ما تستهلك كلها بطريق الخطأ داخل شرائح من السمك.

وقد تحدث المظاهر التحسسية الحادة، مثل الشرى والتأق مع أو بدون أعراض مصاحبة من الجهاز الهضمي. وأدى تواتر أعراض الحساسية المرتبطة بابتلاع الأسماك إلى مفهوم داء المتشاخسات المعدي التحسسي، وهو تفاعل معمم بشكل عام من خلال الغلوبيولين المناعي هـ، وقد لوحظ وجود حساسية في عمال معالجة الأسماك، بما في ذلك الربو والتهاب الملتحمة والتهاب الجلد التماسي.[12] ويتم تحديد الحساسية والتحسس عن طريق اختبار وخز الجلد والكشف عن الأجسام المضادة المحددة ضد المتشاخسة.[17] ويشار إلى فرط الحساسية من خلال الارتفاع السريع في مستويات الغلوبيولين المناعي هـ في الأيام الأولى بعد استهلاك الأسماك المصابة.[12] وأظهرت مراجعة أجريت عام 2018 للحالات في فرنسا أن حالات الحساسية كانت أكثر شيوعًا، على الرغم من أن عدد الإصابات بداء المتشاخسات البشرية كان يتناقص.[18]
العلاج
[عدل]يكون البشر مضيفًا مميتا للدودة، فلا يمكن ليرقات المتشاخسة البقاء على قيد الحياة في البشر، وتموت في نهاية المطاف. وفي بعض الحالات، تشفى العدوى مع علاج الأعراض فقط.[19] وفي حالات أخرى، يمكن أن تؤدي العدوى إلى انسداد الأمعاء الدقيقة، والتي قد تتطلب الجراحة،[20] على الرغم من أن العلاج بالألبيندازول وحده (مع تجنب الجراحة) قد تم بنجاح، وقد يحدث أيضا ثقب للأمعاء (وهي حالة طارئة).[21]
الحدوث
[عدل]يرقات متشاخسات هي طفيليات شائعة في الأسماك البحرية (مثل السلمون والسردين)، ويمكن أيضا أن توجد في الحبار. وفي المقابل، لا توجد في أسماك المياه ذات الملوحة المنخفضة، وذلك بسبب المتطلبات الفسيولوجية للكريل، والتي تشارك في إتمام دورة حياة الدودة، كما أنها غير شائعة في المناطق التي تكون فيها الحوتيات نادرة، مثل جنوب بحر الشمال.[22]
وتشمل بعض الكائنات المضيفة النادرة ليرقات المتشاخسة في نصف الكرة الجنوبي: الطيور البحرية وأسماك القرش.[23]
مراجع
[عدل]- ^ ا ب Félix Dujardin (1845), Histoire naturelle des helminthes ou vers intestinaux (بالفرنسية), Paris: Librairie encyclopédique de Roret, p. 151, DOI:10.5962/BHL.TITLE.10123, OCLC:7987902, QID:Q51375824
- ^ Al-Qamoos القاموس | English Arabic dictionary / قاموس إنجليزي عربي نسخة محفوظة 5 ديسمبر 2018 على موقع واي باك مشين.
- ^ Berger SA, Marr JS (2006). Human Parasitic Diseases Sourcebook. Jones and Bartlett Publishers: Sudbury, Massachusetts
- ^ Dujardin F. (1845). Histoire naturelle des helminthes ou vers intestinaux. xvi, 654+15 pp. (Anisakis: p. 220)
 نسخة محفوظة 06 أبريل 2016 على موقع واي باك مشين.
نسخة محفوظة 06 أبريل 2016 على موقع واي باك مشين.
- ^ Mattiucci، S.؛ Nascetti، G. (2006). "Molecular systematics, phylogeny and ecology of anisakid nematodes of the genus Anisakis Dujardin, 1845: an update". Parasite. ج. 13 ع. 2: 99–113. DOI:10.1051/parasite/2006132099. ISSN:1252-607X. PMID:16800118. مؤرشف من الأصل في 2019-10-14.

- ^ Amato Neto V، Amato JG، Amato VS (2007). "Probable recognition of human anisakiasis in Brazil". Rev. Inst. Med. Trop. Sao Paulo. ج. 49 ع. 4: 261–62. DOI:10.1590/s0036-46652007000400013. PMID:17823758. مؤرشف من الأصل في 2010-01-10.
- ^ WaiSays: "About Consuming Raw Fish" Retrieved on April 14, 2009 نسخة محفوظة 19 أبريل 2018 على موقع واي باك مشين.
- ^ For Chlonorchiasis: Public Health Agency of Canada > Clonorchis sinensis – Material Safety Data Sheets (MSDS) Retrieved on April 14, 2009 نسخة محفوظة 06 ديسمبر 2010 على موقع واي باك مشين.
- ^ For Anisakiasis: WrongDiagnosis: "Symptoms of Anisakiasis" نسخة محفوظة 28 سبتمبر 2021 على موقع واي باك مشين.Retrieved on April 14, 2009 "نسخة مؤرشفة". مؤرشف من الأصل في 2020-02-16. اطلع عليه بتاريخ 2020-10-31.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ For Diphyllobothrium: MedlinePlus > "Diphyllobothriasis" Updated by: Arnold L. Lentnek, MD. Retrieved on April 14, 2009 نسخة محفوظة 04 يوليو 2016 على موقع واي باك مشين.
- ^ For symptoms of diphyllobothrium due to vitamin B12-deficiency University of Maryland Medical Center > "Megaloblastic (Pernicious) Anemia" Retrieved on April 14, 2009 [وصلة مكسورة] نسخة محفوظة 26 نوفمبر 2011 على موقع واي باك مشين.
- ^ ا ب ج Audicana، Maria Teresa؛ Kennedy، MW (2008). "Anisakis Simplex: From Obscure Infectious Worm to Inducer of Immune Hypersensitivity". Clinical Microbiology Reviews. ج. 21 ع. 2: 360–79. DOI:10.1128/CMR.00012-07. PMC:2292572. PMID:18400801.
- ^ ا ب Bad Bug Book: Foodborne Pathogens Microorganisms and Natural Toxins Handbook, 2nd edition Food and Drug Administration. نسخة محفوظة 11 نوفمبر 2018 على موقع واي باك مشين.
- ^ Montalto، M.؛ Miele، L.؛ Marcheggiano، A.؛ Santoro، L.؛ Curigliano، V.؛ Vastola، M.؛ Gasbarrini، G. (يناير 2005). "Anisakis infestation: a case of acute abdomen mimicking Crohn's disease and eosinophilic gastroenteritis". Digestive and Liver Disease. ج. 37 ع. 1: 62–64. DOI:10.1016/j.dld.2004.05.014. ISSN:1590-8658. PMID:15702862.
- ^ Guardone، Lisa؛ Armani، Andrea؛ Nucera، Daniele؛ Costanzo، Francesco؛ Mattiucci، Simonetta؛ Bruschi، Fabrizio (2018). "Human anisakiasis in Italy: a retrospective epidemiological study over two decades". Parasite. ج. 25: 41. DOI:10.1051/parasite/2018034. ISSN:1776-1042. PMID:30058531. مؤرشف من الأصل في 2019-12-13.

- ^ John، David T.؛ William Petri (2006). Markell and Voge's Medical Parasitology. St. Louis: Saunders. ص. 267–70. ISBN:0-7216-7634-0.
- ^ Nieuwenhuizen، N؛ Lopata، AL؛ Jeebhay، MF؛ Herbert، DR؛ Robins، TG؛ Brombacher، F (2003). "Exposure to the Fish Parasite Anisakis Causes Allergic Airway Hyperreactivity and Dermatitis". The Journal of Allergy and Clinical Immunology. ج. 117 ع. 5: 1098–105. DOI:10.1016/j.jaci.2005.12.1357. PMID:16675338.
- ^ Yera، Hélène؛ Fréalle، Émilie؛ Dutoit، Emmanuel؛ Dupouy-Camet، Jean (2018). "A national retrospective survey of anisakidosis in France (2010-2014): decreasing incidence, female predominance, and emerging allergic potential". Parasite. ج. 25: 23. DOI:10.1051/parasite/2018016. ISSN:1776-1042. PMID:29637891. مؤرشف من الأصل في 2019-12-13.

- ^ Nakaji K (2009). "Enteric anisakiasis which improved with conservative treatment". Intern. Med. ج. 48 ع. 7: 573. DOI:10.2169/internalmedicine.48.1905. PMID:19336962. مؤرشف من الأصل في 2019-12-13.
- ^ Sugita S، Sasaki A، Shiraishi N، Kitano S (أبريل 2008). "Laparoscopic treatment for a case of ileal anisakiasis". Surg Laparosc Endosc Percutan Tech. ج. 18 ع. 2: 216–18. DOI:10.1097/SLE.0b013e318166145c. PMID:18427347. مؤرشف من الأصل في 2012-05-28.
- ^ Pacios، Enrique؛ Arias‐diaz، Javier؛ Zuloaga، Jaime؛ Gonzalez‐armengol، Juan؛ Villarroel، Pedro؛ Balibrea، Jose L. (2005). "Albendazole for the Treatment of Anisakiasis Ileus". Clinical Infectious Diseases. ج. 41 ع. 12: 1825–26. DOI:10.1086/498309. PMID:16288416.
- ^ Grabda، Jadwiga (1976). "Studies on the life cycle and morphogenesis of Anisakis simplex (Rudolphi, 1809) (Nematoda: Anisakidae) cultured in vitro". Acta Ichthyologica et Piscatoria. ج. 06 ع. 1: 119–141. DOI:10.3750/AIP1976.06.1.08. ISSN:0137-1592.

- ^ Shamsi، Shokoofeh؛ Briand، Marine J.؛ Justine، Jean-Lou (2017). "Occurrence of Anisakis (Nematoda: Anisakidae) larvae in unusual hosts in Southern hemisphere". Parasitology International. ج. 66 ع. 6: 837–840. DOI:10.1016/j.parint.2017.08.002. ISSN:1383-5769.
روابط خارجية
[عدل]| Anisakis في المشاريع الشقيقة: | |
| |