فقر الدم الخبيث
| فقر الدم الخبيث | |
|---|---|
| Pernicious anemia | |
 صورة مجهرية توضح تضخم الخلايا العقيدية الشبيهة بالكروموجرين، كما يتضح من التلوين المناعي للكروموجرانين A في جسم المعدة. الخلايا الجدارية ليست ظاهرة بسهولة. هذه التغييرات تتماشى مع التهاب المعدة الضموري الحؤول المناعي، وهو ارتباط نسيجي لفقر الدم الناجم عن عوز فيتامين بي12.
| |
| تسميات أخرى | فقر الدم الناجم عن عوز فيتامين بي12، فقر الدم الوبيل، فقر دم بريمر،[1] فقر دم أديسون،[2] فقر دم بريمر–أديسون[3] |
| معلومات عامة | |
| الاختصاص | علم الدم |
| من أنواع | فقر الدم التغذوي، وفاقة غذائية، ومرض |
| الأسباب | |
| الأسباب | لا يوجد ما يكفي من العامل الجوهري[4] |
| المظهر السريري | |
| البداية المعتادة | في أي عمر، خاصة أولئك الذين تزيد أعمارهم عن 60 عاما[1] |
| الأعراض | شعور بالتعب، ضيق التنفس، شحوب الجلد، خدر في اليدين والقدمين، ضعف المنعكس، ارتباك[5] |
| الإدارة | |
| التشخيص | فحص دم، فحص نخاع العظم[6] |
| العلاج | حقن فيتامين بي12[1] |
| أدوية | |
| المآل | العيش بحياة طبيعية مع العلاج[7] |
| الوبائيات | |
| انتشار المرض | 1 لكل 1000 شخص[8] |
| التاريخ | |
| سُمي باسم | توماس أديسون |
| تعديل مصدري - تعديل | |
فقر الدم الخبيث (بالإنجليزية: Pernicious anemia)، هو مرض لا ينتج فيه ما يكفي من خلايا الدم الحمراء بسبب نقص فيتامين بي12.[4] أولئك المصابون عادة ما قد تكون لديهم بداية تدريجية.[4] الأعراض الأولية الأكثر شيوعا تشمل الشعور بالتعب والضعف.[5] قد تشمل الأعراض الأخرى ضيق التنفس، شعور بالأغماء، لسان مؤلم، شحوب البشرة، ألم الصدر، الغثيان والقيء، فقدان الشهية، حرقة الفؤاد، خدر اليدين والقدمين، صعوبة المشي، فقدان الذاكرة، ضعف العضلات، ضعف المنعكس، رؤية غير واضحة، الاكتئاب، الارتباك، والذهان.[5] بدون علاج، قد تصبح بعض هذه المشاكل دائمة.[4]
يشير فقر الدم الخبيث إلى نوع من فقر الدم الناجم عن نقص فيتامين بي12 الناتج عن نقص العامل الجوهري.[4] يرجع نقص العامل الجوهري بشكل شائع إلى هجوم المناعة الذاتية على الخلايا التي تخلقه في المعدة.[9] يمكن أن يحدث أيضا بعد الاستئصال الجراحي لكل أو جزء من المعدة أو الأمعاء الدقيقة، من اضطراب وراثي، أو من أمراض تلحق الضرر ببطانة المعدة.[9] عند الاشتباه في ذلك، يتم التشخيص عن طريق اختبارات الدم في البداية تعداد الدم الكامل، وأحيانا، اختبارات نخاع العظام.[6] قد تظهر اختبارات الدم عددا أقل من خلايا الدم الحمراء ولكن بحجم أكبر، عددا منخفضا من خلايا الدم الحمراء الشابة، مستويات منخفضة من فيتامين بي12، وأجساما مضادة للعامل الجوهري.[6] التشخيص ليس واضحا دائما ويمكن أن يكون صعبا.[10]
نظرا لأن فقر الدم الخبيث يرجع إلى نقص العامل الجوهري، فلا يمكن الوقاية منه.[11] يمكن علاج فقر الدم الخبيث بالحقن العضلي من مكملات فيتامين بي12.[12][13] إذا كانت الأعراض خطيرة، يوصى عادة بالحقن المتواتر في البداية.[12] لا توجد دراسات كافية عن ما أن الحبوب فعالة في تحسين الأعراض أو القضاء عليها.[14] في كثير من الأحيان، يكون العلاج مدى الحياة.[7]
فقر الدم الخبيث هو السبب الأكثر شيوعا لنقص فيتامين بي12 الواضح سريريا في جميع أنحاء العالم.[15] يحدث فقر الدم الخبيث الناتج عن مشاكل المناعة الذاتية في حوالي شخص واحد لكل 1000 شخص في الولايات المتحدة.[1] من بين أولئك الذين تزيد أعمارهم عن 60 عاما، يعاني حوالي 2% من هذه الحالة.[1] ما يصل من 50٪ إلى 20٪ من فقر الدم الناجم عن نقص فيتامين بي12 لدى البالغين ناتج عن فقر الدم الخبيث.[1] يصيب بشكل أكثر شيوعا الأشخاص المنحدرين من أصل شمال أوروبي.[2] ويصيب النساء أكثر من الرجال.[16] مع العلاج المناسب، يعيش معظم الناس حياة طبيعية.[4] نظرا لارتفاع خطر الإصابة بسرطان المعدة، يجب فحص المصابين بفقر الدم الخبيث بانتظام للتحقق من ذلك.[7] أول وصف واضح كان بواسطة توماس أديسون في عام 1849.[17][18] مصطلح «خبيث» يعني «مميت»، ولا زال هذا المصطلح قيد الاستخدام لأنه قبل توفر العلاج، كان المرض قاتلا في كثير من الأحيان.[4][19]
الأعراض[عدل]

غالبا ما يكون ظهور فقر الدم الخبيث بطيئا، ويمكن أن يسبب ضررا خبيثا وغير ملحوظا. إذا لم يتم علاجه، يمكن أن يؤدي إلى مضاعفات عصبية، وفي الحالات الخطيرة، الوفاة.[20] قد تكون البداية غامضة وبطيئة ويمكن الخلط بين المرض وحالات أخرى، وقد يكون هناك عدد قليل إلى العديد من الأعراض بدون فقر الدم.[21] في البداية قد لا تحدث أعراض واضحة، لكن مع مرور الوقت، شعور بالتعب، ضعف، شعور بالأغماء، دوخة، صداع، سرعة أو عدم أنتظام ضربات القلب، ضيق التنفس، ضعف القدرة على بذل مجهود، ألم الصدر، شحوب أو أصفرار الجلد، برودة اليدين والقدمين، كدمات أو نزيف سهل، أنخفاض ضغط الدم، حمى منخفضة الدرجة، رعاش، عدم تحمل البرد، ألم اللسان، انزعاج المعدة، الغثيان والقيء، فقدان الشهية، فقدان الوزن، الإسهال، الإمساك، آلام المفاصل الشديدة، الشعور بالأحاسيس غير الطبيعية بما في ذلك الخدر والوخز في أصابع اليدين والقدمين (دبابيس وإبر)، وطنين الأذن، قد تحدث.[22][23][24][25][26] بالرغم من ذلك، قد يظهر فقر الدم مع عدد من الأعراض الشائعة الأخرى مثل تساقط الشعر وضعفه، الشيب المبكر،[23] تقرحات الفم، نزيف اللثة،[23] التهاب زوايا الشفاة، مظهر مرهق مع شفتين متششقه ودوائر مظلمة حول العينين، وكذلك أظافر هشة.[26]
فقر الدم الخبيث الأكثر خطورة يمكن أن يؤدي إلى تلف الخلايا العصبية.[23] قد يؤدي ذلك إلى فقد الحس، صعوبة استقبال الحس العميق، ألم الأعصاب، المشي غير المستقر، ضعف التوازن، ضياع الإحساس في القدمين، ضعف العضلات، عدم وضوح الرؤية (إما بسبب اعتلال الشبكية[27] أو الاعتلال العصبي البصري[28])، تغييرات في المنعكس، صعوبة التبول، مشاكل الخصوبة، ضعف التذوق والشم، فقدان الذاكرة، انخفاض مستوى الوعي، الاكتئاب، الهيجان، الارتباك، تغييرات المزاج، ضعف الإدراك، القلق، الخراقة، الذهان، وفي النهاية، الخرف.[22][23][29][30][31] قد يؤدي فقر الدم أيضا إلى نفخة قلبية و/أو ضغط دم متقلب (منخفض أو مرتفع).[23] قد يكون النقص موجودا أيضا مع اضطرابات الغدة الدرقية.[23] في الحالات الشديدة، قد يسبب فقر الدم دليلاً على قصور القلب الاحتقاني. المضاعفات في فقر الدم الخبيث تؤدي إلى التنكس المشترك تحت الحاد للنخاع الشوكي، والذي يؤدي إلى فقدان الحواس البعيدة (العمود الخلفي)، غياب منعكس الكاحل، زيادة الاستجابة الانعكاسية للركبة والاستجابة الأخمصية الباسطة.[24] بخلاف فقر الدم، قد تشمل أعراض الدم قلة الكريات، انحلال الدم داخل النقي، واعتلال الأوعية الدماغية التخثر الزائفة. يمكن أن يسبب فقر الدم الخبيث هشاشة العظام وقد يؤدي إلى كسور في العظام.[5] ممكن أن يساهم فقر الدم الخبيث في تأخر النمو البدني عند الأطفال، وقد يكون أيضا سببا للتأخير في سن البلوغ للمراهقين.[4]
الأسباب[عدل]

لا يمكن لجسم الإنسان أن يُنتج فيتامين بي12، ويجب الحصول عليه من النظام الغذائي. عندما يتم تناول الأطعمة التي تحتوي على فيتامين بي12، فعادة ما يرتبط الفيتامين بالبروتين ويتم إطلاقه بواسطة البروتياز الذي يفرزه البنكرياس في الأمعاء الدقيقة. بعد إطلاقه، يمتص الجسم معظم فيتامين بي12 في الأمعاء الدقيقة (اللفائفي) بعد الارتباط ببروتين يُعرف باسم العامل الجوهري. يتم إنتاج العامل الجوهري بواسطة الخلايا الجدارية في الغشاء المخاطي للمعدة (بطانة المعدة) ويتم امتصاص مركب العامل الجوهري-بي12 بواسطة مستقبلات الكوبيلين في الخلايا الطلائية.[32][33] يشير فقر الدم الخبيث إلى نقص فيتامين بي12 الناجم عن غياب العامل الجوهري.[34]
يمكن اعتبار فقر الدم الخبيث مرحلة نهائية من التهاب المعدة المناعي، وهو مرض يتميز بضمور المعدة ووجود أجسام مضادة للخلايا الجدارية والعامل الجوهري.[35] يرتبط شكل محدد من التهاب المعدة المزمن، التهاب المعدة من النوع أ أو التهاب المعدة الضموري بالجسم، ارتباطًا وثيقًا بفقر الدم الخبيث. يتمركز اضطراب المناعة الذاتية هذا في بطانة المعدة، حيث توجد الخلايا الجدارية.[34] تتسبب الأجسام المضادة للعامل الجوهري والخلايا الجدارية في تدمير الغشاء المخاطي المعدي المؤكسد، حيث توجد الخلايا الجدارية، مما يؤدي إلى فقدان لاحق لتخليق العامل الجوهري.[36]
على الرغم من أن الدور الدقيق لعدوى الملوية البوابية (جرثومة المعدة) في فقر الدم الخبيث لا يزال مثيرًا للجدل، تشير الدلائل إلى أن الحلزونية البوابية من الممكن أن تكون سببًا في المرض. قد تتسبب عدوى بكتيريا الملوية البوابية طويلة الأمد في حدوث مناعة ذاتية في المعدة من خلال آلية تُعرف باسم التقليد الجزيئي.
يمكن للأجسام المضادة التي ينتجها الجهاز المناعي أن تكون تفاعلية تبادلية وقد ترتبط بكل من مستضدات الحلزونية البوابية وتلك الموجودة في الغشاء المخاطي في المعدة. يتم إنتاج الأجسام المضادة بواسطة الخلايا البائية المنشطة التي تتعرف على كل من العوامل الممرضة والببتيدات المشتقة ذاتيًا. يُعتقد أن المستضدات الذاتية التي تسبب النشاط الذاتي هي الوحدات الفرعية ألفا وبيتا من H+/K+-ATPase.[36][37] في إحدى الدراسات، كان نقص فيتامين بي12 الناجم عن جرثومة المعدة مرتبطًا بشكل إيجابي بإيجابية CagA والنشاط الالتهابي المعدي، بدلاً من ضمور المعدة.[37]
أقل شيوعًا، يمكن أن تسبب جرثومة المعدة ومتلازمة زولينجر إيليسون أيضا شكلًا من أشكال التهاب المعدة غير المرتبطة بالمناعة الذاتية والتي يمكن أن تؤدي إلى فقر الدم الخبيث.[38]
يمكن أن يحدث ضعف امتصاص فيتامين بي12 أيضًا بعد إزالة المعدة (استئصال المعدة) أو جراحة المجازة المعدية. في هذه العمليات الجراحية، يتم إزالة أجزاء المعدة التي تنتج إفرازات معدية أو يتم تجاوزها. وهذا يعني أن العامل الجوهري، بالإضافة إلى العوامل الأخرى اللازمة لامتصاص بي12، غير متوفرة. ومع ذلك، فإن نقص فيتامين بي12 بعد جراحة المعدة لا يصبح عادة مشكلة سريرية. ربما يرجع ذلك إلى أن الجسم يخزن ما يصل إلى سنوات عديدة من فيتامين بي12 في الكبد، ويتم تزويد مرضى جراحة المعدة بالفيتامين بشكل كافٍ.[39][40]
على الرغم من عدم تحديد جينات محددة للإصابة بفقر الدم الخبيث، فمن المحتمل أن يكون للعامل الوراثي دورًا في المرض. غالبًا ما يتم العثور على فقر الدم الخبيث بالاقتران مع اضطرابات المناعة الذاتية الأخرى، مما يوحي إلى أن جينات المناعة الذاتية الشائعة قد تكون عاملاً مسببًا.[34] على الرغم من ذلك، أشارت الدراسات العائلية السابقة وتقارير الحالة التي تركز على فقر الدم الخبيث إلى وجود ميل وراثي لفقر الدم الخبيث على وجه الخصوص، ويبدو أن أقرباء مرضى فقر الدم الخبيث لديهم معدل أعلى للإصابة بفقر الدم الخبيث والحالات المرتبطة بها. علاوة على ذلك، تمت الإشارة أيضًا إلى أن تكوين الأجسام المضادة للخلايا المعدية كان جينا سائدًا وراثيًا، وقد لا يكون وجود الأجسام المضادة لخلايا المعدة مرتبطًا بالضرورة بحدوث التهاب المعدة الضموري.[41][42]
الفيزيولوجيا المرضية[عدل]
على الرغم من أن الجسم السليم يخزن ما بين ثلاث إلى خمس سنوات من فيتامين بي12 في الكبد، فإن نشاط المناعة الذاتية غير المكتشف عادة في الأمعاء خلال فترة طويلة من الزمن يؤدي إلى استنفاد فيتامين بي12 وفقر الدم هو الناتج. يشير فقر الدم الخبيث إلى أحد المظاهر الدموية لالتهاب المعدة المناعي الذاتي المزمن، حيث يستهدف الجهاز المناعي الخلايا الجدارية للمعدة أو العامل الجوهري نفسه، مما يؤدي إلى عدم القدرة على امتصاص فيتامين بي12.[43] يحتاج الجسم الى ما يكفي من العامل الجوهري لامتصاص وايضا إعادة امتصاص فيتامين بي12 من الصفراء، مما يقلل الوقت اللازم لتطوير النقص.[44]
مطلوب بي12 بواسطة الانزيمات لاثنين من التفاعلات: تحويل CoA methylmalonyl إلى succinyl CoA، وتحويل الهوموسيستين إلى ميثيونين.في التفاعل الأخير، يتم نقل مجموعة الميثيل من 5-methyltethydrofolate إلى الهموسيستين لإنتاج رباعي هيدروفولات والميثيونين.يتم تحفيز هذا التفاعل بواسطة إنزيم ميثيونين سينثيز مع بي12 كعامل مساعد أساسي. خلال نقص بي12، لا يمكن لهذا التفاعل أن يستمر، مما يؤدي إلى تراكم 5 methyltethydrofolate. يستنزف هذا التراكم أنواع أخرى من حمض الفوليك اللازمة لتخليق البيورين وتيرميديلات، وهي مطلوبة لتوليف الحمض النووي. تثبيط تكرار الحمض النووي في خلايا الدم الحمراء يؤدي إلى تكوين كرات الدم الحمراء الضخمة الهشة. ويعتقد أن المظاهر العصبية للمرض تنشأ من تراكم ميثيل مالونيل CoA بسبب اشتراط بي12 كعامل مساعد لعامل إنزيم metaylmalonyl CoA mutase.[45][46][47][48]
التشخيص[عدل]

قد تعني الطبيعة الخبيثة للمرض أن التشخيص قد يكون متأخرا.[10] التشخيص ليس واضحا دائما ويمكن أن يكون صعبا ويمكن أن يستغرق ما يصل إلى عدة سنوات لتلقي التشخيص منذ بداية الأعراض ويتم تشخيص ما يقرب من 60٪ من المتضررين بشكل خاطئ أو لم يتم تشخيصهم في البداية على الإطلاق.[10] يكون هناك احتمال الإصابة بفقر الدم الخبيث إذا كانت عينة الدم للمريض تظهر خلايا دم حمراء ضخمة، هشة، وغير ناضجة تسمى الأرومات الضخمة. يتطلب تشخيص فقر الدم الخبيث أولا إظهار فقر الدم الضخم الأرومات من خلال إجراء تعداد دم كامل ومسحة الدم، تقيم متوسط حجم الكرية الوسطي (MCV)، وكذلك، متوسط تركيز الهيموجلوبين الكروي (MCHC).[45] يتم التعرف على المرض مع ارتفاع MCV (فقر الدم كبير الكريات) وMCHC طبيعي (فقر الدم الطبيعي الصبغي).[49] وعادة ما تتواجد الخلايا البيضاوية أيضا على مسحة الدم، والسمة المرضية لفقر الدم الضخم الأرومات (الذي يشمل فقر الدم الخبيث) هي العدلات كثيرة التجزئة.[50] يمكن أن تحدث الأعراض العصبية وغيرها من الأعراض بدون فقر الدم.[51]
مستويات مصل فيتامين بي12 في الدم تستخدم للكشف عن نقصه، لكنها لا تميز أسبابه.[52] يمكن أن تكون مستويات فيتامين بي12 مرتفعة أو منخفضة بشكل خاطئ وتختلف بيانات الحساسية والنوعية على نطاق واسع. يمكن العثور على مستويات المصل الطبيعية في حالات النقص في حالة تواجد أمراض الكبد، اضطرابات التكاثر النقوي، نقص ترانسكوبالامين الثاني، أو فرط بكتيريا الأمعاء الدقيقة.[52][53] قد تحدث المستويات المنخفضة من فيتامين بي12 في الدم بسبب عوامل أخرى غير نقص فيتامين بي12، مثل نقص حمض الفوليك، الحمل، استخدام وسائل منع الحمل، نقص الهابتوكورين، والورم النخاعي المتعدد.[53] قد تحدت مستويات المصل المرتفعة بسبب جرعات عالية من مكملات فيتامين بي12، وجود أجسام مضادة للعامل الجوهري، أو بسبب مرض كامن.[52]
وجود الأجسام المضادة لخلايا المعدة الجدارية والعامل المعدي الجوهري أمر شائع في فقر الدم الخبيث.[54] إلا أن هذه الأجسام المضادة متواجدة في اضطرابات ذاتية أخرى وأيضا في 10% من الأفراد الأصحاء؛ ومع ذلك، حوالي 85% من مرضى فقر الدم الخبيث لديهم أجسام مضادة للخلايا الجدارية، مما يعني أنها دلالة دقيقة للمرض. تكون الأجسام المضادة للعامل المعدي الجوهري أقل حساسية بكثير من الأجسام المضادة للخلايا الجدارية، ولكنها أكثر تحديدا.[55] حيث أن نصف مرضى فقر الدم الخبيث يحملون الاجسام المضادة للعامل الجوهري وانها نادرا جدا ما توجد في اضطرابات أخرى. يمكن أن تميز اختبارات الأجسام المضادة هذه بين فقر الدم الخبيث وسوء امتصاص بي12-الغذائي.[56]
يحدث تراكم بعض المستقلبات في نقص فيتامين بي12 بسبب دوره في عمليات التمثيل الغذائي والوظائف الخلوية.[57] يمكن قياس حمض الميثيل مالونيك (MMA) في كل من الدم والبول، في حين يتم قياس الهوموسيستين فقط في الدم. حيث إن الزيادة في نسب كلاهما يساعد في التفريق بين نقص فيتامين بي12 ونقص حمض الفوليك، ذلك لأن زيادة نسبة الهوموسيستين وحده دليل على نقص الأخير.[58]
80-90% من مرضى فقر الدم الخبيث يملكون نسب مرتفعة من الغاسترين، لكن هذه النسب المرتفعة موجودة أيضا في حالات التهابات المعدة. انخفاض مستويات البيبسينوجين الأول أو انخفاض نسبة البيبسينوجين 1 إلى نسبة البيبسين 2 قد تكون موجودة أيضا، على الرغم من أن هذه النتائج أقل دقة بالنسبة إلى فقر الدم الخبيث ويمكن العثور عليها في سوء امتصاص فيتامين بي12 وأشكال أخرى من التهابات المعدة.
يجب تأكيد تشخيص التهاب المعدة الضموري من النوع أ عن طريق تنظير المعدة والخزعة التدريجية.[59] حوالي 90٪ من الأفراد الذين يعانون من فقر الدم الخبيث لديهم أجسام مضادة للخلايا الجدارية؛ ومع ذلك، فإن 50٪ فقط من جميع الأفراد من عامة السكان الذين يعانون من هذه الأجسام المضادة يعانون من فقر الدم الخبيث.[60]
التشخيص التفريقي[عدل]
يجب النظر في أشكال نقص فيتامين بي12 بخلاف فقر الدم الخبيث في التشخيص التفريقي لفقر الدم الضخم الأرومات. على سبيل المثال، قد تكون حالة نقص فيتامين بي12 التي تسبب فقر الدم الضخم الأرومات والتي قد تكون مخطئة بسبب فقر الدم الخبيث التقليدي ناتجة عن الإصابة بالدودة الشريطية العوساء، ربما بسبب منافسة الطفيلي مع المضيف على فيتامين بي12.[61]
لم يعد الاختبار الكلاسيكي لفقر الدم الخبيث، اختبار شيلينغ، مستخدمًا على نطاق واسع، حيث تتوفر طرق أكثر كفاءة. اشتمل هذا الاختبار التاريخي، في خطوته الأولى، على تناول جرعة فموية من فيتامين بي12 الموسوم إشعاعيا، متبوعا بتقدير كمية الفيتامين في بول المريض على مدار 24 ساعة عن طريق قياس النشاط الإشعاعي. خطوة ثانية من الاختبار تكرر اسلوب واجراء الخطوة الأولى، مع إضافة عامل جوهري عن طريق الفم. يقدم المريض المصحوب بمرض فقر الدم الخبيث كميات أقل من المعتاد من العامل الجوهري؛ وبالتالي، فإن إضافة عامل جوهري في الخطوة الثانية يؤدي إلى زيادة في امتصاص فيتامين بي12 (على خط الأساس المحدد في الأول). ميز اختبار شيلينغ فقر الدم الخبيث عن الأشكال الأخرى من نقص فيتامين بي12، على وجه التحديد، متلازمة إمرسلوند-جراسبك (IGS)، وهو نقص فيتامين بي12 بسبب طفرات في مستقبلات الكوبالامين.[62]
نقص فيتامين بي12 سائد أيضا في المرضى الذين يعانون من مرض كرون لذلك يجب أن يكون متباينا.[63]
العلاج[عدل]
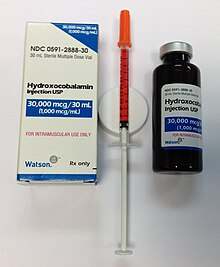
عادة ما يتم علاج فقر الدم الخبيث بسهولة من خلال توفير المستوى اللازم من مكملات فيتامين بي12.[12] يمكن علاج فقر الدم الخبيث عن طريق الحقن العضلي من مكملات فيتامين بي12.[64] في البداية بجرعات يومية عالية، تليها جرعات أقل، حتى لا يحدث مزيد من التحسن، ثم يمكن أن تعطى شهريا.[64] قد يحتاج النشاط إلى أن يكون محدودا أثناء بدء العلاج.[12] طالما يتم اشباع الجسم من فيتامين بي12 يتعافى فقر الدم ولا وجود لأي اعراض اخرى، الا ان المضاعفات العصبية قد تكون غير قابلة للعكس.[65] لا توجد دراسات كافية عن ما أن الحبوب فعالة في تحسين الأعراض أو القضاء عليها مثل العلاج بالحقن.[14] قد تؤثر مكملات الفولات على مسار وعلاج فقر الدم الخبيث اذا لم يتم استبدال فيتامين بي12.[66] في بعض الحالات الأكثر خطورة من فقر الدم، قد تكون هنالك حاجة إلى نقل الدم تزامنا مع حقن فيتامين بي12 لتصحيح الآثار الدموية.[12] يكون العلاج مدى الحياة.[7]
يختلف علاج فقر الدم الخبيث حسب البلد والمنطقة. تختلف الآراء حول فعالية الإدارة (العضلي/الفموي)، كمية الجرعات والفاصل الزمني، أو أشكال فيتامين بي12 (مثل سيانوكوبالامين/هيدروكسوكوبالامين). لا تزال هناك حاجة إلى دراسات أكثر شمولا من أجل التحقق من جدوى طريقة علاجية معينة لفقر الدم الخبيث في الممارسات السريرية.
التاريخ[عدل]

في البداية، تم وصف حالة مع فقر الدم مع أول اعتراف بالتهاب المعدة الضموري المرتبط به وهي سمة من سمات فقر الدم الخبيث، لأول مرة في عام 1824 من قبل الدكتور جيمس كومب في معاملات الجمعية الطبية العلاجية في إدنبرة.[67] ومع ذلك، لم يتم التحقيق في هذا الأمر بمزيد من العمق حتى عام 1849 من قبل الطبيب البريطاني توماس أديسون، والتي سُميت لاحقًا ”أنيميا أديسون“. في 1871، أول وصف دقيق للمرض في أوروبا كان بواسطة مايكل أنطون بيرمر، وهو طبيب ألماني أشار إلى المسار الخبيث للحالة، ولأنها كانت غير قابلة للعلاج ومميتة في ذلك الوقت، أشار إليها لأول مرة باسم فقر الدم ”الخبيث“.[68][69] في 1900، ذكر راسل مصطلح التنكس المشترك تحت الحاد للحبل الشوكي.[70]
في 1907، أبلغ عن سلسلة من 1200 مريض من قبل ريتشارد كلارك كابوت يعانون من فقر الدم الخبيث؛ وكان متوسط بقائهم على قيد الحياة بين سنة وثلاث سنوات.[71] كان فقر الدم الخبيث مرضًا قاتلًا قبل حوالي عام 1920. حتى تم التعرف على أهمية الكبد في تكون الدم، كان علاج فقر الدم الخبيث غير ناجح وتعسفي. قد يكون هذا قد حفز جورج ويبل، الذي كان لديه اهتمام كبير بأمراض الكبد، للتحقيق في دور الكبد في تكون الدم. بدأ ويبل في تقييم آثار علاجات فقر الدم الناجمة عن فقدان الدم المزمن. درس ويبل وهوبر وروبشيت الآثار على الهيموغلوبين وتجديد الدم لمجموعة متنوعة من العلاجات - من بينها الكبد النيء فقط أظهر وعدًا حقيقيا.[69] يُقال إن الصدفة لعبت دورًا في هذا الاكتشاف. لاحظ ويبل أن تجدد الدم كان سيئًا في الكلاب التي تتغذى بالكبد المطبوخ بعد فقدان الدم المزمن. لو لم يكن فني المختبر الكسول قد أعطى للكلاب كبدًا نيئًا، فربما لم يتم اكتشاف الاستجابة الأكثر دراماتيكية في تلك المرحلة من التاريخ.[69]
تقريبًا في 1926، سعى جورج مينوت وويليام بي مورفي، اللذان علما باكتشاف ويبل، تجربة الكبد النيء كعلاج لفقر الدم الخبيث، لاحقًا اقترحو نظامًا غذائيًا غني بالبروتين مع كميات عالية من الكبد النيء، تسبب هذا في تحسن سريع في الأعراض وارتفاع متزامن في عدد خلايا الدم الحمراء.[72] كانت الفاكهة والحديد أيضًا جزءًا من النظام الغذائي، ويبدو أنه في هذه المرحلة، لم يكن مينوت ومورفي متأكدين تمامًا من أن الكبد كان عاملاً مهمًا للغاية - كان الأعتقاد السائد ان عنصر الحديد في أنسجة الكبد، وليس العامل القابل للذوبان في عصارة الكبد هو المسؤول عن علاج فقر الدم من النزف في الكلاب - وهكذا؛ فإن اكتشاف عصارة الكبد كعلاج لفقر الدم الخبيث كان بالصدفة. ومع ذلك، حصل مينوت ومورفي وويبل على جائزة نوبل المشتركة لاكتشاف علاج لمرض قاتل سابقًا لسبب غير معروف في عام 1934، ليصبحوا أول أميركيين حصلوا على جائزة نوبل في علم وظائف الأعضاء والطب.[73]
نظرًا لأنه ليس من السهل تناول نظام غذائي من الكبد النيء، فقد تم تطوير مقتطفات من الكبد للحقن العضلي، حتى توفر تركيز من عصارة الكبد. في عام 1928، أعد الكيميائي إدوين كون مستخلصًا للكبد كان أقوى بنسبة 50 إلى 100 مرة من الغذاء الطبيعي ”الكبد“. يمكن حتى حقن المستخلص في العضلات، مما يعني أن المرضى لم يعودوا بحاجة إلى تناول كميات كبيرة من الكبد أو العصارة. وأصبح هذا جزءًا من الإدارة القياسية لفقر الدم الخبيث حتى الخمسينيات من القرن العشرين. ظل العنصر النشط في الكبد غير معروف حتى عام 1948، لم يتم عزل العامل المضاد لفقر الدم الخبيث من الكبد الا بواسطة سميث وريكس وآخرون، كانت المادة عبارة عن كوبالامين، والذي أطلق عليه المكتشفون ”فيتامين بي12“.[69] أظهروا أن إعطاء بضعة ميكروغرامات يمكن أن يمنع الانتكاس في المرض. واصلت دوروثي هودجكن وزملاؤها استخدام علم البلورات بالأشعة السينية لتوضيح بنية الكوبالامين (المسمى فيتامين بي12) العمل الذي حصلت من أجله على جائزة نوبل.[74]
زاد فهم التسبب في فقر الدم الخبيث على مدى العقود اللاحقة - كان من المعروف منذ فترة طويلة أن المرض ارتبط بعيوب في الجهاز الهضمي؛ يعاني المرضى من التهاب المعدة المزمن ونقص إفراز الحمض (الكلورهيدريا). من المعروف أن نقل الكميات الفسيولوجية من فيتامين بي12 يعتمد على الإجراءات المشتركة لمكونات المعدة واللفائفي والبنكرياس. تم اكتشاف جزء المعدة وتسميته ”العامل الجوهري“ بواسطة ويليام كاسل في عام 1930. تم إحراز تقدم مهم آخر في أوائل الستينيات من قبل دونياش مع الاعتراف بأن فقر الدم الخبيث هو أحد أمراض المناعة الذاتية.[75] يُعالج فقر الدم الخبيث في النهاية إما عن طريق الحقن أو بجرعات فموية كبيرة من بي12، عادةً ما بين 1 و4 ملغ يوميًا.
ذكر أحد الكتاب أن ماري تود لينكولن، زوجة الرئيس الأمريكي أبراهام لينكولن، كانت مصابة بفقر الدم الخبيث لعقود من الزمن وتوفيت بسببه.[76]
مَآل المرض[عدل]
يمكن للشخص المصاب بمرض فقر الدم الخبيث المسيطر عليه جيدًا أن يعيش حياة صحية. بينما، قد يؤدي عدم التشخيص والعلاج في الوقت المناسب إلى حدوث ضرر دائم في الجهاز العصبي، الإرهاق المفرط، الاكتئاب، فقدان الذاكرة، ومضاعفات أخرى. في الحالات الشديدة، يمكن أن تؤدي المضاعفات العصبية الناتجة عن فقر الدم الخبيث إلى الموت - ومن هنا جاء الاسم، «الخبيث»، الذي يعني المميت.
وقد لوحظ وجود ارتباط بين فقر الدم الخبيث وأنواع معينة من سرطان المعدة، إلا أن الصلة السببية غير مؤكدة.[36]
علم الأوبئة[عدل]
و يقدر ان فقر الدم الخبيث يؤثر على 0.1% من عامة الناس، و 1.9% من الذين تزيد أعمارهم عن 60 وهو ما يمثل 20-50% من نقص فيتامين بي12 لدى البالغين. يظهر استعراض للأدبيات أن فقر الدم الخبيث ينتشر بكثرة في شمال أوروبا، الدول الاسكندنافية خاصة، وبين السكان المنحدرين من أصل أفريقي، وأن زيادة الوعي بالمرض وأدوات التشخيص الأفضل قد تلعب دوراً في ارتفاع معدلات الإصابة على ما يبدو.[77]
بحث[عدل]
مركب “SNAC”
على الرغم من أن الجرعات الكبيرة الفموية والحقن العضلي هي أكثر طرق العلاج المتوفرة حاليًا، يتم اختبار العديد من الأساليب الجديدة، مع وعد كبير للدمج المستقبلي في أساليب المعالجة السائدة. بما أن الحقن هي مركبات غير مفضلة لإيصال الدواء، فإن الأبحاث الحالية تتضمن تحسين الانتشار السلبي عبر الدقاق عن طريق الابتلاع بالفم لمشتقات الكوبالامين. استفاد الباحثون مؤخرًا من مركبN-[8-(2-hydroxybenzoyl) amino]caprylate (SNAC)، والذي يعزز إلى حد كبير التوافر البيولوجي والاستقرار الأيضي
[78] مركبات "SNAC" لها القدرة على تشكيل مركبات تساهمية مع الكوبلامين مع الحفاظ على سلامتها الكيميائية. هذا المركب أكثر حبا للدهون من فيتامين بي12 القابل للذوبان في الماء، لذا فهو قادر على المرور عبر الأغشية الخلوية بسهولة أكبر.
عامل داخلي مؤتلف
طريقة أخرى لزيادة الامتصاص من خلال الدقاق هو ابتكار معقد Cbl الذي يرتبط به العامل الجوهري بالفعل. يمكن استكمال النقص في العامل الجوهري الذي ينتجه جسم المريض باستخدام العامل الجوهري الإنساني الاصطناعي إذا تم إنتاجه من اتحادات نباتات البازلاء.[79] مع ذلك، في الحالات التي تكون فيها الأجسام المضادة للعامل الجوهري هي سبب سوء الامتصاص عبر اللفائفي، يكون هذا العلاج غير فعال
توصيل تحت اللسان والانف
كما تم افتراض علاجات تحت اللسان لتكون أكثر فعالية من العلاجات الفموية وحدها. وجدت دراسة أجريت عام 2003[80] في حين أن هذه الطريقة فعالة، فإن جرعة مقدارها 500 ميكروغرام من السيانوكوبالامين تعطى إما عن طريق الفم أو تحت اللسان، تكون فعالة بنفس القدر في استعادة التركيزات الفيزيولوجية الطبيعية للكوبالامين. وقد درست طرق الأنف أيضا كوسيلة لتوصيل كوبالامين. رصدت دراسة[81] أجريت عام 1997 تركيز الكوبالمين في البلازما لستة مرضى بفقر الدم الخبيث خلال فترة 35 يومًا أثناء علاجهم بكمية 1500 ميكروغرام من هيدروكسيوكوبالامين الأنفي. بعد ساعة واحدة من الإعطاء، أظهر جميع المرضى في المتوسط زيادة فورية بثمانية أضعاف في تركيز الكوبالامين في البلازما وزيادة مرتين بعد 35 ومًا مع ثلاث معالجات 1500 ميكروغرام. ومع ذلك، هناك حاجة إلى مزيد من الدراسات للتحقيق في فعالية طريقة التوصيل هذه على المدى الطويل.
علاجات استكشافية
أحد الطرق الاستكشافية، والطريقة البديلة المحتملة لعلاج فقر الدم الخبيث هو استخدام البقع عبر الأدمة. في أحد هذه الأنظمة، تتكون البقع من سيانوكوبالامين، المثبتات، محفزات اختراق البشرة.[82] المصدر الذي تم نشره ذاتيًا يسمح عبر الجلد لمشتق الكوبالمين بالانتشار السلبي من خلال الطبقة القرنية، البشرة، والأدمة، وفي النهاية دخول مجرى الدم. وبالتالي، يتجنب الكوبالامين تأثير الكبريت الأول، وبالتالي يوفر إمكانية تحسين التوافر الحيوي وفعاليته. يؤدي الإطلاق البطيء إلى زيادة عمر نصف للكوبالامين، مما يوفر إمكانية الانخفاض في الجرعة المطلوبة، المطلوبة بالنسبة لأساليب الولادة عن طريق الفم.في أحد هذه الأنظمة، يمكن لألياف بوليكابرولاكتون المحشوة بالمخدرات والتي يتم تحضيرها ككربون نانوي دقيق electrospun أن تطلق المئات من ميكروغرام كوبلامين في اليوم الواحد.[83]
انظر أيضًا[عدل]
- فقر الدم الضخم الأرومات.
- اختبار شيلينج.
- فقر الدم الانحلالي.
- مرض أديسون.
- فيتامين بي 12.
- نقص فيتامين بي12.
المراجع[عدل]
- ^ أ ب ت ث ج ح Andres، Emmanuel؛ Serraj، Khalid (10 سبتمبر 2012). "Optimal management of pernicious anemia". Journal of Blood Medicine. ج. 3: 97–103. DOI:10.2147/JBM.S25620. ISSN:1179-2736. PMC:3441227. PMID:23028239. مؤرشف من الأصل في 2021-10-31.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ أ ب Professional guide to diseases. Philadelphia : Wolters Kluwer Health/Lippincott Williams & Wilkins. 2008. ISBN:978-0-7817-7899-2. مؤرشف من الأصل في 2022-06-01.
- ^ Thomas Lathrop (2005). Stedman's Medical Eponyms (بالإنجليزية). Lippincott Williams & Wilkins. ISBN:978-0-7817-5443-9. Archived from the original on 2022-02-06.
- ^ أ ب ت ث ج ح خ د "What Is Pernicious Anemia?". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ أ ب ت ث "What Are The Signs And Symptoms Of Pernicious Anemia?". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ أ ب ت "How Is Pernicious Anemia Diagnosed?". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ أ ب ت ث "Living With Pernicious Anemia". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ Li، Xinjun؛ Thomsen، Hauke؛ Sundquist، Kristina؛ Sundquist، Jan؛ Försti، Asta؛ Hemminki، Kari (2021). "Familial Risks between Pernicious Anemia and Other Autoimmune Diseases in the Population of Sweden". Autoimmune Diseases. ج. 2021: 8815297. DOI:10.1155/2021/8815297. ISSN:2090-0422. PMC:7815416. PMID:33505716. مؤرشف من الأصل في 2022-03-03.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ أ ب "What Causes Pernicious Anemia?". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ أ ب ت Oo, Thein H. (23 Dec 2019). "Diagnostic Difficulties in Pernicious Anemia". Discovery Medicine (بالإنجليزية). 28 (155): 247–253. Archived from the original on 2023-01-21.
- ^ "How Pernicious Anemia Is Prevented?". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ أ ب ت ث ج "How Pernicious Anemia Is Treated?". National Heart, Lung, and Blood Institute. (بالإنجليزية). Archived from the original on 2019-04-09. Retrieved 2018-05-06.
- ^ HARRISON’S PRINCIPLES OF INTERNAL MEDICINE (ط. 20th). McGraw-Hill Education. 2018. ص. 753.
- ^ أ ب Wolffenbuttel, Bruce H.R.; Wouters, Hanneke J.C.M.; Heiner-Fokkema, M. Rebecca; van der Klauw, Melanie M. "The Many Faces of Cobalamin (Vitamin B12) Deficiency". Mayo Clinic Proceedings: Innovations, Quality & Outcomes. مؤرشف من الأصل في 2024-02-18. اطلع عليه بتاريخ 2023-02-18.
{{استشهاد ويب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Rojas Hernandez، Cristhiam M.؛ Oo، Thein Hlaing (2015-03). "Advances in mechanisms, diagnosis, and treatment of pernicious anemia". Discovery Medicine. ج. 19 ع. 104: 159–168. ISSN:1944-7930. PMID:25828519. مؤرشف من الأصل في 2024-04-20.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Greer, John P. (2009). Wintrobe's Clinical Hematology (بالإنجليزية). Lippincott Williams & Wilkins. ISBN:9780781765077. Archived from the original on 2018-06-22.
- ^ Wailoo, Keith (4 Nov 2002). Drawing Blood: Technology and Disease Identity in Twentieth-Century America (بالإنجليزية). JHU Press. ISBN:9780801870293. Archived from the original on 2019-04-04.
- ^ Collin, P. H. (11 Jun 2014). Dictionary of Medicine (بالإنجليزية). Routledge. ISBN:9781135928414. Archived from the original on 2019-12-17.
- ^ Tamparo, Carol D. (3 Feb 2016). Diseases of the Human Body (بالإنجليزية). F.A. Davis. ISBN:9780803657915. Archived from the original on 2018-06-22.
- ^ "Pernicious Anemia Symptoms, Types, Causes & Treatment". web.archive.org. 14 نوفمبر 2021. مؤرشف من الأصل في 2021-11-14. اطلع عليه بتاريخ 2022-01-28.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ "Pernicious Anemia". Healthline (بالإنجليزية). 13 May 2020. Archived from the original on 2021-01-28. Retrieved 2021-09-30.
- ^ أ ب James (2007). Clinical pathology. Oxford: Oxford University Press. ISBN:978-0-19-856946-6. OCLC:76784449. مؤرشف من الأصل في 2022-12-02.
- ^ أ ب ت ث ج ح خ "Pernicious Anemia Clinical Presentation: History, Physical Examination". emedicine.medscape.com (بالإنجليزية). Archived from the original on 2017-09-14. Retrieved 2018-05-12.
- ^ أ ب "Pernicious anemia: MedlinePlus Medical Encyclopedia". www.nlm.nih.gov (بالإنجليزية). Archived from the original on 2016-07-05. Retrieved 2018-05-12.
- ^ "Vitamin B12 Deficiency: Causes, Symptoms, and Treatment". WebMD (بالإنجليزية). Archived from the original on 2022-11-29. Retrieved 2022-11-30.
- ^ أ ب Wintrobe's clinical hematology (ط. 12th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2009. ISBN:978-0-7817-6507-7. OCLC:191807957. مؤرشف من الأصل في 2022-12-02.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ Li، Kenneth؛ McKay، Gerald (23 مارس 2000). "Ischemic Retinopathy Caused by Severe Megaloblastic Anemia". New England Journal of Medicine. ج. 342 ع. 12: 860–860. DOI:10.1056/NEJM200003233421205. ISSN:0028-4793. PMID:10727590. مؤرشف من الأصل في 2018-06-12.
- ^ Ata، Fateen؛ Bint I Bilal، Ammara؛ Javed، Saad؛ Shabir Chaudhry، Hammad؛ Sharma، Rohit؛ Fatima Malik، Rubab؛ Choudry، Hassan؛ Bhaskaran Kartha، Anand (5 نوفمبر 2020). "Optic neuropathy as a presenting feature of vitamin B-12 deficiency: A systematic review of literature and a case report". Annals of Medicine and Surgery. ج. 60: 316–322. DOI:10.1016/j.amsu.2020.11.010. ISSN:2049-0801. PMC:7653199. PMID:33204422. مؤرشف من الأصل في 2022-01-21.
- ^ Hvas، Anne-Mette؛ Nexo، Ebba (نوفمبر 2006). "Diagnosis and treatment of vitamin B12 deficiency--an update". Haematologica. ج. 91 ع. 11: 1506–1512. ISSN:1592-8721. PMID:17043022. مؤرشف من الأصل في 2018-12-05.
- ^ "Harmful and Sneaky - Vitamin B12 deficiency | Unjury Protein". unjury.com. مؤرشف من الأصل في 2021-09-14. اطلع عليه بتاريخ 2021-09-14.
- ^ "Vitamin B12 or folate deficiency anaemia - Complications". nhs.uk (بالإنجليزية). 20 Oct 2017. Archived from the original on 2021-07-16. Retrieved 2021-10-13.
- ^ "Redirecting". linkinghub.elsevier.com. مؤرشف من الأصل في 2018-12-29. اطلع عليه بتاريخ 2018-05-06.
- ^ Christensen, Erik Ilsø; Birn, Henrik (2002-04). "Megalin and cubilin: multifunctional endocytic receptors". Nature Reviews Molecular Cell Biology (بالإنجليزية). 3 (4): 258–267. DOI:10.1038/nrm778. ISSN:1471-0072. Archived from the original on 17 ديسمبر 2019.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ أ ب ت "Pernicious anemia – Genetic insights". Autoimmunity Reviews (بالإنجليزية). 10 (8): 455–459. 1 Jun 2011. DOI:10.1016/j.autrev.2011.01.009. ISSN:1568-9972. Archived from the original on 2020-03-08.
- ^ De Block, Christophe E. M.; De Leeuw, Ivo H.; Van Gaal, Luc F. (2008-02). "Autoimmune Gastritis in Type 1 Diabetes: A Clinically Oriented Review". The Journal of Clinical Endocrinology & Metabolism (بالإنجليزية). 93 (2): 363–371. DOI:10.1210/jc.2007-2134. ISSN:0021-972X. Archived from the original on 28 يونيو 2018.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ أ ب ت Lahner, Edith; Annibale, Bruno (2009). "Pernicious anemia: New insights from a gastroenterological point of view". World Journal of Gastroenterology (بالإنجليزية). 15 (41): 5121. DOI:10.3748/wjg.15.5121. ISSN:1007-9327. Archived from the original on 2018-06-02.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ أ ب Desai، H. G.؛ Gupte، P. A. (ديسمبر 2007). "Helicobacter pylori link to pernicious anaemia". The Journal of the Association of Physicians of India. ج. 55: 857–859. ISSN:0004-5772. PMID:18405134. مؤرشف من الأصل في 2018-07-23.
- ^ Kaferle، Joyce؛ Strzoda، Cheryl E. (1 فبراير 2009). "Evaluation of macrocytosis". American Family Physician. ج. 79 ع. 3: 203–208. ISSN:0002-838X. PMID:19202968. مؤرشف من الأصل في 2019-04-12.
- ^ von Drygalski, Annette; Andris, Deborah A. (2009-04). "Anemia After Bariatric Surgery: More Than Just Iron Deficiency". Nutrition in Clinical Practice (بالإنجليزية). 24 (2): 217–226. DOI:10.1177/0884533609332174. ISSN:0884-5336. Archived from the original on 2020-03-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ John، Seeniann؛ Hoegerl، Carl (نوفمبر 2009). "Nutritional deficiencies after gastric bypass surgery". The Journal of the American Osteopathic Association. ج. 109 ع. 11: 601–604. ISSN:1945-1997. PMID:19948694. مؤرشف من الأصل في 2019-10-21.
- ^ Whittingham، Senga؛ Mackay، IanR.؛ Ungar، Berta؛ Mathews، J.D. (مايو 1969). "THE GENETIC FACTOR IN PERNICIOUS ANÆMIA". The Lancet. ج. 293 ع. 7602: 951–954. DOI:10.1016/s0140-6736(69)91856-x. ISSN:0140-6736. مؤرشف من الأصل في 2020-03-08.
- ^ Wangel, A. G.; Callender, S. T.; Spray, G. H.; Wright, R. (Feb 1968). "A Family Study of Pernicious Anaemia: II. INTRINSIC FACTOR SECRETION, VITAMIN B12ABSORPTION AND GENETIC ASPECTS OF GASTRIC AUTOIMMUNITY". British Journal of Haematology (بالإنجليزية). 14 (2): 183–204. DOI:10.1111/j.1365-2141.1968.tb01486.x. ISSN:0007-1048. Archived from the original on 2020-03-08.
- ^ Langan، Robert C.؛ Goodbred، Andrew J. (15 سبتمبر 2017). "Vitamin B12 Deficiency: Recognition and Management". American Family Physician. ج. 96 ع. 6: 384–389. ISSN:0002-838X. مؤرشف من الأصل في 2021-08-08.
- ^ Teo، N H؛ Scott، J M؛ Neale، G؛ Weir، D G (27 سبتمبر 1980). "Effect of bile on vitamin B12 absorption". British Medical Journal. ج. 281 ع. 6244: 831–833. ISSN:0007-1447. PMC:1714280. PMID:7427470. مؤرشف من الأصل في 2023-10-07.
- ^ أ ب Wickramasinghe، S.N. (2006-11). "Diagnosis of megaloblastic anaemias". Blood Reviews. ج. 20 ع. 6: 299–318. DOI:10.1016/j.blre.2006.02.002. ISSN:0268-960X. مؤرشف من الأصل في 2020-03-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ O’Leary، Fiona؛ Samman، Samir (5 مارس 2010). "Vitamin B12 in Health and Disease". Nutrients. ج. 2 ع. 3: 299–316. DOI:10.3390/nu2030299. ISSN:2072-6643. PMC:3257642. PMID:22254022. مؤرشف من الأصل في 2020-01-06.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Oh، Robert؛ Brown، David L. (1 مارس 2003). "Vitamin B12 deficiency". American Family Physician. ج. 67 ع. 5: 979–986. ISSN:0002-838X. PMID:12643357. مؤرشف من الأصل في 2019-11-27.
- ^ Stover، Patrick J. (يونيو 2004). "Physiology of folate and vitamin B12 in health and disease". Nutrition Reviews. ج. 62 ع. 6 Pt 2: S3–12, discussion S13. ISSN:0029-6643. PMID:15298442. مؤرشف من الأصل في 2018-12-28.
- ^ Pagana، Kathleen Deska (2006). Mosby's manual of diagnostic and laboratory tests. Timothy James Pagana (ط. 3rd ed). St. Louis, Mo.: Mosby Elsevier. ISBN:978-0-323-03903-1. OCLC:62787312. مؤرشف من الأصل في 2012-06-19.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ Wintrobe's clinical hematology. Maxwell M. Wintrobe, John P. Greer (ط. 12th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2009. ISBN:978-0-7817-6507-7. OCLC:191807957. مؤرشف من الأصل في 2022-12-02.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة)صيانة الاستشهاد: آخرون (link) - ^ Gross، J. S.؛ Weintraub، N. T.؛ Neufeld، R. R.؛ Libow، L. S. (1986-08). "Pernicious anemia in the demented patient without anemia or macrocytosis. A case for early recognition". Journal of the American Geriatrics Society. ج. 34 ع. 8: 612–614. DOI:10.1111/j.1532-5415.1986.tb05768.x. ISSN:0002-8614. PMID:3722679. مؤرشف من الأصل في 2023-03-14.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ أ ب ت Devalia، Vinod (19 أغسطس 2006). "Diagnosing vitamin B-12 deficiency on the basis of serum B-12 assay". BMJ (Clinical research ed.). ج. 333 ع. 7564: 385–386. DOI:10.1136/bmj.333.7564.385. ISSN:1756-1833. PMC:1550477. PMID:16916826. مؤرشف من الأصل في 2023-02-11.
- ^ أ ب Snow، C. F. (28 يونيو 1999). "Laboratory diagnosis of vitamin B12 and folate deficiency: a guide for the primary care physician". Archives of Internal Medicine. ج. 159 ع. 12: 1289–1298. DOI:10.1001/archinte.159.12.1289. ISSN:0003-9926. PMID:10386505. مؤرشف من الأصل في 2023-02-11.
- ^ "Intrinsic Factor Antibody". Lab Tests Online (بالإنجليزية الأمريكية). 19 Mar 2021. Archived from the original on 2021-10-08. Retrieved 2021-10-15.
- ^ https://doi.org/10.1186%2F1750-1172-1-17 نسخة محفوظة 2020-09-25 على موقع واي باك مشين.
- ^ Laboratory diagnosis of vitamin B12 and folate deficiency: a guide for the primary care physician. - PubMed - NCBI نسخة محفوظة 16 فبراير 2017 على موقع واي باك مشين.
- ^ "How are serum folic acid, methylmalonic acid, and homocysteine values used to differentiate folic acid deficiency from pernicious anemia?". www.medscape.com (بالإنجليزية). Archived from the original on 2021-10-15. Retrieved 2021-10-15.
- ^ Laboratory Diagnosis of Vitamin B12 and Folate Deficiency: A Guide for the Primary Care Physician | Nutrition | JAMA Internal Medicine | JAMA Network "نسخة مؤرشفة". مؤرشف من الأصل في 2020-09-25. اطلع عليه بتاريخ 2018-05-07.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Miederer، Siegfried Ernst (1977). Die Histotopographie der Magenschleimhaut : endoskopisch-bioptische Untersuchungen und Funktion. Stuttgart: Thieme. ISBN:978-3-13-508601-9. OCLC:14893422. مؤرشف من الأصل في 2023-03-14.
- ^ Butler، Christopher C.؛ Vidal-Alaball، Josep؛ Cannings-John، Rebecca؛ McCaddon، Andrew؛ Hood، Kerenza؛ Papaioannou، Alexandra؛ Mcdowell، Ian؛ Goringe، Andrew (2006-06). "Oral vitamin B12 versus intramuscular vitamin B12 for vitamin B12 deficiency: a systematic review of randomized controlled trials". Family Practice. ج. 23 ع. 3: 279–285. DOI:10.1093/fampra/cml008. ISSN:0263-2136. PMID:16585128. مؤرشف من الأصل في 2023-02-11.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Usha؛ Ramakrishnan (2000). Nutritional anemias. Boca Raton: CRC Press. ISBN:978-0849385698.
- ^ Andres E., Serra K. (2012). "Optimal management of pernicious anemia". Journal of Blood Medicine. 3: 97–103.
- ^ Vaccaro، Joseph A.؛ Qasem، Ahmad؛ Naser، Saleh A. (4 يناير 2023). "Folate and Vitamin B12 Deficiency Exacerbate Inflammation during Mycobacterium avium paratuberculosis (MAP) Infection". Nutrients. ج. 15 ع. 2: 261. DOI:10.3390/nu15020261. ISSN:2072-6643. PMC:9865721. PMID:36678131. مؤرشف من الأصل في 2023-10-13.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ أ ب Carmel، Ralph (15 سبتمبر 2008). "How I treat cobalamin (vitamin B12) deficiency". Blood. ج. 112 ع. 6: 2214–2221. DOI:10.1182/blood-2008-03-040253. ISSN:0006-4971. PMC:2532799. PMID:18606874. مؤرشف من الأصل في 2017-08-28.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) - ^ Efficacy of oral cobalamin (vitamin B12) therapy: Expert Opinion on Pharmacotherapy: Vol 11, No 2 نسخة محفوظة 10 يناير 2020 على موقع واي باك مشين.
- ^ Cuskelly، Geraldine J.؛ Mooney، Kathleen M.؛ Young، Ian S. (2007-11). "Folate and vitamin B12: friendly or enemy nutrients for the elderly". The Proceedings of the Nutrition Society. ج. 66 ع. 4: 548–558. DOI:10.1017/S0029665107005873. ISSN:0029-6651. PMID:17961276. مؤرشف من الأصل في 9 يناير 2021.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ History، Leith. "History of Leith, Edinburgh » James Scarth Combe". www.leithhistory.co.uk. مؤرشف من الأصل في 2018-06-20. اطلع عليه بتاريخ 2018-05-06.
- ^ "Whonamedit - dictionary of medical eponyms". www.whonamedit.com (بالإنجليزية). Archived from the original on 2018-12-15. Retrieved 2018-05-06.
- ^ أ ب ت ث Sinclair، Leonard (1 مايو 2008). "Recognizing, treating and understanding pernicious anaemia". Journal of the Royal Society of Medicine. ج. 101 ع. 5: 262–264. DOI:10.1258/jrsm.2008.081006. ISSN:0141-0768. PMC:2376267. PMID:18463283. مؤرشف من الأصل في 2021-11-16.
- ^ "Vitamin B-12 Associated Neurological Diseases: Background, Pathophysiology, Epidemiology". 11 مارس 2022. مؤرشف من الأصل في 2022-03-04.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ Bunn, H. Franklin (20 Feb 2014). Longo, Dan L. (ed.). "Vitamin B 12 and Pernicious Anemia — The Dawn of Molecular Medicine". New England Journal of Medicine (بالإنجليزية). 370 (8): 773–776. DOI:10.1056/NEJMcibr1315544. ISSN:0028-4793. PMID:24552327. Archived from the original on 2018-06-09.
- ^ Mon, Dr David Lipschitz Published:; July 15; Mon, 2013 12:00 AM Updated:; July 15; Am, 2013 10:26. "The Oklahoman". www.oklahoman.com (بالإنجليزية). Archived from the original on 2021-11-16. Retrieved 2021-11-16.
{{استشهاد ويب}}: الوسيط|الأول5=يحوي أسماء رقمية (help)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) صيانة الاستشهاد: علامات ترقيم زائدة (link) - ^ The Nobel Prize in Physiology or Medicine 1934 نسخة محفوظة 02 أكتوبر 2017 على موقع واي باك مشين.
- ^ "The Nobel Prize in Chemistry 1964". NobelPrize.org (بالإنجليزية الأمريكية). Archived from the original on 2021-11-10. Retrieved 2021-11-18.
- ^ Taylor، K. B.؛ Roitt، I. M.؛ Doniach، D.؛ Couchman، K. G.؛ Shapland، C. (24 نوفمبر 1962). "Autoimmune Phenomena in Pernicious Anaemia: Gastric Antibodies". British Medical Journal. ج. 2 ع. 5316: 1347–1352. ISSN:0007-1447. PMC:1926684. PMID:13993616. مؤرشف من الأصل في 2021-11-16.
- ^ John G. Sotos, What an Afflication -- Mary Todd Lincoln's Fatal Pernicious Anemia. Perspectives in Biology and Medicine. 2015; 58: 419-443
- ^ Stabler، Sally P.؛ Allen، Robert H. (9 يونيو 2004). "Vitamin b12 deficiency as a worldwide problem". Annual Review of Nutrition. ج. 24 ع. 1: 299–326. DOI:10.1146/annurev.nutr.24.012003.132440. ISSN:0199-9885. مؤرشف من الأصل في 2020-03-05.
- ^ "Redirecting". linkinghub.elsevier.com. مؤرشف من الأصل في 2018-06-27. اطلع عليه بتاريخ 2018-05-06.
- ^ Fedosov, Sergey N.; Laursen, Niels B.; Nexo, Ebba; Moestrup, Soren K.; Petersen, Torben E.; Jensen, Erik O.; Berglund, Lars (2003-08). "Human intrinsic factor expressed in the plant Arabidopsis thaliana". European Journal of Biochemistry (بالإنجليزية). 270 (16): 3362–3367. DOI:10.1046/j.1432-1033.2003.03716.x. ISSN:0014-2956. Archived from the original on 2020-03-08.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ Sharabi، Amir؛ Cohen، Eytan؛ Sulkes، Jaqueline؛ Garty، Moshe (2003-12). "Replacement therapy for vitamin B12 deficiency: comparison between the sublingual and oral route". British Journal of Clinical Pharmacology. ج. 56 ع. 6: 635–638. DOI:10.1046/j.1365-2125.2003.01907.x. ISSN:0306-5251. PMC:1884303. PMID:14616423. مؤرشف من الأصل في 11 مارس 2017.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة)صيانة الاستشهاد: تنسيق PMC (link) - ^ "Redirecting". linkinghub.elsevier.com. مؤرشف من الأصل في 2018-06-13. اطلع عليه بتاريخ 2018-05-06.
- ^ Transdermal Patch and Method For Delivery Of Vitamin B12، مؤرشف من الأصل في 2020-01-10، اطلع عليه بتاريخ 2018-05-06
- ^ "Vitamin B12 loaded polycaprolactone nanofibers: A novel transdermal route for the water soluble energy supplement delivery". International Journal of Pharmaceutics (بالإنجليزية). 444 (1–2): 70–76. 28 Feb 2013. DOI:10.1016/j.ijpharm.2013.01.040. ISSN:0378-5173. Archived from the original on 2019-12-17.
