داء غريفز
| الدراق الجحوظي | |
|---|---|
صورة توضح جحوظ العينين، وهو من الأعراض الرئيسية للدراق الجحوظي.
| |
| معلومات عامة | |
| الاختصاص | علم الغدد الصم |
| من أنواع | فرط الدرقية، ومرض |
| التاريخ | |
| سُمي باسم | كارل أدولف فون باسدو |
| وصفها المصدر | قاموس غرانات الموسوعي ، وقاموس بروكهاوس وإفرون الموسوعي، وقاموس بروكهاوس وإفرون الموسوعي الصغير ، والموسوعة السوفيتية الكبرى |
| تعديل مصدري - تعديل | |
الدُّرَاق الجُحُوظِيّ[1] أو داء بازدوف أو مرض غريفز (بالإنجليزية: Graves' disease) مرض مناعي ذاتي يصيب الغدة الدرقية، ترجع تسميته نسبةً إلى الطبيب الأيرلندي روبرت جريفز الذي قام بوصف المرض قبل أكثر من 100 عام.
مرض غريفز، المعروف أيضا باسم تضخم الغدة الدرقية السّام، هو أحد أمراض المناعة الذاتية التي تؤثر على الغدة الدرقية. وهو السبب الأكثر شيوعًا لفرط نشاط الغدة الدرقية[2] وتضخمها. يمكن أن تشمل علامات وأعراض المرض:[2] التهيج، ضعف العضلات، الأرق، سرعة ضربات القلب، عدم القدرة على تحمل الحرارة، الإسهال وفقدان الوزن. ومن الأعراض الأخرى:[2] مشاكل الجلد وأيضًا مشاكل العينين في حوالي 25٪ إلى 80٪ من مرضى غريفز.[2][3]
السبب الدقيق للمرض غير واضح. ولكن يُعتقد أنه نتيجة مزيج من العوامل الوراثية والبيئية.[4] فمثلًا إذا تأثر أحد التوأمين هناك فرصة 30٪ لإصابة التوأم الآخر أيضًا بالمرض.[2] قد يكون السبب في ظهور المرض هو القلق، العدوى، الولادة.[3] والمصابون بأمراض المناعة الذاتية الأخرى مثل مرض السكري النوع 1، والتهاب المفاصل الروماتويدي لديهم فرص أكبر للإصابة.[2]التدخين يزيد من مخاطر الإصابة بالمرض ويجعل مشاكل العين أسوأ. [2] المرض في الأساس مناعي نتيجة لأجسام تعمل على تنشيط الغدة الدرقية تُسمّى (TSI)، والتي لها تأثير مُماثل لهرمون تنشيط الغدة الدرقية (TSH). هذه الأجسام تسبب زيادة إفراز هرمونات الغدة الدرقية.
[2] يتم التشخيص على أساس الأعراض مع اختبارات الدم وامتصاص اليود المشع.[2][3] عادة اختبارات الدم تُظهر ارتفاع T3 و T4، وانخفاض TSH، وزيادة امتصاص اليود المشع في كل الغدة الدرقية.[3]
هناك ثلاثة خيارات للعلاج: العلاج باليود المشع، والأدوية، وجراحة الغدة الدرقية. يشمل العلاج باليود المشع أخذ اليود 131 عن طريق الفم حيث يتركز ويدمر الغدة الدرقية على مدى أسابيع أو شهور. أما ما ينتج عن ذلك من قصور في الغدة الدرقية فيتم التعامل معه بهرمون الغدة الدرقية الاصطناعي. الأدوية مثل حاصرات بيتا والأدوية المضادة للغدة الدرقية مثل ميثيمازول قد تساعد مؤقتًا. يمكن أيضًا إجراء جراحة لإزالة الغدة الدرقية. أما مشاكل العين فتتطلب علاجات إضافية.
يحدث مرض جريفز في حوالي 0.5٪ من الذكور و 3٪ من الإناث، أي حوالي 7.5 مرات أكثر في النساء عن الرجال. غالبًا ما يبدأ بين سن الأربعين والستين ولكن يمكن أن يبدأ في أي سن.
العلامات والأعراض[عدل]

علامات وأعراض مرض غريفز تنجم كلها تقريبًا عن فرط نشاط الغدة الدرقية، مع بعض الاستثناءات الرئيسية هي مرض العين الدرقي، تضخم الغدة الدرقية، وذمة مخاطية أمام الظنبوب (التي تسببها المناعة الذاتية للمرض). أعراض فرط نشاط الغدة الدرقية الأسياسية هي: الأرق، رعشة اليدين، فرط النشاط، فقدان الشعر، التعرق، الحكة، عدم تحمل الحرارة، فقدان الوزن على الرغم من زيادة الشهية، الإسهال، رفرفة القلب، ضعف العضلات، ودفء الجلد ورطوبته.[5] من العلامات الأخرى الأكثر شيوعًا في الفحص: تضخم الغدة الدرقية غير المؤلم، عدم انتظام ضربات القلب، الرجفان الأذيني، وارتفاع ضغط الدم.[5] كما يمكن أن يواجه المرضى التغيرات السلوكية والشخصية، بما في ذلك: الذهان، القلق، والاكتئاب.[6]
الأسباب[عدل]
هذا المرض هو مرض مناعة ذاتية حيث تقوم خلايا الدم الليمفاوية بالارتباط بمستقبلات هرمون ال TSH التي توجد على سطح خلايا الغدة الدرقية لتحفز إنتاج الهرمونات من الغدة الدرقية. وتكون الإصابة بالمرض عادة بعد التعرض للتوتر (ضغوط عصبية شديدة).[7]
هناك استعداد وراثي لمرض غريفز، مع بعض الناس أكثر عرضة لتكوين مستقبلات TSH ولكن حتى الآن، لم يتم العثور على خلل جيني واضح للإشارة إلى سبب المرض.[8]
من الأسباب المُحتَمَلة للمرض: بكتيريا القولون يرسينيا، على الرغم من أن الأدلة لوجود تشابه في التركيب بين البكتيريا ومستقبلات الثيروتروبين البشري محدودة[8]، لذا في الآونة الأخيرة يتم التشكيك في دور يرسينيا القولون. وهكذا لازالت الحاجة إلى بيانات سريرية أكثر قوة لنتيجة قاطعة.[9][10]
كيفية حدوث المرض[عدل]
الأجسام المناعية تتعرف على مستقبلات هرمون الثيروتروبين (مستقبلات TSH) وترتبط بها مما يحفز إفراز هرمون الغدة الدرقية (T4) وثلاثي يودوثيرونين (T3) من الغدة الدرقية. يتم تنشيط مستقبلات هرمون الغدة الدرقية في الغدة النخامية فيمنع ذلك إفراز المزيد من TSH بآلية الارتداد السلبي. والنتيجة هي مستويات عالية جدًا من هرمونات الغدة الدرقية ومستوى TSH منخفض.
التشخيص[عدل]
قد يتم تشخيص مرض غريفز سريريًا بواحدة من هذه العلامات المميزة:
- سرعة ضربات القلب (80٪)
- تضخم الغدة الدرقية مع لغط مسموع (70٪)
- الرعشة (40٪)
- الجحوظ (بروز إحدى العينين أو كلتاهما)، وذمة حول العينين (25٪)
- التعب (70٪)
- فقدان الوزن (60٪) مع زيادة الشهية لدى الشباب وضعف الشهية لدى كبار السن، وغيرها من أعراض فرط نشاط الغدة الدرقية.
- عدم تحمل الحرارة (55٪)
- رفرفة القلب (50٪)
هناك علامتان تؤكدان مرض جريفز وهما: الجحوظ والوذمة اللامنطبعة (الوذمة المخاطية أمام الظنبوب). تضخم الغدة الدرقية يكون من النوع المنتشر (أي، في جميع أنحاء الغدة)، ومرض جريفز هو السبب الأكثر شيوعًا لتضخم الغدة الدرقية من النوع المنتشر. هناك تضخم كبير للغدة الدرقية فيكون مرئيًا بالعين المُجرّدة، ولكن التضخم البسيط قد لايُكتَشف إلا من خلال الفحص. في بعض الأحيان، تضخم الغدة الدرقية لايُكتَشف سريريًا، ولكن فقط مع الفحص بالأشعة المقطعية أو الموجات فوق الصوتية للغدة الدرقية.
علامة أخرى لمرض جريفز هي فرط نشاط الغدة الدرقية، أي زيادة إفراز هرمونات ثلاثي يود الثيرونين و T4. وقد تكون مستويات الهرمونات طبيعية أيضًا، أو حتى منخفضة مسببة تضخم الغدة الدرقية. ويتم تأكيد فرط نشاط الغدة الدرقية في مرض جريفز، من خلال قياس مستويات الهرمونات الحرة T3 و T4 في الدم.
من القياسات المعملية الأخرى المفيدة في تشخيص مرض غريفز، هرمون TSH، اليود المرتبط بالبروتين (يكون مرتفعًا). أو الكشف عن الأجسام المضادة المُحفّزة للغدة الدرقية، امتصاص اليود المُشعّ (RAI)، والموجات فوق الصوتية مع دوبلر. بينما لاتُؤخذ عادةً خزعة.
التمييز بين نوعين من فرط نشاط الغدة الدرقية مثل مرض جريفز وتضخم الغدة الدرقية العقيدي السام مهم لتحديد العلاج المناسب.[11]
أمراض العين[عدل]
اعتلال العين المرتبط بالغدة الدرقية هو أحد الأعراض الأكثر شيوعًا لمرض غريفز. وهي التهابات تؤثر على عضلات العين والدهون المحيطة بها. نادرًا ما تُرى في التهاب الغدة الدرقية هاشيموتو، قصور الغدة الدرقية الأوّلي، أو سرطان الغدة الدرقية. ويزيد اعتلال العين هذا بالتدخين بينما يتناقص مع انخفاض معدلات التدخين.[12][13] تشمل أعراض إصابة العين الخاصة بمرض جريفز: التهاب الأنسجة الرخوة، جحوظ العين (بروز إحدى العينين أو كلتاهما)، ضغط العصب البصري. وإذا كان المريض مصابًا بزيادة نشاط الغدة، فهناك أعراض أكثر عمومية مثل: تراجع الجفون، وتأخر نزول الجفن العلوي عند النظر لأسفل.
قد تحتوي الخلايا الليفية في أنسجة العين على مستقبلات تنشيط هرمون الغدة الدرقية(TSHr). ولعل هذا يفسر قدرة الأجسام المضادة لـ TSHr على إصابة كل من الغدة الدرقية والعينين.[14]
- للمرض البسيط - الدموع الاصطناعية، والستيرويدات (للحد من وذمة الملتحمة)
- للمرض المتوسط - رفو الجفن الجانبي
- للمرض الشديد - إزالة العظام الضاغطة على العين أو العلاج بالإشعاع
يمكن تصنيف أمراض العين بالنسبة للمواصفات "NO SPECS":[15]
- الدرجة 0: لا علامات أو أعراض
- الدرجة 1: فقط علامات (تقتصر على تراجع الجفن العلوي والنظرة المحدّقة)
- الدرجة 2: إصابة الأنسجة الرخوة (وذمة الملتحمة والجفون، احتقان الملتحمة، إلخ)
- الدرجة 3: الجحوظ
- الدرجة 4: إصابة عضلات العين
- الدرجة 5: إصابة القرنية
- الدرجة 6: فقدان البصر (بسبب إصابة العصب البصري)
فسيولوجيا المرض[عدل]

في هذا المرض، يُفسَّر الجلد على هيئة «قشر البرتقال» بتسلل الأجسام المضادة تحت الجلد، مما يتسبب في رد فعل التهابي وويحات ليفية. هناك ثلاثة أنواع من الأجسام المضادة لمستقبلات TSH المعترف بها حاليًا هي:
- TSI، الأجسام المنشطة للغدة الدرقية: هذه الأجسام المضادة (خاصةً IgG) بمثابة منشطات طويلة المفعول للغدة الدرقية، مما يؤدي إلى زيادة إفراز هرمون الغدة الدرقية.
- TGI، الأجسام المحفّزة لنمو الغدة الدرقية: هذه الأجسام المضادة ترتبط مباشرة بمستقبلات TSH فتؤدي إلى نمو بصيلات الغدة الدرقية.
- TBII، الأجسام المثبطة للثيروتروبين: هذه الأجسام المضادة تمنع الارتباط بين TSH ومستقبلاته. بعضها تتحد نفسها مع المستقبل، وبالتالي تحفز وظيفة الغدة الدرقية. وبعضها الآخر قد لا يحفز الغدة الدرقية، ولكن ستمنع TSI وTSH من الارتباط بالمستقبلات وتحفيزها.
من التأثيرات الأخرى لفرط نشاط الغدة الدرقية: مرض هشاشة العظام، الناتج عن فقدان الكالسيوم والفسفور في البول والبراز. يمكن التقليل من الآثار إذا تم علاج المرض في وقت مبكر. التسمم الدرقي أيضًا يمكن أن يسبب زيادة مستويات الكالسيوم في الدم بنسبة تصل إلى 25٪. مما يؤدي إلى اضطرابات في المعدة، زيادة التبول، واختلال وظائف الكلى.[16]
العلاج[عدل]
علاج مرض جريفز يشمل الأدوية ضد الغدة الدرقية التي تقلل إنتاج هرمون الغدة الدرقية، اليود المشع I-131، والاستئصال الجراحي للغدة. تُستخدم الأدوية ضد الغدة الدرقية قبل إجراء الجراحة لخطورة الجراحات في حالة فرط نشاط الغدة. كل هذه العلاجات لها مزايا وعيوب. ولايُعتبر أي نظام منهم أفضل من الآخر.
يجب أن يعطى العلاج بالأدوية ضد الغدة الدرقية لمدة من ستة أشهر إلى سنتين ليكون فعالًا. وحتى ذلك الحين، أي وقف للدواء قد يؤدي للانتكاسات. خطر الانتكاس يقرب من 40-50٪. العلاج مدى الحياة بالأدوية ضد الغدة الدرقية يحمل بعض الآثار الجانبية مثل انخفاض مستوى خلايا الدم البيضاء وأمراض الكبد.[17] العلاج باستخدام اليود المشع هو العلاج الأكثر شيوعًا في الولايات المتحدة، في حين يتم استخدام الأدوية ضد الغدة الدرقية في كثير من الأحيان في أوروبا، واليابان، ومعظم بقية دول العالم.
حاصرات بيتا (مثل بروبرانولول) يمكن أن تستخدم للتقليل من أعراض الجهاز العصبي السمبثاوي من عدم انتظام دقات القلب والغثيان بينما لاتمنع اعتلال العين.
الأدوية المضادة للغدة الدرقية[عدل]
الأدوية الرئيسية ضد الغدة الدرقية هي كربيمازول (في المملكة المتحدة)، ميثيمازول (في الولايات المتحدة)، وبروبيل ثيوراسيل / PTU. الآثار الجانبية الأكثر خطورة هي انخفاض مستوى خلايا الدم البيضاء (تعتمد على الجرعة، وتتحسن بوقف الدواء) وفقر الدم اللاتنسجي. وينبغي على المرضى مراجعة الطبيب عند الإصابة بالتهاب الحلق أو الحمّى. الآثار الجانبية الأكثر شيوعا هي التهاب الأعصاب الطرفية والطفح الجلدي. هذه الأدوية أيضًا تعبر المشيمة وتُفرز في حليب الأم.
وعند اختبار العلاج بجرعة واحدة من الميثيمازول وُجِد أنه أكثر فعالية بعد 12 أسبوع من البروبيل ثيويوراسيل (77.1٪ في ميثيمازول 15 ملغ مقابل 19.4٪ بروبيل ثيوراسيل 150 ملغ).[18]
وتم العثور على اثنين من العلامات التي يمكن أن تساعد في التنبؤ بخطر تكرار المرض. هذه العلامات هي الأجسام المضادة TSHr الإيجابية (TSHR-Ab) والتدخين. وTSHR-Ab الإيجابي في نهاية العلاج بالأدوية ضد الغدة الدرقية يزيد من خطر التكرار إلى 90٪.[19]
اليود المشعّ[عدل]
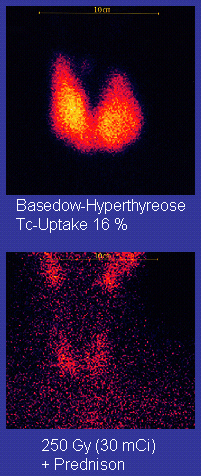
وُضعت اليود المشع 131 في أوائل 1940s في مركز البحوث السريرية مالينكرودت العام. هذه الطريقة مناسبة لمعظم المرضى، على الرغم من أن البعض يفضل استخدامه للمرضى كبار السن. يُستخدم اليود المشع هي: فشل العلاج الطبي أو الجراحة. قد يكون قصور الغدة الدرقية من مضاعفات هذا العلاج، ولكن يمكن أن يُعالَج بهرمون الغدة الدرقية الصناعي في حالة ظهوره. يتراكم اليود المشع في الغدة الدرقية فتضيء مع إشعاعات بيتا وجاما لها، حوالي 90٪ من الإشعاع الكلي المنبعث من إلكترونات/ جسيمات بيتا. المرضى الذين يتلقون العلاج يجب أن يُراقبوا بانتظام[20] مع اختبارات الدم للغدة الدرقية للتأكد من عدم إصابتهم بقصور الغدة الدرقية.[21]
موانع اليود المشعّ هي الحمل واعتلال العين.[22]
مساوئ هذا العلاج هي وجود نسبة عالية من قصور الغدة الدرقية (تصل إلى 80٪) التي تتطلب في نهاية المطاف مكملات هرمون الغدة الدرقية في شكل حبوب يومية. العلاج باليود المشع بطيء (أكثر من أشهر إلى سنوات)، ونسبة الانتكاس تعتمد على جرعات العلاج باليود المشع.
الجراحة[عدل]
الجراحة مناسبة لصغار السن والحوامل. دواعي استئصال الغدة الدرقية يمكن تقسيمها إلى دواعي مطلقة أو دواعي نسبية. الدواعي المطلقة هي: تضخم الغدة الدرقية الكبير (خاصةً إذا ضغط على القصبة الهوائية)، الاشتباه بالسرطان، واعتلال العين، وأيضًا إذا رفض الشخص الخضوع للعلاج باليود المشع، حيث يُنصح بتأجيل الحمل لمدة 6 أشهر بعد العلاج باليود المشع. يمكن إجراء كل من الاستئصال الجزئي للغدة أو عملية هارتلي-دنهيل.
المزايا هي كونه علاجًا فوريًا ويقوم بإزالة السرطان المُحتمل. أما مخاطره فهي إصابة العصب الحنجري الراجع، إزالة الغدد الجار درقية، ورم دموي (والذي يمكن أن يكون مهددًا للحياة إذا كان ضاغطًا على القصبة الهوائية)، الالتهابات (أقل شيوعًا)، والندبات. يقال أن هناك 1٪ حالات شلل دائم للعصب الحنجري الراجع بعد استئصال الغدة الدرقية كاملة. إزالة الغدة تُمكِّن من أخذ خزعة كاملة التي توفر أدلة مؤكدة عن وجود السرطان في أي مكان في الغدة الدرقية أم لا. لا يلزم مزيد من العلاج للغدة الدرقية ما لم يتم الكشف عن السرطان. ويمكن أن يتم دراسة امتصاص اليود المشع بعد الجراحة، لضمان أن خلايا الغدة الدرقية المتبقية (والتي يُحتمل أن تكون سرطانية وقريبة من أعصاب الحبال الصوتية) تم تدميرها. وبالإضافة إلى هذا، فإن العلاج الوحيد المتبقي يكون ليفوثيروكسين، أو بدائل هرمون الغدة الدرقية التي يتعين أخذها لبقية حياة المريض.
استعرض مقال عام 2013 أن الجراحة تبدو أنجح طرق علاج مرض جريفز، والاستئصال الكامل للغدة الدرقية هو الخيار الجراحي المفضل.[23]
العينين[عدل]
يتم التعامل مع الحالات البسيطة بالقطرات المرطبة للعين أو القطرات غير السترويدية المضادة للالتهاب. أما الحالات الشديدة مثل الضغط على العصب البصري) تُعالج بالستيرويدات أو إزالة العظام الضاغطة. وفي جميع الحالات، الإقلاع عن التدخين أمر ضروري.
يمكن لمرض غريفز جعل عضلات الجفن مشدودة جدًا، مما يجعل من المستحيل إغلاق العينين. تتضمن جراحة الجفن شق على طول التجعد الطبيعي للجفن، وإزالة جزء من العضلات التي تحمل الجفون. مما يجعل العضلات أضعف وتسمح للجفن بالحركة فتقل أعراض جفاف العين.
وقد أظهرت الدراسات أن من أفضل طرق العلاج؛ جرعة كبيرة بالوريد من الميثيل بريدنيسون.[24]
تقدُّم المرض[عدل]
يمكن أن يسبب المرض مضاعفات خطيرة إذا تُرك دون علاج، مثل العيوب الخلقية إذا كان في فترة الحمل، وزيادة خطر حدوث الإجهاض، وفقدان المعادن في العظام[25]، أو الوفاة في الحالات الشديدة. وغالبًا ما يصاحب مرض جريفز زيادة في معدل ضربات القلب، التي قد تؤدي إلى الرجفان الأذيني، أو السكتة الدماغية. إذا كانت العينان جاحظتين يحدث جفاف العين مع خطر حدوث عدوى القرنية التي يمكن أن تؤدي إلى العمى. الضغط على العصب البصري يمكن أن يؤدي إلى عيوب المجال البصري وفقدان البصر.[25]
علم الأوبئة[عدل]
يحدث مرض جريفز في حوالي 0.5٪ من الناس.[3] ويحدث ذلك حوالي 7.5 مرات أكثر في النساء عن الرجال.[2] غالبا ما يبدأ بين سن الأربعين والستين. وهو السبب الأكثر شيوعًا لفرط نشاط الغدة الدرقية في الولايات المتحدة (حوالي 50٪ إلى 80٪ من الحالات).[2][3]
التاريخ[عدل]
يعود اسم مرض غريفز إلى الطبيب الايرلندي روبرت جيمس غريفز، [26] الذي وصف حالة تضخم للغدة الدرقية مع جحوظ في عام 1835.[27] ذكر الألماني كارل أدولف فون بازدوف نفس الأعراض في عام 1840.[28][29] لذا في أوروبا، يشيع اسم متلازمة بازدوف،[30] أو مرض بازدوف أكثر من مرض غريفز.[30][31][32]
كما يسمى مرض غريفز [30][31] تضخم الغدة الدرقية الجحوظي.[31] ومن الأسماء الأقل شيوعًا للمرض، اسم مرض باري[30][31] ، مرض بيغبي، مرض فلاجاني، متلازمة فلاجاني-بازدوف، ومرض مارش.[30] وقد استُمدت هذه الأسماء من كالب هيلير باري، جيمس بيغبي، جوزيبي فلاجاني، وهنري مارش.
في وقت مبكر ولكن ليس على نطاق واسع، نُشرت من قبل الإيطاليين جيوسيبي فلاجيني وأنطونيو جوزيبي تيستا، في عام 1802 و 1810 على التوالي[33][34]، حالات تضخم للغدة الدرقية مع جحوظ.[35] وقبل هؤلاء كالب هيلير باري، ووصف طبيب ملحوظ في إنجلترا في أواخر القرن الـ18 حالة في عام 1786 ,.[36] ولم تُنشر هذه الحالة حتى عام 1825، ولكن لا يزال مبكرًا 10 أعوام قبل غريفز.[37]
ومع ذلك، يعود أول وصف لمرض جريفز للطبيب الفارسي سيد إسماعيل الجورجاني [38] في القرن الـ12، الذي أشار إلى الرابط بين تضخم الغدة الدرقية وجحوظ العينين في كتابه «كنز شاه خوارزم»، القاموس الطبي الأساسي في عصره.[30][39][40]
حالات شهيرة[عدل]

- تم تشخيص أياكا، المغنية اليابانية، بمرض جريفز في عام 2007، وبعد إعلان التشخيص في عام 2009، توقفت لمدة عامين عن الموسيقى للتركيز على العلاج.[41][42]
- أُصيب جورج اتش دبليو بوش، رئيس الولايات المتحدة السابق، بالرجفان الأذيني وشُخِّص في عام 1991 بفرط نشاط الغدة الدرقية وتم علاجه باليود المشع. وأُصيبت زوجة الرئيس باربرا بوش أيضًا بهذا المرض في الوقت نفسه تقريبًا، وظهر عليها جحوظًا شديدًا.[43]
- رودني دنجرفيلد، الكوميدي والممثل الأمريكي.[44]
- ميسي إليوت، مغني الراب.[45]
- مارتي فيلدمان، الممثل الكوميدي البريطاني.[46]
- سيا فورلر، المغني وكاتب الأغاني.[47]
- هينو، المغني الشعبي الألماني الذي ارتدى النظارات الشمسية الداكنة (لإخفاء أعراض المرض)، ومن ثَمَّ أصبحت جزءًا من شعبيته.[48]
- باربرا لي، وهي الممثلة السابقة وعارضة الأزياء الأمريكية، والآن المتحدثة باسم مؤسسة مرض جريفز الوطنية.[49]
- توفي السير سيسيل رايس، السفير البريطاني للولايات المتحدة خلال الحرب العالمية الأولى فجأة من المرض في عام 1918.[50]
- كريستينا روسيتي، الشاعرة الإنجليزية في العصر الفيكتوري.[51]
- ماجي سميث، الممثلة البريطانية.[52]
الأبحاث[عدل]
يُجرى حاليًا البحث في إمكانية علاج مرض غريفز بالعوامل التي تكون بمثابة مضادات للمستقبلات المنشطة لهرمون الغدة الدرقية.
انظر أيضًا[عدل]
- علامة ميبيوس.
- الغدة الدرقية.
- الدُرَاق.
- الدراق الالتهابي الليفي.
- فرط نشاط الغدة الدرقية.
- تضخم الغدة الدرقية.
- هرمون الغدة الدرقية.
وصلات خارجية[عدل]
المصادر[عدل]
- ^ ترجمة Exophthalmic goitre على موقع المعاني. نسخة محفوظة 17 يناير 2015 على موقع واي باك مشين.
- ^ ا ب ج د ه و ز ح ط ي يا "Graves' Disease". www.niddk.nih.gov. 10 أغسطس 2012. مؤرشف من الأصل في 2017-02-10. اطلع عليه بتاريخ 2015-04-02.
- ^ ا ب ج د ه و Brent، Gregory A. (12 يونيو 2008). "Clinical practice. Graves' disease". The New England Journal of Medicine. ج. 358 ع. 24: 2594–2605. DOI:10.1056/NEJMcp0801880. ISSN:1533-4406. PMID:18550875.
- ^ Menconi، F؛ Marcocci، C؛ Marinò، M (2014). "Diagnosis and classification of Graves' disease". Autoimmunity reviews. ج. 13 ع. 4–5: 398–402. DOI:10.1016/j.autrev.2014.01.013. PMID:24424182.
- ^ ا ب page 157 in:Elizabeth D Agabegi؛ Agabegi, Steven S. (2008). Step-Up to Medicine (Step-Up Series). Hagerstwon, MD: Lippincott Williams & Wilkins. ISBN:0-7817-7153-6.
- ^ Bunevicius، R؛ Prange AJ, Jr (2006). "Psychiatric manifestations of Graves' hyperthyroidism: pathophysiology and treatment options". CNS Drugs. ج. 20 ع. 11: 897–909. DOI:10.2165/00023210-200620110-00003. PMID:17044727.
- ^ Patterson, Nancy Ruth; Jake George (2002). Graves' Disease In Our Own Words. Blue Note Pubns. ISBN:1-878398-20-2.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب Tomer Y، Davies T (1993). "Infection, thyroid disease, and autoimmunity" (PDF). Endocr Rev. ج. 14 ع. 1: 107–20. DOI:10.1210/er.14.1.107. PMID:8491150. مؤرشف من الأصل (PDF) في 2009-09-23.
- ^ Toivanen P، Toivanen A (1994). "Does Yersinia induce autoimmunity?". Int Arch Allergy Immunol. ج. 104 ع. 2: 107–11. DOI:10.1159/000236717. PMID:8199453.
- ^ Hansen P، Wenzel B، Brix T، Hegedüs L (2006). "Yersinia enterocolitica infection does not confer an increased risk of thyroid antibodies: evidence from a Danish twin study". Clin Exp Immunol. ج. 146 ع. 1: 32–8. DOI:10.1111/j.1365-2249.2006.03183.x. PMC:1809723. PMID:16968395.
- ^ Wallaschofski H، Kuwert T، Lohmann T (2004). "TSH-receptor autoantibodies - differentiation of hyperthyroidism between Graves' disease and toxic multinodular goiter". Exp. Clin. Endocrinol. Diabetes. ج. 112 ع. 4: 171–4. DOI:10.1055/s-2004-817930. PMID:15127319.
- ^ "SMoking and risk of graves' disease". JAMA. ج. 269 ع. 4: 479–482. 27 يناير 1993. DOI:10.1001/jama.1993.03500040045034. ISSN:0098-7484. مؤرشف من الأصل في 2020-04-27.
- ^ "Interview with David Cooper, MD, Director, Johns Hopkins thyroid clinic". مؤرشف من الأصل في 2020-04-27.
- ^ "Pathogenesis of Graves' Ophthalmopathy: The Role of Autoantibodies". Thyroid. Liebertonline.com. ج. 17: 1013–1018. DOI:10.1089/thy.2007.0185. مؤرشف من الأصل في 2020-03-16. اطلع عليه بتاريخ 2009-06-03.
- ^ Cawood T، Moriarty P، O'Shea D (أغسطس 2004). "Recent developments in thyroid eye disease". BMJ. ج. 329 ع. 7462: 385–90. DOI:10.1136/bmj.329.7462.385. PMC:509348. PMID:15310608.
- ^ "Thyroid Disease, Osteoporosis and Calcium - Womens Health and Medical Information on". Medicinenet.com. 7 ديسمبر 2006. مؤرشف من الأصل في 2017-09-11. اطلع عليه بتاريخ 2013-02-27.
- ^ Stathopoulos، P.؛ Gangidi، S.؛ Kotrotsos، G.؛ Cunliffe، D. "Graves' disease: a review of surgical indications, management, and complications in a cohort of 59 patients". International Journal of Oral and Maxillofacial Surgery. ج. 44 ع. 6: 713–717. DOI:10.1016/j.ijom.2015.02.007. مؤرشف من الأصل في 2019-12-18.
- ^ Homsanit M، Sriussadaporn S، Vannasaeng S، Peerapatdit T، Nitiyanant W، Vichayanrat A (2001). "Efficacy of single daily dosage of methimazole vs. propylthiouracil in the induction of euthyroidism". Clin. Endocrinol. (Oxf). ج. 54 ع. 3: 385–90. DOI:10.1046/j.1365-2265.2001.01239.x. PMID:11298092.
- ^ Glinoer D، de Nayer P، Bex M (2001). "Effects of l-thyroxine administration, TSH-receptor antibodies and smoking on the risk of recurrence in Graves' hyperthyroidism treated with antithyroid drugs: a double-blind prospective randomized study". Eur. J. Endocrinol. ج. 144 ع. 5: 475–83. DOI:10.1530/eje.0.1440475. PMID:11331213.
- ^ Saha، Gopal B. (2009). Fundamentals of Nuclear Pharmacy (ط. 5). Springer-Verlag New York, LLC. ص. 342. ISBN:0387403604.
- ^ Schäffler A (2010). "Hormone replacement after thyroid and parathyroid surgery". Dtsch Arztebl Int. ج. 107: 827–34. DOI:10.3238/arztebl.2010.0827. PMC:3003466. PMID:21173898.
- ^ Treatment of an Over-active or Enlarged Thyroid Gland with Radioactive Iodine - British Thyroid Foundation نسخة محفوظة 09 يوليو 2017 على موقع واي باك مشين.
- ^ Genovese BM، Noureldine SI، Gleeson EM، Tufano RP، Kandil E (فبراير 2013). "What is the best definitive treatment for Graves' disease? A systematic review of the existing literature". Annals of Surgical Oncology (review). ج. 20 ع. 2: 660–7. DOI:10.1245/s10434-012-2606-x. PMID:22956065.
- ^ Roy، A؛ Dutta، D؛ Ghosh، S؛ Mukhopadhyay، P؛ Mukhopadhyay، S؛ Chowdhury، S (2015). "Efficacy and safety of low dose oral prednisolone as compared to pulse intravenous methylprednisolone in managing moderate severe Graves' orbitopathy: A randomized controlled trial". Indian journal of endocrinology and metabolism. ج. 19 ع. 3: 351–8. DOI:10.4103/2230-8210.152770. PMC:4366772. PMID:25932389.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ ا ب contributors، ed. Kenneth L. Becker... With 330 (2001). Principles and practice of endocrinology and metabolism (ط. 3). Philadelphia, Pa. [u.a.]: Lippincott, Williams & Wilkins. ص. 636. ISBN:9780781717502. مؤرشف من الأصل في 2020-01-20.
{{استشهاد بكتاب}}:|الأخير1=باسم عام (مساعدة)صيانة الاستشهاد: أسماء عددية: قائمة المؤلفين (link) - ^ Mathew Graves على قاموس من سمى هذا؟
- ^ Graves, RJ. Newly observed affection of the thyroid gland in females. (Clinical lectures.) London Medical and Surgical Journal (Renshaw), 1835; 7 (part 2): 516-517. Reprinted in Medical Classics, 1940;5:33-36. نسخة محفوظة 09 أبريل 2016 على موقع واي باك مشين.
- ^ Von Basedow, KA. Exophthalmus durch Hypertrophie des Zellgewebes in der Augenhöhle. [Casper's] Wochenschrift für die gesammte Heilkunde, Berlin, 1840, 6: 197-204; 220-228. Partial English translation in: Ralph Hermon Major (1884–1970): Classic Descriptions of Disease. Springfield, C. C. Thomas, 1932. 2nd edition, 1939; 3rd edition, 1945.
- ^ Von Basedow, KA. Die Glotzaugen. [Casper's] Wochenschrift für die gesammte Heilkunde, Berlin, 1848: 769-777.
- ^ ا ب ج د ه و Basedow's syndrome or disease على قاموس من سمى هذا؟ - the history and naming of the disease
- ^ ا ب ج د قالب:Cite-TMHP, pages 82, 294, and 295.
- ^ Goiter, Diffuse Toxic في موقع إي ميديسين
- ^ Flajani, G. Sopra un tumor freddo nell'anterior parte del collo broncocele. (Osservazione LXVII). In Collezione d'osservazioni e reflessioni di chirurgia. Rome, Michele A Ripa Presso Lino Contedini, 1802;3:270-273.
- ^ Testa, AG. Delle malattie del cuore, loro cagioni, specie, segni e cura. Bologna, 1810. 2nd edition in 3 volumes, Florence, 1823; Milano 1831; German translation, Halle, 1813.
- ^ Giuseppe Flajani على قاموس من سمى هذا؟
- ^ Hull G (1998). "Caleb Hillier Parry 1755–1822: a notable provincial physician". Journal of the Royal Society of Medicine. ج. 91 ع. 6: 335–8. PMC:1296785. PMID:9771526.
- ^ Caleb Hillier Parry على قاموس من سمى هذا؟
- ^ Sayyid Ismail Al-Jurjani.Thesaurus of the Shah of Khwarazm.
- ^ Ljunggren JG (أغسطس 1983). "[Who was the man behind the syndrome: Ismail al-Jurjani, Testa, Flajina, Parry, Graves or Basedow? Use the term hyperthyreosis instead]". Lakartidningen. ج. 80 ع. 32–33: 2902. PMID:6355710.
- ^ Nabipour، I. (2003). "Clinical Endocrinology in the Islamic Civilization in Iran". International Journal of Endocrinology and Metabolism. ج. 1: 43–45 [45].
- ^ "水嶋ヒロ・絢香、2ショット会見で結婚報告 絢香はバセドウ病を告白、年内で休業へ" (باليابانية). أوريكون. 3 Apr 2009. Archived from the original on 2017-09-09. Retrieved 2015-11-19.
- ^ "絢香、初のセルフ・プロデュース・アルバムが発売決定!" (باليابانية). CDJournal. 1 Dec 2011. Archived from the original on 2018-10-03. Retrieved 2015-11-19.
- ^ LAWRENCE K. ALTMAN, M.D (28 مايو 1991). "THE DOCTOR'S WORLD; A White House Puzzle: Immunity Ailments-Science Section". Nytimes.com. مؤرشف من الأصل في 2018-07-19. اطلع عليه بتاريخ 2013-02-27.
- ^ "Thyroid Gland: Graves Disease". مؤرشف من الأصل في 2018-09-22.
- ^ Oldenburg، Ann (24 يونيو 2011). "UPDATE: Missy Elliott 'completely managing' Graves' disease". USA Today. Gannett. مؤرشف من الأصل في 2018-09-29.
- ^ Kugler, R.N.، Mary (9 ديسمبر 2003). "Graves' Disease and Research: Multiple Areas of Study". About.com. مؤرشف من الأصل في 2015-09-06. اطلع عليه بتاريخ 2009-06-03.
- ^ "Sia Chandelier". مؤرشف من الأصل في 2015-02-09.
- ^ "Crossover Crooner: The Strange Comeback of Germany's Wannabe Johnny Cash". Spiegel.de. 7 فبراير 2013. مؤرشف من الأصل في 2018-08-11. اطلع عليه بتاريخ 2014-07-27.
- ^ "Barbara Leigh". Home.rmci.net. مؤرشف من الأصل في 2012-03-05. اطلع عليه بتاريخ 2013-02-27.
- ^ "This memorial is poetic justice for Sir Cecil Spring Rice". telegraph.co.uk. مؤرشف من الأصل في 2018-07-20. اطلع عليه بتاريخ 2014-08-25.
- ^ Christina Rossetti | Poetry Foundation نسخة محفوظة 17 أبريل 2016 على موقع واي باك مشين.
- ^ Wolf، Matt (18 مارس 1990). "THERE IS NOTHING LIKE THIS DAME". New York Times. مؤرشف من الأصل في 2018-07-19. اطلع عليه بتاريخ 2015-10-19.
| في كومنز صور وملفات عن: داء غريفز |

